Anestesia libre de opiáceos (ALO), ¿qué opciones existen?
Resumen breve
Los problemas inherentes al uso de anestesia basada en opioides ha llevado a los clínicos a explorar nuevos horizontes de analgesia multimodal no opioide. La ALO multimodal debe ser considerada de primera elección siempre que sea posible y reservar el uso de opioides como fármacos de rescate. Incluso estando indicados, el uso de los opioides perioperatorios debe limitarse a la menor dosis posible.Índice de contenidos
Resumen
Los problemas inherentes al uso de anestesia basada en opioides ha llevado a los clínicos a explorar nuevos horizontes de analgesia multimodal no opioide. Puede ser difícil evitar completamente el uso de opioides en todos los casos, pero la suma de analgesia multimodal no opioide y técnicas de analgesia regional pueden ayudar a disminuir los requerimientos de opioides. La ALO multimodal debe ser considerada de primera elección siempre que sea posible y reservar el uso de opioides como fármacos de rescate. Incluso estando indicados, el uso de los opioides perioperatorios debe limitarse a la menor dosis posible.
En conclusión, la ALO surge como una alternativa factible y segura a la anestesia general convencional basada en opioides en grupos selectos de pacientes. La ratio riesgo-beneficio de la ALO debe considerarse individualmente. Los variados protocolos de ALO probados en todo el mundo necesitan perfeccionarse y deberán estudiarse más las potenciales interacciones de los componentes individuales. Aún debemos encontrar una herramienta de monitorización confiable para la antinocicepción intraoperatoria.
Introducción
Los analgésicos opioides han supuesto desde los años 60 un instrumento muy eficaz en el arsenal terapéutico tanto en el dolor perioperatorio como en el dolor crónico. A su vez, han permitido una mayor estabilidad hemodinámica con un buen grado de sedación en múltiples protocolos, al permitir reducir la dosis de otros fármacos con más efectos cardiovasculares como lo son los hipnóticos.
Antes de la inclusión de los opioides, los objetivos de la anestesia general (hipnosis, inmovilidad y analgesia) eran alcanzados con altas dosis de hipnóticos o agentes inhalatorios. Esta técnica causaba generalmente una severa inestabilidad hemodinámica. La introducción de los opioides y la anestesia balanceada ofreció mayor estabilidad hemodinámica permitiendo la reducción de las dosis de otros agentes.
Pero el avance en la farmacología mediante adyuvantes en los protocolos anestésicos multimodales y las crecientes técnicas locorregionales brindan ahora la posibilidad de prescindir de estos analgésicos sin comprometer la estabilidad hemodinámica ni la supresión de la respuesta simpática.
La anestesia libre de opiáceos responde a una crisis de la salud pública. Los pacientes que son dados de alta en el posoperatorio con prescripción de opioides se encuentran en riesgo de generar dependencia. El uso epidémico de opioides en los Estados Unidos ha causado una significativa morbilidad y mortalidad con un estimado de dos millones de usuarios dependientes y 12 millones de consumidores problemáticos en el año 2015. En la actualidad, el uso fraudulento de fentanilo está causando verdaderos estragos en la población. Estas razones han llevado a los clínicos a buscar alternativas para disminuir o evitar el uso de opioides perioperatorio. Se encontró que el uso de medicación analgésica adyuvante no-opioide y anestesia regional puede reducir el consumo de opioides a cero.
Un error muy común es hablar de “dolor intraoperatorio” durante la anestesia. El dolor, por definición, requiere que el individuo se encuentre consciente. Según la asociación internacional para el estudio del dolor (IASP), se define dolor como “una experiencia sensorial y/o emocional desagradable, asociada o no a daño potencial de los tejidos”. Por lo tanto, si el animal está en un plano adecuado de inconsciencia o hipnosis, lo correcto sería hablar de respuesta simpática o parasimpática a un estímulo nociceptivo, es decir, de respuesta nociceptiva. El objetivo entonces será bloquear estas respuestas del sistema nervioso autónomo o, mejor aún, impedir que el estímulo nociceptivo las desencadene.
Para conseguir este objetivo fundamental (estabilidad del sistema nervioso autónomo) se han empleado, de forma tradicional, hipnóticos junto con diferentes analgésicos (anestesia balanceada), y dentro del grupo de analgésicos pueden emplearse, principalmente, antiinflamatorios, opioides, antagonistas NMDA, agonistas alfa-2 y anestésicos locales.
Pero, ¿por qué evitar el uso de analgésicos opioides en el periodo intraoperatorio? Este grupo de fármacos no son inocuos. Poseen efectos adversos que pueden llegar a suponer, según el paciente y la intervención, una repercusión negativa importante. Efectos tales como la depresión respiratoria, la debilidad muscular, el estreñimiento, retención urinaria, inmunodepresión, adicción, tolerancia e hiperalgesia han sido demostrados en la especie humana, en perros y gatos, y en animales de experimentación. En este sentido, existen estudios que demuestran una menor recidiva de tumores en intervenciones oncológicas realizadas sin opioides. También está demostrada la llamada paradoja opioide, es decir, cuantos más opioides se administran durante la cirugía, más opioides se necesitarán en el posoperatorio. En pacientes obesos, los beneficios son mayores por su propensión a la depresión respiratoria, la debilidad muscular y el dolor crónico. De hecho, fue en un paciente humano de 433 kg sometido a una intervención para bypass gástrico en el que se practicó por primera vez en 2005 una anestesia libre de opioides.
La tríada de Friedberg (es decir: monitorizar la función cerebral, adelantarse al dolor, abstenerse de los fármacos emetizantes) tomó relevancia como una vía hacia la anestesia libre de opioides y poder obtener los mejores resultados. El retraso del despertar, y el dolor, las náuseas y los vómitos posoperatorios son resultados que deben prevenirse. El dolor posoperatorio es una consecuencia de la saturación fallida del receptor NMDA preestimulación, lo que conduce a la nocicepción intraoperatoria.
La excitación precede a la nocicepción. La anestesia general profunda no previene la nocicepción.
Las náuseas y vómitos posoperatorios son un efecto adverso bien reconocido de los opioides. La anestesia libre de opiáceos (ALO) elimina las náuseas y los vómitos posoperatorios incluso sin la administración de antieméticos en una población de alto riesgo definida por la prueba de Apfel (en medicina humana). Los opioides no previenen el dolor posoperatorio y aumentan las náuseas y vómitos en dicho periodo.
Efectos de los opiáceos
Puede haber muchas razones para que los anestesiólogos no elijan la ALO, entre las cuales no es menor el miedo a las alucinaciones de la ketamina, el miedo al dolor posoperatorio o la crítica de los colegas. Puede entenderse la reticencia a cambiar, pero no la reticencia a hacerlo mejor por los pacientes.
La disminución de los posibles efectos adversos asociados a los narcóticos ha propiciado una reducción en la morbilidad y mortalidad hospitalarias en medicina humana. Por ello, el concepto de anestesia libre de opioides es una modalidad anestésica cada vez más instaurada en medicina humana para el control del dolor perioperatorio. Estos potenciales efectos adversos pueden ser:
- Alteraciones digestivas: retraso en la motilidad gastrointestinal, que se puede traducir en la aparición de náuseas y/o en un tiempo tardío en la primera ingesta posanestesia.
- Alteraciones respiratorias: depresión respiratoria como consecuencia de un descenso de la frecuencia respiratoria y/o volumen corriente que pueden afectar a la calidad del posoperatorio y a la oxigenación del paciente.
- Efectos cardiovasculares: disminución en la frecuencia cardiaca por estimulación vagal. La morfina y la petidina pueden producir, además, hipotensión severa debido a la liberación de histamina, sobre todo por la vía intravenosa.
- Efectos sobre el sistema inmunológico: los opioides generan alteraciones en los macrófagos, neutrófilos, células NK y linfocitos, produciendo una inmunodepresión que podría favorecer la proliferación.
- Otros: alteraciones urinarias como retención de orina en su administración por vía epidural.
Además, paradójicamente, se ha observado que el uso de opioides podría inducir hiperalgesia.
Los opioides son aún los analgésicos más frecuentemente utilizados en veterinaria en el periodo perioperatorio, aunque ya encontramos algunas publicaciones sobre casos clínicos realizados bajo el concepto de ALO.
La anestesia libre de opioides viene unida, en muchos de los casos, a la utilización de antiinflamatorios no esteroideos, ketamina, lidocaína y/o agonistas α-2 adrenérgicos mediante una administración sistémica, pero estos fármacos también tienen potenciales efectos secundarios tanto a nivel intra como posoperatorio. En algunos pacientes, estos fármacos también pueden estar contraindicados o deben usarse con precaución debido a comorbilidades del animal. Por ello, el empleo de técnicas de anestesia locorregional puede ser un pilar fundamental para el control del dolor durante ALO. Los anestésicos locales actúan en la transducción, transmisión y modulación del dolor, consiguiendo una analgesia de alta calidad y evitando los efectos secundarios de los opioides.
¿Pero por qué entonces practicar la anestesia libre de opiáceos?
El uso de ALO reduce la activación de los receptores mu, delta y kappa, así como la sedación, disforia, delirio, constipación, retención urinaria y náuseas y vómitos posoperatorios.
ALO reduce las probabilidades de aparición de efectos adversos con riesgo vital como depresión respiratoria y obstrucción de la vía aérea.
El uso de ALO promueve la rápida recuperación. Los protocolos actuales ERAS (principalmente en humana) recomienda la reducción del uso perioperatorio de opioides para una recuperación rápida y sin complicaciones. Los efectos adversos de los opioides prolongan la estancia hospitalaria, con los potenciales riesgos de infecciones que eso conlleva y aumenta el coste de la atención veterinaria.
La hiperalgesia y tolerancia posoperatoria debido a la neuroadaptación aumenta las necesidades de los opioides de larga duración y tiene una mayor prevalencia con los nuevos opioides de acción corta como el remifentanilo.
La cirugía y la anestesia tienen efectos complejos en el sistema inmunológico. La anestesia con opioides ha demostrado inhibir tanto la inmunidad celular como la humoral, lo que podría favorecer la recurrencia tumoral.
Percepción del dolor bajo anestesia
El concepto de dolor bajo anestesia ha sido cuestionado recientemente. En el paciente anestesiado es más correcto utilizar el término nocicepción, ya que el dolor requiere de un paciente consciente para percibirlo. En un animal consciente, un estímulo nociceptivo resultará en respuestas hemodinámicas (taquicardia e hipertensión), ventilatorias (hiperventilación) y respuestas comportamentales además de disconfort. Bajo una adecuada hipnosis (BIS 40-60) y parálisis, la taquicardia y la hipertensión serán los indicadores clínicos de inadecuada antinocicepción. Por lo tanto, nuestro objetivo perioperatorio será la estabilidad hemodinámica. La conexión entre las vías ascendentes del dolor y las neuronas autonómicas en el centro vasomotor de la médula son la base del aumento de la frecuencia cardiaca y la presión arterial ante estímulos nociceptivos. El adecuado control de la hemodinamia no asegura que el paciente emergerá de la anestesia sin dolor, por lo que es igualmente importante manejar las vías nociceptivas, así como las respuestas autonómicas. La nocicepción puede potencialmente inducir cambios en el sistema nervioso central incluyendo sensibilización. Este es el razonamiento para la utilización de adyuvantes durante la ALO.
Monitorización de la nocicepción bajo anestesia
Es difícil monitorizar la antinocicepición bajo anestesia. La profundidad anestésica no se correlaciona necesariamente con la antinocicepción. El índice de analgesia-nocicepción es un monitor de la actividad cardiaca vagal basado en la variación de la frecuencia cardiaca. La profundidad cardiovascular de la analgesia usa los registros del electrocardiograma y la presión arterial no invasiva, pero su uso se ve limitado en pacientes con arritmias o marcapasos o con el uso de drogas vasoactivas. El índice de plétora quirúrgica deriva de la onda pletismográfica y los cambios en el intervalo R-R, pero no es adecuado en estados de bajo volumen intravascular. Otros ejemplos incluyen mediciones de las pupilas. Experimentalmente se ha encontrado que el diámetro pupilar es sensible a los estímulos nociceptivos y este depende del sistema parasimpático. La dilatación de la pupila precede cualquier cambio hemodinámico ante estímulos nociceptivos bajo anestesia, pero es difícil utilizarlo como un monitor continuo por el riesgo de infección de córnea o trauma. Un abordaje multiparamétrico utilizando combinaciones de los elementos mencionados podría crear índices en términos de sensibilidad y especificidad más adecuados como el índice de antinocicepción.
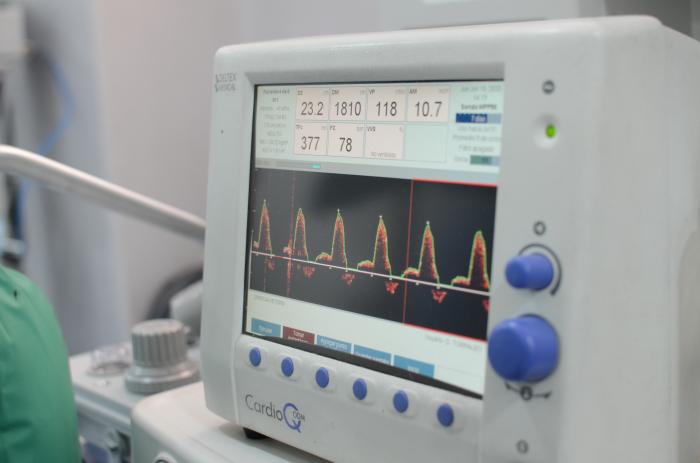
Figura 1. El monitor de gasto cardiaco cardioQ permite identificar cambios hemodinámicos con gran sensibilidad y rapidez de forma poco invasiva.
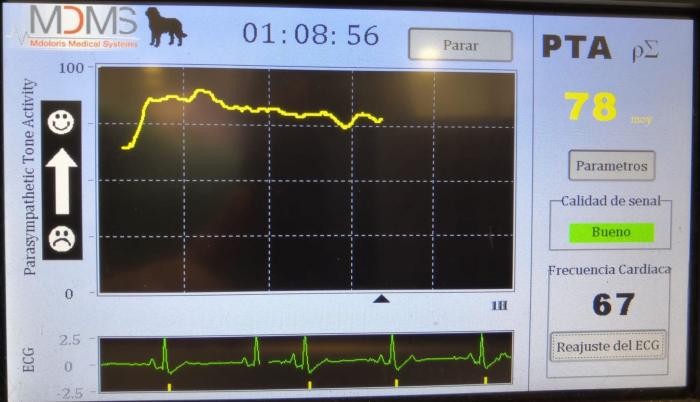
Figura 2. El monitor PTA o ANI permite monitorizar el índice de nocicepción de analgesia basándose en la variabilidad de la frecuencia cardiaca obtenida desde un ECG midiendo el tono parasimpático.
¿Es posible evitar los opioides intraoperatorios?
La estabilidad hemodinámica con la analgesia opioide se alcanza activando encefalinas, uno de los tantos transmisores de las vías del dolor con función depresora de las neuronas. Muchos otros transmisores como el glutamato, noradrenalina, GABA y serotonina están involucrados en la regulación de la frecuencia cardiaca y la presión arterial, lo que abre la posibilidad de la utilización de otros agentes farmacológicos que actúan en las vías ascendentes y descendentes del dolor. Los analgésicos intraoperatorios no opioides y coadyuvantes como la lidocaína, alfa-agonistas, beta-bloqueantes, sulfato de magnesio, ketamina, dexametasona, gabapentinoides, aintiinflamatorios no esteroideos y paracetamol reducen el aumento de la frecuencia cardiaca y la presión arterial. La atenuación simpática puede alcanzarse por la acción directa de los alfa-agonistas o los beta-bloqueantes e indirectamente por el sulfato de magnesio o la lidocaína. Dado que el dolor perioperatorio difiere mucho en términos de las características del dolor, sensibilidad individual y posibilidades de modificar las vías del dolor, es razonable pensar que un solo tipo de analgésico no será suficiente para todos los sitios desencadenantes de la nocicepción. Un abordaje multimodal apuntando a varios blancos en las vías del dolor con el uso de dos o más coadyuvantes no opioides debería tener efectos aditivos o sinérgicos, permitiendo la reducción de los efectos adversos de cada uno mientras se mantiene la estabilidad hemodinámica.
¿Cómo realizar una anestesia libre de opioides?
Un enfoque multimodal antinociceptivo es la mejor opción para alcanzar la ALO. Los adyuvantes analgésicos no opioides más utilizados en ALO incluyen: lidocaína, alfa-2-agonistas, beta-bloqueantes, sulfato de magnesio, ketamina, antiinflamatorios no esteroideos y paracetamol.
Los agonistas alfa 2 son agentes ideales para la ALO por sus características farmacológicas favorables que incluyen: sedación, hipnosis, ansiolisis, simpaticolisis y analgesia. Un meta análisis demostró que el uso sistémico perioperatorio de agentes agonistas alfa 2 disminuía la intensidad del dolor y el consumo de opioides sin prolongar el tiempo de recuperación. La dexmedetomidina conserva la permeabilidad de la vía aérea. Tiene también propiedades broncodilatadoras. Carece de los efectos colaterales de los opioides como la depresión respiratoria, retención urinaria, prurito, íleo paralítico y náuseas y vómitos posoperatorios, y se ha reportado una disminución del 50 % de los requerimientos perioperatorios de opioides. Ofrece mejor control de la frecuencia cardiaca perioperatoria y causa un aumento transitorio de la presión arterial seguido de un leve descenso de la misma hasta un 10 % del valor basal.
La lidocaína tiene efectos analgésicos, antiinflamatorios, efecto ahorrador de opioides y propiedades coanalgésicas. La regulación de la desgranulación de los neutrófilos se piensa que es el principal mecanismo antinociceptivo de la lidocaína más que sus propiedades bloqueantes de los canales de sodio. Muchos estudios y revisiones sistemáticas han establecido que el uso perioperatorio de infusión intravenosa de lidocaína disminuye significativamente los requerimientos anestésicos y de opioides, disminuye la incidencia de náuseas y vómitos posoperatorios con un retorno más rápido de la función peristáltica, mejorando la calidad de la recuperación.
La ketamina tiene más mecanismos de acción que el bloqueo de los receptores N-metil-D-aspartato. Disminuye los requerimientos de opioides y la incidencia de dolor posoperatorio crónico, siendo efectiva incluso en pacientes con altos requerimientos de opioides y dolor refractario a opioides. La ketamina y el magnesio pueden prevenir las variaciones hemodinámicas intraoperatorias y su combinación puede verse como complementaria para producir analgesia y estabilidad hemodinámica.
El magnesio es también un bloqueante de canales NMDA sumado a sus efectos en las corrientes de calcio. El efecto antiinflamatorio y ahorrador de opioides lo ha hecho un componente popular de la ALO. Tiene algunos efectos adversos como potenciación de la acción de los bloqueantes neuromusculares y los hipnóticos. Puede causar hipotensión secundaria a vasodilatación, lo que debe ser tenido en cuenta al usarlo en combinación con agonistas alfa 2 y propofol.
Los beta-bloqueantes son frecuentemente utilizados para atenuar las respuestas hemodinámicas no deseadas durante la cirugía y pueden utilizarse como coadyuvantes de la analgesia perioperatoria. El esmolol intraoperatorio ha demostrado una disminución de los requerimientos de opioides intra y posoperatorios facilitando el alta temprana. Sin embargo, el mecanismo exacto como ahorrador de opioide del esmolol es desconocido y no posee propiedades antinociceptivas.
Los gabapentinoides (gabapentina y pregabalina) son bloqueantes indirectos de los canales de calcio. Son analgésicos comúnmente utilizados para el dolor neuropático. Su principal desventaja es la excesiva sedación posoperatoria en algunos pacientes.
La dexametasona tiene propiedades analgésicas en dosis mayores a 100 μg/kg además de su efecto antiemético y antiinflamatorio.
El paracetamol reduce la intensidad del dolor y los requerimientos de opioides cuando se utiliza como adyuvante. Se recomienda el uso regular de paracetamol como parte de la analgesia multimodal (no en gatos).
Las técnicas regionales analgésicas incluyendo los bloqueos de nervios periféricos, bloqueos de planos interfasciales, bloqueos paravertebrales y sus variantes, y los bloqueos neuroaxiales han sido incorporados en los protocolos de analgesia multimodal. Por ejemplo: la incorporación del bloqueo del plano transverso del abdomen (TAP) a los protocolos ERAS han demostrado disminuir los requerimientos de opioides posoperatorios y la estancia hospitalaria luego de cirugía abdominal. Muchos otros bloqueos de planos faciales como el serrato anterior, el erector espinal y el cuadrado lumbar están ganando actualmente gran interés como herramientas analgésicas perioperatorias combinadas con anestesia general para evitar los opioides. Los bloqueos de nervios periféricos o la simple infiltración de la herida con anestésicos locales son altamente efectivos para la analgesia posoperatoria.
Ventajas de la anestesia libre de opiáceos
La anestesia libre de opioides que evita la administración de estos por cualquier vía tiene ventajas específicas en un grupo seleccionado de pacientes como en los obesos, los animales con obstrucciones de las vías respiratorias, los pacientes con enfermedad pulmonar obstructiva crónica, asma, adicción aguda o crónica a los opioides (humana), síndrome de dolor crónico regional complejo, así como en pacientes para cirugía oncológica bajo los protocolos ERAS.
El uso de opioides en humana en los pacientes con síndrome de apnea obstructiva del sueño es un factor de riesgo conocido por desarrollar insuficiencia respiratoria hipercápnica en el posoperatorio en obesos mórbidos. Su relevancia en animales obesos, y más en braquicéfalos, sería interesante para futuros estudios. Los problemas asociados a la obesidad mórbida como la reserva respiratoria disminuida, la disminución de la función de la musculatura respiratoria, el aumento de los requerimientos de oxígeno y la asociación con la hipertensión pulmonar hacen a estos pacientes más vulnerables a los efectos adversos de los opioides. Evitar la depresión respiratoria y la obstrucción respiratoria es de suprema importancia en los obesos y por lo tanto, evitar el uso de opioides. La ALO comenzó con los obesos mórbidos sometidos a cirugía bariátrica.
El periodo intraoperatorio es el más crucial del estrés quirúrgico. La anestesia y otros factores perioperatorios afectan al pronóstico del cáncer estimulando el eje hipotálamo-hipofisario y el sistema nervioso simpático con la liberación de mediadores inmunosupresores. Estos mediadores promueven la proliferación de las células residuales tumorales que quedan libres y se metastatizan, causando recidivas en mayor frecuencia. El uso perioperatorio de grandes dosis de opioides se asoció a recurrencia temprana en pacientes en los que se realizaba cirugía oncológica primaria. Se encontró que los opioides inhibían la inmunidad tanto celular como humoral, favoreciendo la angiogénesis y estimulando a las células tumorales in vitro. Suprimen las células natural killer, la producción de citoquinas y anticuerpos, y la actividad fagocítica. La actividad perioperatoria de las células natural killer tienen un rol crucial en los resultados de la cirugía oncológica primaria ya que son la primera defensa contra las células oncológicas. Se encontró que la supresión de las células natural killer inducida por opioides es más prolongada en el periodo perioperatorio. Es difícil predecir los efectos a largo plazo de las técnicas anestésicas o los agentes anestésicos en la cirugía oncológica con evidencia limitada disponible hasta ahora.
Desventajas de la anestesia libre de opiáceos
Las drogas que componen la anestesia libre de opioides pueden tener efectos secundarios específicos. Los componentes individuales de la ALO deben ser seleccionados cuidadosamente basados en las características del paciente, individualidad, disponibilidad y efectos adversos que puedan ocurrir. Los alfa-2-agonistas deben ser utilizados con extrema precaución en pacientes con patología cardiovascular como bloqueos atrioventriculares y en pacientes mayores betabloqueados. Existe el riesgo potencial de despertar intraoperatorio si no se usan adecuados hipnóticos. Hay una curva de aprendizaje para la realización de ALO y nuestra experiencia colectiva es limitada comparada con las técnicas “balanceadas” que incluyen opioides.
Bibliografía
- Opioid-free anaesthesia in three dogs.White DM1, Mair AR1, Martinez-Taboada F1. Open Vet J. 2017 may
- A Review of the Quadratus Lumborum Block and ERAS. Akerman M1, Pejčić N2, Veličković I3. Front Med (Lausanne). 2018 Feb
- Quadratus lumborum block for post-operative pain relief in patient with Prune belly syndrome.Garg C1, Khanna S1, Mehta Y1. Indian J Anaesth. 2017 Oct
- Opioid-free anesthesia using continuous dexmedetomidine and lidocaine infusions in spine surgery. Kim DJ1, Bengali R2, Anderson TA1. Korean J Anesthesiol. 2017 Dec;70(6):652-653. doi: 10.4097/kjae.2017.70.6.652. Epub 2017 Apr 21.
- Guidelines for perioperative care in bariatric surgery: Enhanced Recovery After Surgery (ERAS) Society recommendations. World J Surg Thorell A, MacCormick AD, Awad S, Reynolds N, Roulin D, Demartines N, Vignaud M, Alvarez A, Singh PM, Lobo DN.. 2016.
- Opioid-induced hyperalgesia in patients after surgery: a systematic review and a meta-analysis. Fletcher D, Martinez V. Br J Anaesth. 2014
- Arain SR, Ruehlow RM, Uhrich TD, Ebert TJ. The efficacy of dexmedetomidine versus morphine for postoperative analgesia after major inpatient surgery. Anesth Analg. 2004
- Forget P, Cata J Stable anesthesia with alternative to opioids: are ketamine and magnesium helpful in stabilizing hemodynamics during surgery? A systematic review and meta-analyses of randomized controlled trials. Best Pract Res Clin Anaesthesiol. 2017
- Frauenknecht J, Kirkham KR, Jacot-Guillarmod A, Albrecht E. Analgesic impact of intra-operative opioids vs. opioid-free anaesthesia: a systematic review and metaanalysis. Anaesthesia. 2019
- Collard V, Mistraletti G, Taqi A, Asenjo JF, Feldman LS, Fried GM, Carli F. Intraoperative esmolol infusion in the absence of opioids spares postoperative fentanyl in patients undergoing ambulatory laparoscopic cholecystectomy. Anesth Analg. 2007
- Mauermann E, Ruppen W, Bandschapp O. Different protocols used today to achieve total opioid-free general anesthesia without locoregional blocks. Best Pract Res Clin Anaesthesiol. 2017
 by Multimédica
by Multimédica