Electrocardiografía clínica: desde el punto de vista del enfermero veterinario
Resumen breve
El uso de la electrocardiografía (ECG) como complemento sobre un proceso diagnóstico es de gran importancia ya que da información muy valiosa del estado del paciente. Mediante unos electrodos, ya sean pinzas o con pegatinas, (Figura 1) colocados en el paciente hace un registro de la actividad eléctrica del miocardio y da información sobre: la frecuencia cardíaca (FC), el ritmo cardíaco, el eje eléctrico, el agrandamiento de las cámaras cardíacas y las anormalidades de la conducción.Índice de contenidos
Resumen
El uso de la electrocardiografía (ECG) como complemento sobre un proceso diagnóstico es de gran importancia ya que da información muy valiosa del estado del paciente. Mediante unos electrodos, ya sean pinzas o con pegatinas, (Figura 1) colocados en el paciente hace un registro de la actividad eléctrica del miocardio y da información sobre: la frecuencia cardíaca (FC), el ritmo cardíaco, el eje eléctrico, el agrandamiento de las cámaras cardíacas y las anormalidades de la conducción.
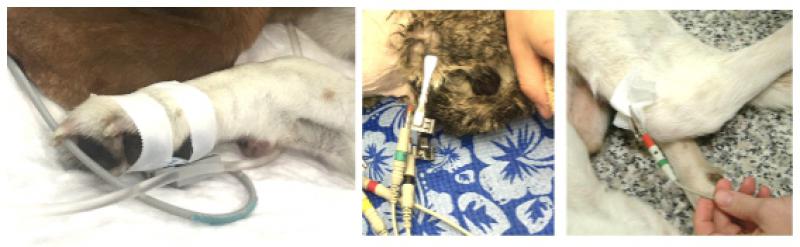
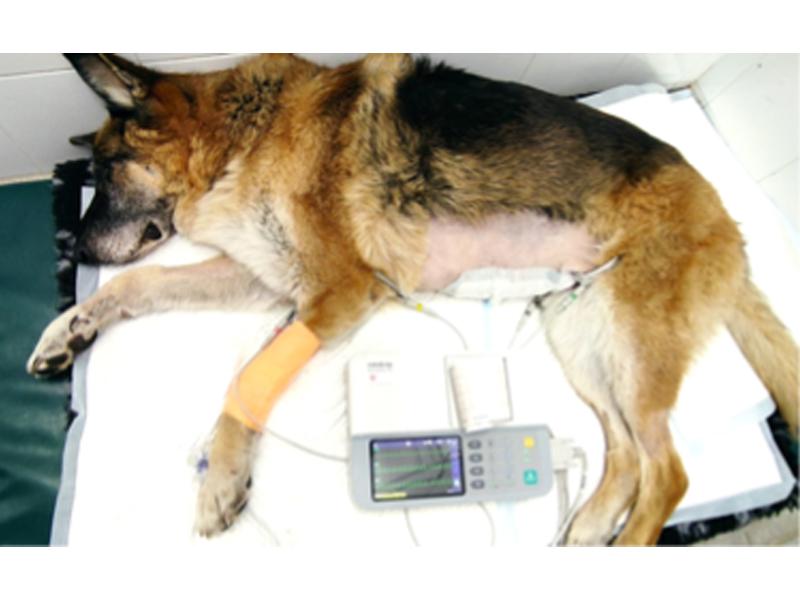
El registro correcto del ECG está influenciado por el correcto posicionamiento y sujeción del paciente, así como en la correcta colocación de los electrodos. El paciente debe estar posicionado de cúbito lateral derecho o, en el caso de pacientes con dificultad respiratoria severa, en decúbito esternal o en estación (Figura 2). Los electrodos deben estar en contacto con la piel, utilizando alguna solución de contacto para asegurar la conducción eléctrica (alcohol o gel para electrodos), y se deben colocar de la siguiente manera:
- Rojo; Extremidad Anterior Derecha (EAD).
- Amarillo; Extremidad Anterior Izquierda (EAI).
- Verde; Extremidad Posterior Izquierda (EPI).
- Negro; Extremidad Posterior Derecha (EPD).

Ajustes del electrocardiógrafo
Para realizar un ECG correctamente se debe ajustar tanto la sensibilidad (amplitud de los complejos) como la velocidad del papel.
Los electrocardiógrafos suelen tener varias opciones de sensibilidad, la estándar (1mV= 1cm) es la más apropiada para la mayoría de ECG. Cuando la amplitud de los complejos sobrepase los márgenes del papel, se debe reducir la sensibilidad a la mitad (1mV= 0.5cm). Si no se visualizan las ondas P, se debe aumentar (1mV= 2cm).
La mayoría de los electrocardiogramas se realizan a una velocidad estándar de 50 mm/seg. Para seleccionar la velocidad de papel, se ofrece el botón de selección. En general, si se quiere evaluar si un ritmo es regular o irregular, se debe reducir la velocidad (5mm/seg, 12.5mm/seg o 25mm/seg). Si la frecuencia cardíaca es más rápida, se debe elegir una velocidad de papel más alta, para valorar mejor los complejos (Figura 3).
Posibles artefactos en el ECG
Los artefactos en el registro electrocardiográfico suelen ser comunes y se deben corregir para evitar lecturas incorrectas. Pueden ser debidos a interferencias, temblores del paciente o posición de los electrodos.
¿Cuándo realizar un ECG?
- Auscultación de arritmias.
- Soplos cardíacos.
- Síncope.
- Control efectividad de fármacos (Digoxina, Lidocaína, Propanolol).
- Monitorización cardiopatías.
- Disnea aguda.
- Shock.
- Cianosis.
- Cardiomegalia detectada en radiografía..
- Evaluación preanestésica y monitorización anestésica.
- Desequilibrios electrolíticos (hiperkaliemia secundaria a un FLUTD).
- Enfermedades sistémicas con afectación cardíaca por toxinas (piómetra, dilatación torsión gástrica, pancreatitis, hemangiosarcoma, etc.).
- Intoxicación (sapos; Bufo bufo).
Interpretación del ECG
Para poder realizar una correcta lectura del ECG se debe comprender como el electrocardiógrafo realiza la lectura de la actividad eléctrica del miocardio y plasma el registro en el papel.
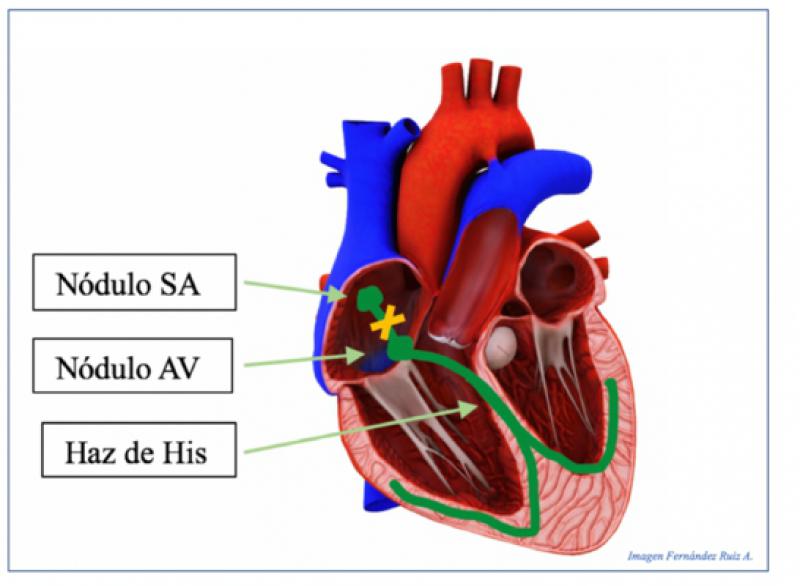
La primera onda que se visualizará es la onda P, representa la activación del nodo sinusal (SA) y la despolarización de los atrios, deberá ser positiva y redondeada. La conducción del impulso desde el SA hasta el nodo atrioventricular (AV) se corresponde con el intervalo P-R. Este impulso continúa su camino por el haz de His, ramas del fascículo y fibras de Purkinje obteniendo la despolarización ventricular y así el complejo QRS. A continuación, se inicia la repolarización ventricular, el segmento ST. Y por último la repolarización ventricular se representa como la onda T. El segmento Q-T representa la despolarización y repolarización ventricular (Figura 4).
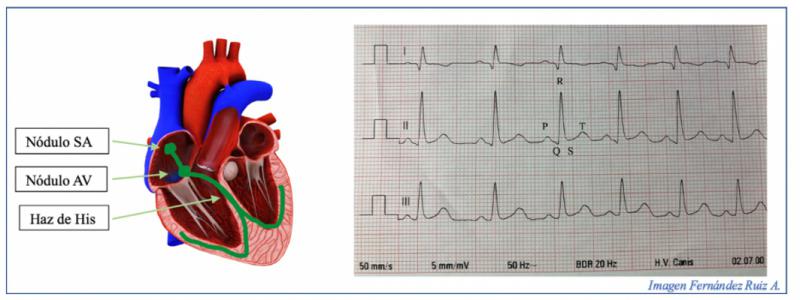
La lectura e interpretación del ECG se debe realizar de manera sistemática y siempre izquierda a derecha, evitando zonas con artefactos. Durante la lectura hay que: medir la frecuencia cardíaca, evaluar el ritmo, medir la duración y amplitud de los complejos y finalmente determinar el eje eléctrico.
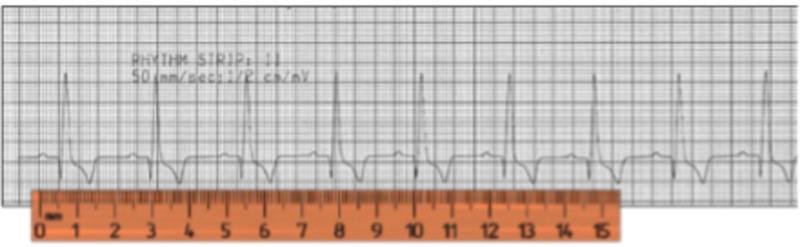
- Medir la frecuencia cardíaca: la frecuencia cardíaca es el número de latidos por minuto. Se puede calcular, contando en número de complejos QRS que hay en 15 cm de papel. Si la velocidad de registro es a 50mm/seg, 15 cm de papel equivalen a 3 segundos, por lo que el número de complejos QRS se multiplicará por 20. Si la velocidad de registro es a 25mm/seg, 15 cm de papel equivalen a 6 segundos, por lo que el número de complejos QRS se multiplicará por 10 (nota, un bolígrafo estándar mide aproximadamente 15 cm) (Figura 5).
- Evaluar el ritmo: para que un ritmo sea considerado sinusal (parte del nódulo SA), se deben visualizar las ondas P. Cada onda P debe ir seguida de un complejo QRS, y cada QRS debe ir precedido por una onda P. Cualquier ritmo que no sea sinusal, se considera una arritmia. Además, se debe evaluar si el ritmo es regular o irregular.
Toda anomalía en la formación del impulso eléctrico, en la frecuencia cardíaca, en el ritmo o en la conducción de la actividad eléctrica normal del corazón, se clasifica como una ARRITMIA.
Clasificación de arritmias
• Ritmo sinusal normal
• Arritmias sinusales
- Taquicardia sinusal
- Bradicardia sinusal
- Arritmia sinusal (respiratoria)
• Arritmias supraventriculares
- Complejos prematuros supraventriculares
- Taquicardia supraventricular
- Flutter atrial/ fibrilación atrial
• Arritmias ventriculares
- Complejos prematuros ventriculares.
- Taquicardia ventricular.
- Flutter/fibrilación ventricular.
- Asistolia ventricular.
- Escapes ventriculares.
• Anomalías en la conducción del impulso:
- Bloqueo sinusal.
- Silencio atrial.
- Bloqueo atrioventricular.
- - De primer grado.
- - De segundo grado.
- - De tercer grado (bloqueo cardíaco completo).
Ritmo sinusal
El ritmo sinusal se refiere a la actividad eléctrica normal que se origina en el nódulo sinusal (SA), también conocido como el "marcapasos natural" del corazón. Se caracteriza por un ritmo regular (intervalo P-P y RR constante), con FC normal, ondas P positivas en derivada II, complejos QRS normales e intervalo P-R constante. Este ritmo es una señal de buena salud cardíaca en los animales.
La frecuencia cardíaca normal varía según la especie, el tamaño y la edad:
Perros:
- Adultos: 70-140 latidos por minuto.
- Razas gigantes: 60 a 140 latidos por minuto.
- Razas toy hasta: 180 latidos por minuto.
- Cachorros hasta: 220 latidos por minuto.
Gatos: 120 a 240 latidos por minuto.
Taquicardia sinusal
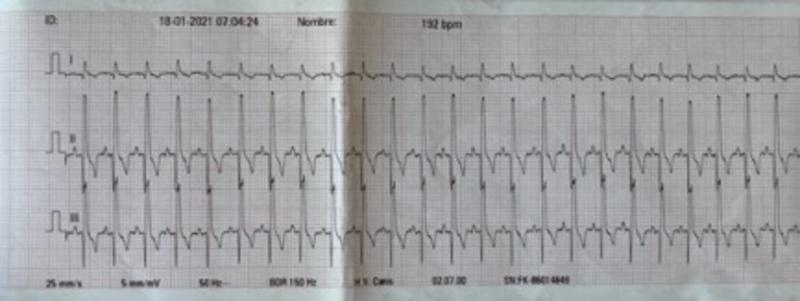
La taquicardia sinusal es un ritmo sinusal regular con una frecuencia cardíaca anormalmente rápida, con ondas P positivas en derivada II, complejos QRS normales e intervalo P-R constante (Figura 6). Se puede observar de forma fisiológica (al realizar ejercicio, con dolor, con estrés o miedo), por patologías (fiebre, anemia, infecciones, hipoxia, insuficiencia cardíaca congestiva, etc.) o por fármacos (atropina, adrenalina, etc.).
Bradicardia sinusal
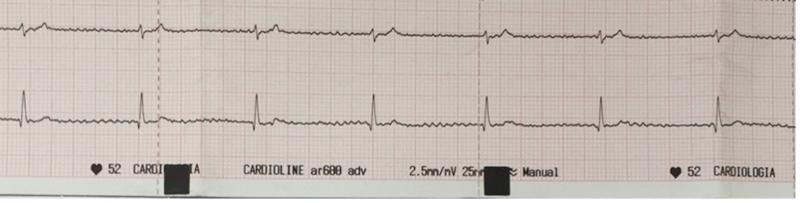
Es un ritmo sinusal regular con una frecuencia cardíaca más baja, con ondas P positivas en derivada II, complejos QRS normales e intervalo P-R constante. Se puede observar de forma fisiológica (animales atletas, estimulación tono vagal, hipotermia, etc.), por patologías (hipotiroidismo, hiperpotasemia, enfermedades respiratorias, etc.) o por fármacos (morfina/metadona, antiarrítmicos como digoxina o betabloqueantes, etc.) (Figura 7).
Arritmia sinusal (respiratoria)
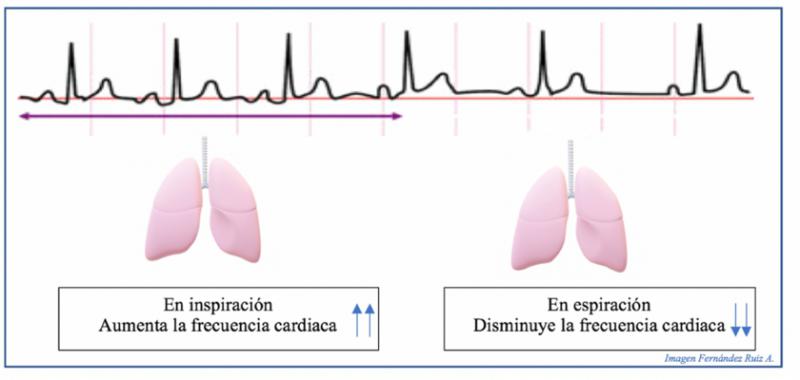
Es una variante normal del ritmo sinusal en la que la frecuencia cardíaca varía con la respiración. La frecuencia cardíaca aumenta durante la inspiración y se reduce durante la espiración. Se puede observar en perros de forma fisiológica sin patologías, y frecuente en braquicefálicos, o en patologías respiratorias. (Figura 8).
Complejos prematuros supraventriculares
Los complejos prematuros supraventriculares (CPSV) son un tipo de arritmia cardíaca en la que se produce un latido prematuro que se origina de un foco ectópico por encima de los ventrículos, en las aurículas o cerca del nódulo auriculoventricular (Figura 9). No se origina en el nódulo SA, y por tanto la onda P será diferente o también llamada “onda P` ectópica”, y como su nombre indica, al ser prematuros se aproximan al complejo anterior, incluso se fusionan con la onda T anterior. (Figura 10) Generalmente cuando el estímulo atrial ectópico llega al nódulo AV, es conducido a los ventrículos y por tanto el complejo QRS suele tener una forma normal.
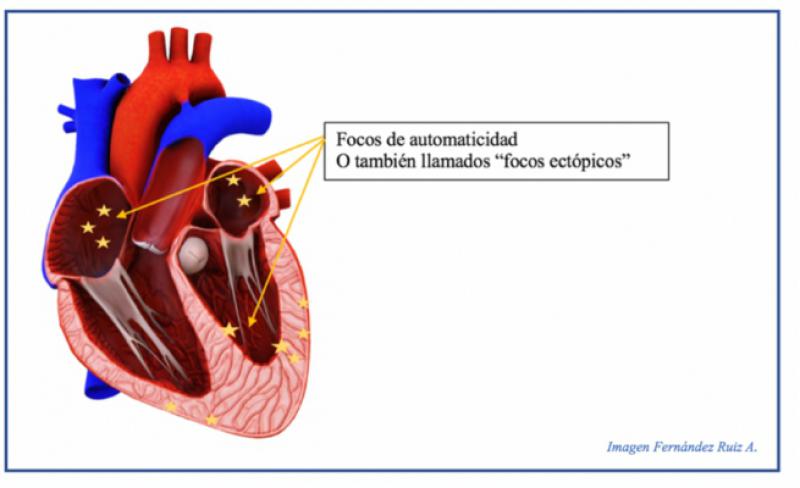
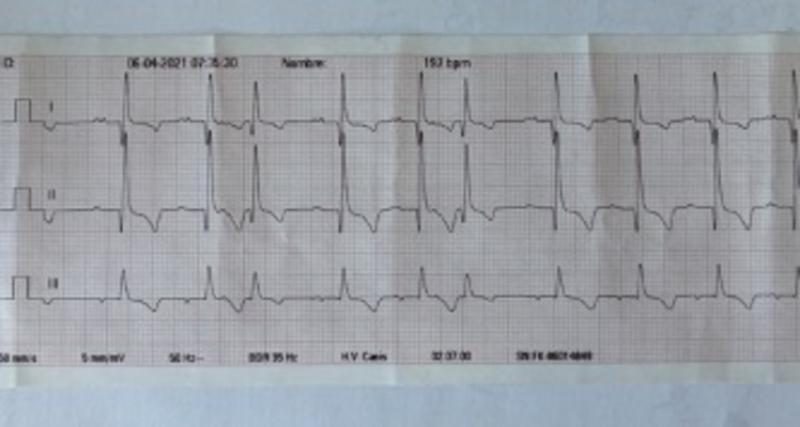
Los CPSV se caracterizan por una onda P` anormal y prematura, con un complejo QRS más estrecho y normalmente una pausa posterior, por lo que el ritmo es irregular.
Existen varios tipos de CPSV dependiendo del origen del foco ectópico en las aurículas y la forma en que se propagan los impulsos eléctricos a través del corazón, como los complejos prematuros auriculares o auriculoventriculares.
Taquicardia supraventricular
Cuando aparecen tres o más CPSV se denomina taquicardia supraventricular, generalmente se caracterizan por frecuencias cardíacas elevadas y un ritmo regular (intervalo R-R constante). Pueden aparecer de forma continúa o paroxística (con un inicio y un final).
Es importante mencionar que, los CPSV pueden no ser necesariamente peligrosos por sí mismos, en algunos casos pueden indicar una enfermedad subyacente del corazón y aumentar el riesgo de complicaciones, como la fibrilación auricular o la insuficiencia cardíaca. Por lo tanto, es importante que un veterinario especialista interprete los resultados del ECG y determine el tratamiento adecuado.
Fibrilación atrial
Es una arritmia cardíaca común, en la que hay una actividad eléctrica rápida y caótica de las aurículas debido a diversos focos ectópicos anómalos, lo que provoca una fibrilación de los atrios y una contracción de estos inefectiva. Se caracteriza por la ausencia de ondas P, con oscilaciones de la línea basal u “ondas f”. Cuando uno de los estímulos atriales llega al nódulo AV, los ventrículos se despolarizan con normalidad, y por ello los complejos QRS son normales (Figura 11). La frecuencia cardíaca suele ser elevada, >180 lpm y el ritmo muy irregular (Figura 12).
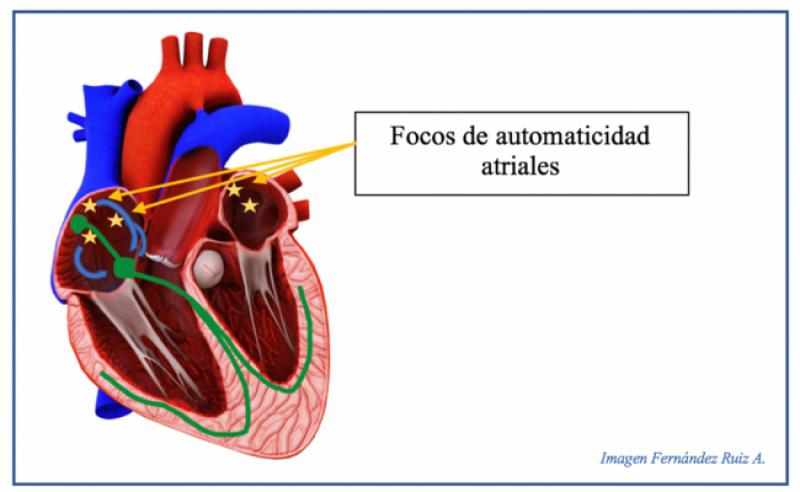
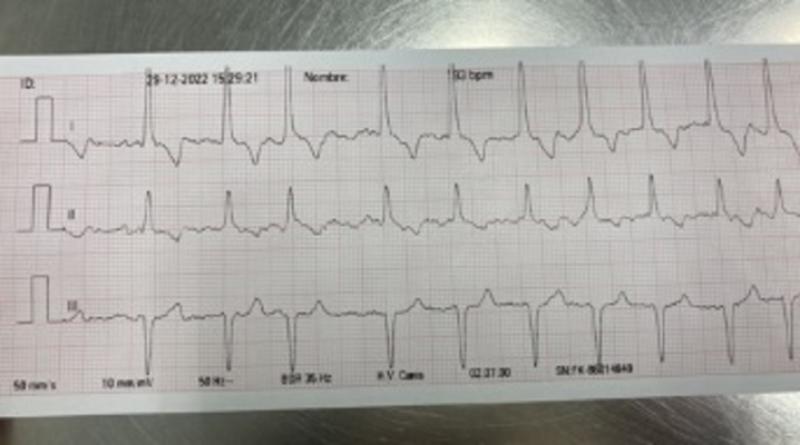
Complejos prematuros ventriculares
Los complejos ventriculares prematuros (CPV) son latidos que surgen de un foco ectópico en los ventrículos. Se caracteriza por la ausencia de onda P, con un complejo QRS ancho y anormal y onda T con una dirección opuesta a la del complejo QRS. Esto se debe a que la despolarización no se origina en el nódulo SA y la repolarización y despolarización no viajan por las vías de conducción normales, lo que ralentiza su difusión (Figura 13).
Los CPV pueden ser monomórficos si los latidos son idénticos y proceden de un único foco ectópico, o polimórficos si los latidos tienen diferente morfología y por tanto provienen de más de un foco ectópico (Figura 14).
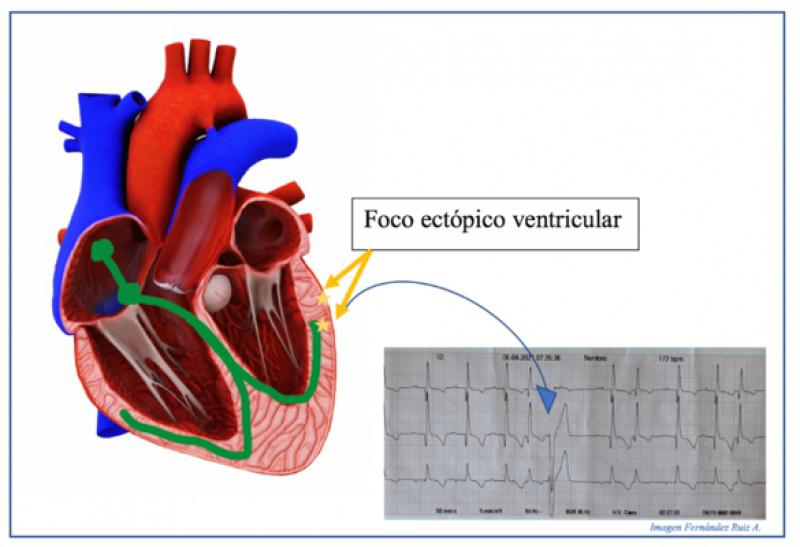
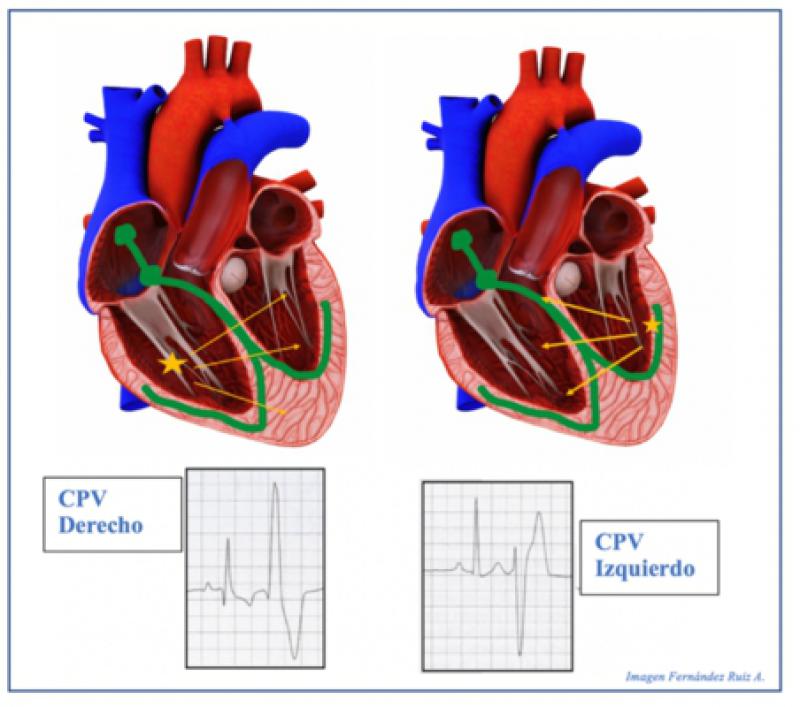
Cuando el impulso eléctrico se origina en el ventrículo izquierdo y se produce una contracción ventricular prematura, se reflejará en el ECG como una deflexión negativa hacia abajo. Por otro lado, si la contracción ventricular prematura se origina en el ventrículo derecho, se verá reflejada en el ECG como una deflexión positiva hacia arriba. De esta forma, la dirección de la deflexión en el ECG permite identificar el lugar de origen de la contracción ventricular prematura en el ventrículo izquierdo o derecho (Figura 15).
En perros, los CPV es el ritmo anormal muy común y puede tener una amplia variedad de causas, ya sean cardíacas o extracardíacas, como son: una insuficiencia cardíaca congestiva, cardiomiopatías, neoplasias, miocarditis, pericarditis, hipoxia, uremia, piómetra, dilatación torsión, pancreatitis, esplenectomías, etc. Es muy importante realizar un examen completo para determinar la causa subyacente y así proporcionar el tratamiento adecuado.
Taquicardia ventricular
Cuando aparecen tres o más CPV se denomina taquicardia ventricular, generalmente se caracterizan por frecuencias cardíacas elevadas, un ritmo regular (intervalo R-R constante) y complejos QRS anchos y aberrantes.
Pueden aparecer de forma continúa o paroxística (con un inicio y un final), monomórfica o polimórfica, o con el fenómeno de R en T (se superpone con el latido anterior).
Son de extrema gravedad si aparecen con frecuencias cardíacas muy elevadas, polimórficas o con fenómeno de R en T, y por ello un veterinario especialista debe evaluarlo.
Bloqueos atrioventriculares
El bloqueo atrioventricular (BAV) se caracteriza por una demora o interrupción en la transmisión de las señales eléctricas desde el nodo SA a los ventrículos (Figura 16).
Existen tres grados de bloqueo atrioventricular y se diferencian según la gravedad de la alteración:
- Bloqueo AV de primer grado: es una alteración de la conducción eléctrica del corazón que se caracteriza por una prolongación del intervalo PR, que es el intervalo de tiempo que transcurre desde el inicio de la onda P (que representa la activación de las aurículas) hasta el inicio del complejo QRS (que representa la activación de los ventrículos).
En condiciones normales, el intervalo PR es de 0.12-0.2 segundos (120-200 milisegundos), pero en el bloqueo AV de primer grado, este intervalo se prolonga a más de 0.2 segundos y no suele causar síntomas.
- Bloqueo AV de segundo grado: se produce una interrupción parcial en la transmisión de las señales eléctricas desde las aurículas a los ventrículos. El estímulo se genera en el nódulo SA y por tanto hay onda P, pero no llega al nódulo AV y por tanto no se observa complejo QRS y no hay contracción ventricular.
Se divide en dos tipos:
- El tipo I o bloqueo de Mobitz I: los impulsos eléctricos del corazón se retrasan progresivamente a medida que pasan por el nódulo AV. Este retraso se produce hasta que uno de los impulsos eléctricos no logra llegar a los ventrículos, lo que provoca una pausa en el ritmo cardíaco. En el ECG, se observa un intervalo P-R variable y con incremento progresivo hasta que se produce el bloqueo, y aparece una onda P sin QRS.
- El tipo II o bloqueo de Mobitz II; es una progresión del anterior, en la que se observa ondas P sin QRS en una relación 2:1 o 3:1 (Figura 17).
- Bloqueo AV de tercer grado: se caracteriza por un bloqueo total de la conducción eléctrica entre los atrios y los ventrículos. En este tipo de bloqueo, los impulsos eléctricos de los atrios no logran llegar a los ventrículos, lo que hace que se activen por otras vías, y se observen latidos de escape. Se caracteriza por la ausencia de relación entre las ondas P y los complejos QRS, con ondas P continuas sin QRS, y con latidos de escape (QRS anchos y aberrantes) (Figura 18).
Es una afección cardíaca grave que pone en peligro la vida ya que puede provocar una disminución significativa del gasto cardíaco y llevar a una insuficiencia cardíaca, debido a la bradicardia tan marcada que presentan. Los síntomas pueden incluir mareo, síncopes, fatiga, disnea y dolor torácico. El tratamiento es la implantación de un marcapasos. Por lo tanto, es importante que un veterinario especialista analice cuidadosamente los resultados del ECG.
Conclusiones
La interpretación básica del ECG es fundamental en la atención primaria de los pacientes críticos o con alteraciones cardíacas. Es una prueba no invasiva que proporciona información muy valiosa sobre la función cardíaca y mide su actividad eléctrica.
Su correcta interpretación es especialmente importante y puede ser crítica para decidir si un paciente necesita ser derivado a un veterinario cardiólogo especializado o a una unidad de cuidados intensivos.
Bibliografía
- Tilley LP. Essentials of canine and feline electrocardiography. 3 ed. Philadelphia, Lea & Febiger, 1992.
- J. Engel Manchado, L. García Guasch. Manual de ATV 2da Edición, Multimédica Ediciones Vreterinarias 2019.
- J. Bernal. Manual práctico de interpretación electrocardiográfica. Ed. Servet 2009.
 by Multimédica
by Multimédica