Extravasación de fármacos vesicantes en catéter intravenoso
Resumen breve
Algunos de los fármacos intravenosos de uso habitual en la clínica veterinaria tienen efectos nocivos cuando se produce una extravasación, por tanto, se debe tener especial precaución a la hora de su administración. Los fármacos vesicantes pueden producir desde pequeñas lesiones hasta necrosis del tejido, que pueden causar afecciones mayores al paciente. En este artículo se abordarán las causas más habituales por las que se produce la extravasación, cuales son los fármacos vesicantes…Índice de contenidos
Introducción
Algunos de los fármacos intravenosos de uso habitual en la clínica veterinaria tienen efectos nocivos cuando se produce una extravasación, por tanto, se debe tener especial precaución a la hora de su administración.
Los fármacos vesicantes pueden producir desde pequeñas lesiones hasta necrosis del tejido, que pueden causar afecciones mayores al paciente. En este artículo se abordarán las causas más habituales por las que se produce la extravasación, cuales son los fármacos vesicantes de uso habitual en animales hospitalizados y el mantenimiento correcto del catéter para evitar la extravasación.
¿Qué es la extravasación?
Se conoce por extravasación cuando se produce un escape de sangre, linfa u otro líquido como son los medicamentos, desde un vaso sanguíneo hacia el tejido que lo rodea. Esta fuga puede ser motivada por el desplazamiento de la cánula fuera del vaso o inyección accidental en el tejido sano adyacente, puede producirse tanto en catéter central como en periférico
Entre los signos y síntomas más comunes se encuentra el edema y los cambios de aspecto y temperatura de la zona. En ocasiones el paciente puede quejarse de dolor al manipular la zona afectada.
Estas lesiones pueden contribuir sustancialmente a la morbilidad del paciente, el coste de la terapia y la duración de la estancia hospitalaria.
Fármacos vesicantes
Los fármacos vesicantes son aquellos que por su composición química pueden causar lesiones en los vasos sanguíneos por los que circulan cuando se realiza una infusión intravenosa.
Estas lesiones pueden provocar que el fármaco salga del torrente sanguíneo e invada los tejidos circundantes extendiendo el alcance de la lesión y la gravedad de esta.
Causas de daño tisular por extravasación de vesicantes
- Toxicidad directa: los fármacos vesicantes que se unen al DNA se absorben localmente y producen la muerte celular por apoptosis. Un fármaco no metabolizado es liberado al espacio extracelular y las células adyacentes lo absorben. De esta manera se genera un daño tisular contínuo, crónico y progresivo que con el tiempo provoca una mayor lesión.
- Concentración: a mayor concentración del fármaco mayor la capacidad de daño tisular.
- Volumen: el volumen o la cantidad de fármaco o fluidos produce compresión al infiltrarse en el tejido, la sobrepresión puede colapsar los vasos sanguíneos instaurándose de este modo una hipoxia que puede llegar a isquemia, a su vez dicha isquemia dificulta el drenado del líquido extravasado lo cual potencia el daño en el tejido.
- Hiperosmolaridad: la osmolaridad elevada (mayor de 295 mOsm/kg) se asocia al daño tisular. La penetración de estos fluidos hiperosmolares crea un desequilibrio alterando el tono celular. Para compensarlo los fluidos migran del espacio intracelular al espacio extracelular produciendo deshidratación celular, lo cual forma un edema progresivo que puede conducir a hipoxia y necrosis tisular.
- pH: un valor extremo (pH menor de 5 y pH mayor de 9) del pH del producto infundido crea mayor daño.
- Excipientes: algunos excipientes, pueden aumentar las propiedades vesicantes.
- Necrosis tisular isquémica: se relacionan principalmente con extravasaciones de agentes vasopresores y soluciones electrolíticas que producen la muerte del tejido debido a la falta de suministro de sangre (Figura 1-2).
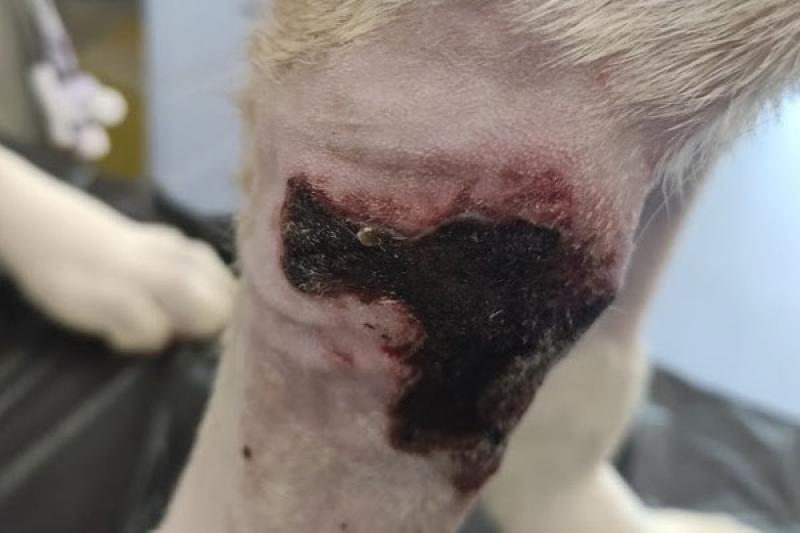
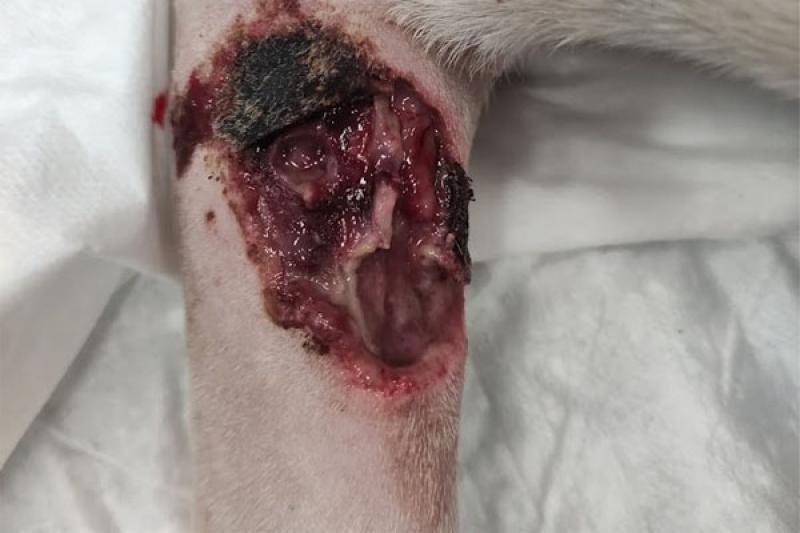
Fármacos vesicantes de uso habitual en el paciente hospitalizado
En la siguiente tabla se detalla los fármacos y soluciones de uso hospitalario más común (Tabla 1).
| Tabla 1. Fármacos vesicantes de uso habitual en el paciente hospitalizado. |
| Toxicidad Directa | Quimioterápicos | Vincristina Vinblastina Actinomicina d Doxorubicina (el resultado es habitualmente la amputación del miembro afectado) |
| Medios de contraste radiológico | Sulfato de bario Preparaciones de yodo | |
| Hiperosmolaridad | Solución de electrolitos | Cloruro de calcio Cloruro de sodio (concentraciones elevadas) Cloruro de potasio Gluconato de calcio Dextrosa Bicarbonato |
| Valor del ph | Sedantes | Tiopental sódico |
| Excipientes | Propofol | |
| Isquemia | Vasopresores | Dobutamina Epinefrina/adrenalina Norepinefrina/noradrenalina |
Factores de riesgo relacionados con el procedimiento
- La técnica de venopunción es muy importante, aumenta el riesgo cuando se realizan múltiples intentos de venopunción próximos al lugar de inyección.
- Evitar las zonas de flexión.
- Calibre del catéter inadecuado, así como la mala fijación del mismo (Figura 3).
- Monitorización insuficiente del punto de inyección durante la infusión.
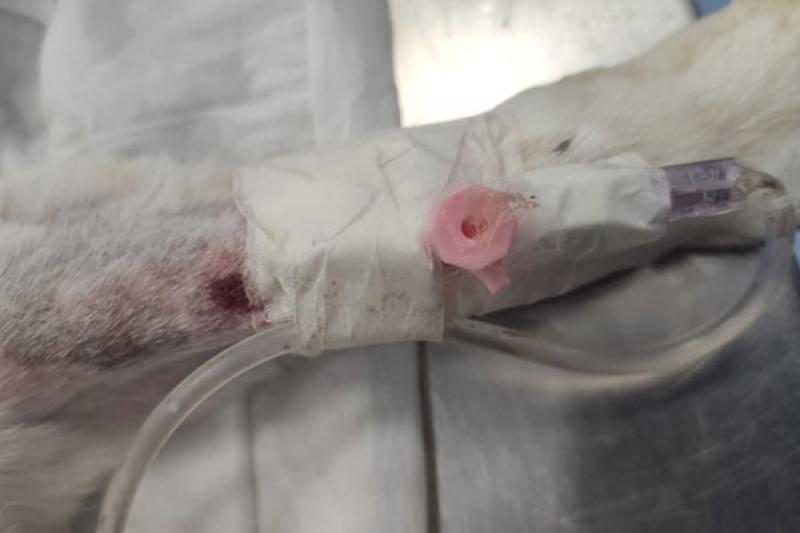
Prevención de la extravasación
La mejor forma de prevenir la extravasación es la prevención. Mediante un protocolo correcto de colocación y mantenimiento de la vía intravenosa.
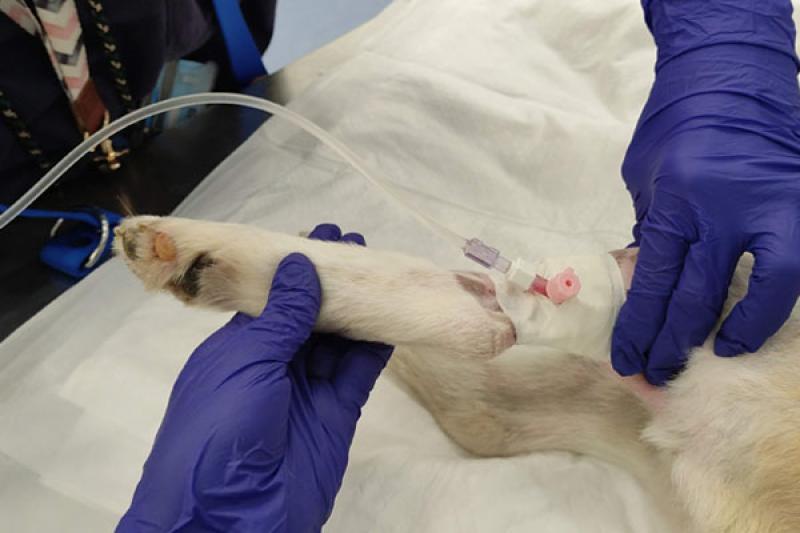
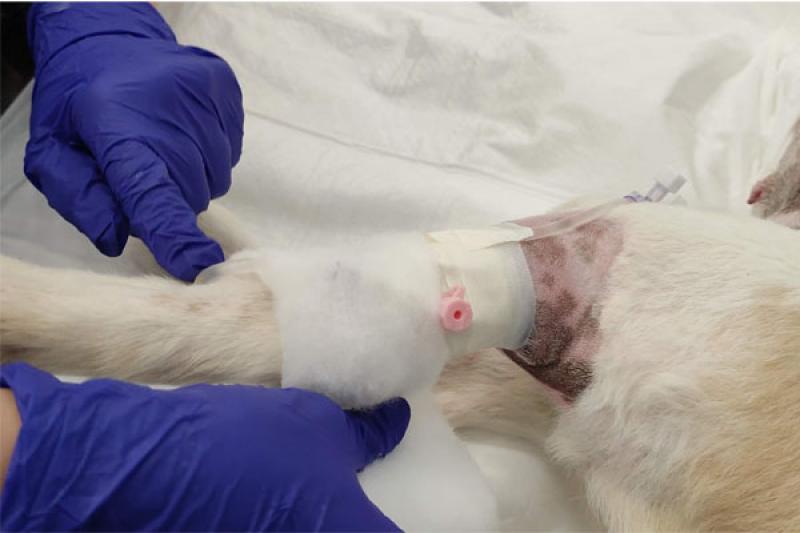
- Destape del vendaje para comprobar fijación, posición correcta del catéter y visualizar que no se haya producido flebitis o daño tisular (Figura 4).
- Se realiza un flushing, colocando el dedo en la zona de continuidad de la vena para cerciorarse que el fluido pasa de forma normal (Figura 5).
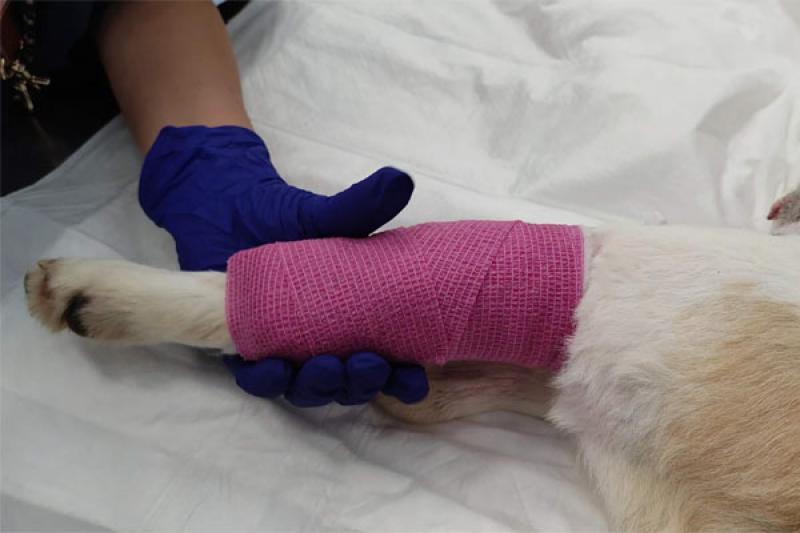
- Se realiza de nuevo el vendaje de forma que este quede bien asegurado, pero sin llegar a oprimir la extremidad para que el fluido pase de forma óptima a través del vaso sanguíneo (Figura 6-7).
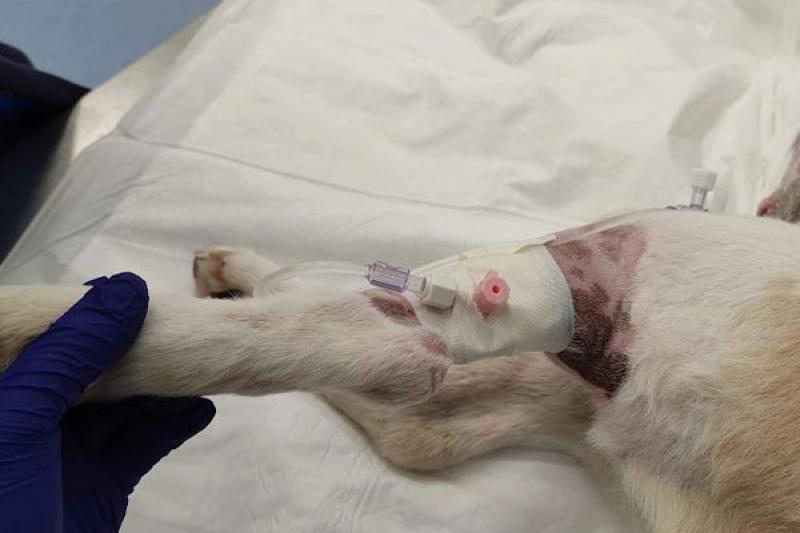
Tratamiento
A menudo es necesaria una acción multidisciplinar inmediata para el tratamiento de lesiones por extravasación. Hay que estar muy pendiente de los primeros síntomas y evaluar la extravasación (Tabla 2).
| Tabla 2. Evaluación de la extravasación. |
| Clasificación | 0 | 1 | 2 | 3 | 4 |
| Color | Normal | Rosado | Rojo | Blanquecino | Negro |
| Integridad | Intacto | Ampollas | Pérdida superficial de tejido | Pérdida de tejido que expone el subcutáneo | Necrosis |
| Temperatura | Normal | Levemente | Caliente | - | - |
| De la piel | - | Cálida | - | - | - |
| Edema | Ausente | Sin picaduras | Con picaduras | - | - |
| Temperatura del animal | Normal | Elevada | - | - | - |
| Dolor | Calificar con escala glasgow / feline grimace scale | ||||
Se debe sospechar que se ha producido una extravasación cuando el paciente presenta los siguientes síntomas:
- Enrojecimiento, prurito y edema alrededor del lugar de inyección.
- La tasa de inyección de un fluido se ralentiza o se detiene.
- El animal se queja de dolor durante la administración de fluidos o fármacos.
El dolor, la tensión y la coloración de la piel tienden a empeorar.
Es posible que se requiera de analgésicos para reducir el dolor en casos de dolor agudo.
A la primera señal de extravasación se recomienda detener inmediatamente la administración de líquidos intravenosos. Aspirar cualquier fármaco residual que quede en la cánula y retirar.
Se utilizan tratamientos térmicos bien sea aplicando frío local que ayuda a la vasoconstricción y en el caso de vesicantes que se unen al ADN (quimioterápicos) limita la dispersión del fármaco para disminuir la reacción del área afectada y la absorción del infiltrado o calentamiento local, en el caso de los medios de contraste y líquidos hiperosmolares ya que el calor aumenta la vasodilatación y disminuye la acumulación del vesicante en el tejido local.
En casos de necrosis tisular se requerirá de técnicas quirúrgicas para eliminar el tejido necrótico y favorecer la correcta cicatrización y cura del daño.
Conclusiones
Algunos de los fármacos intravenosos de uso habitual en la clínica veterinaria tienen efectos nocivos cuando se produce escape desde un vaso sanguíneo hacia el tejido que lo rodea. Esto se conoce como extravasación.
Los fármacos vesicantes pueden producir desde pequeñas lesiones hasta necrosis del tejido, que pueden causar afecciones mayores al paciente cuando se extravasan.
Estos fármacos se clasifican en función del mecanismo causante del daño.
Los tratamientos quimioterápicos y medios de contraste radiológicos ocasionan daños por toxicidad directa.
La hiperosmolaridad de algunas soluciones de electrolitos también causa daño tisular. Algunos sedantes como el tiopental sódico tienen un pH muy alcalino otros como el propofol contienen excipientes que causan daño cuando se produce la extravasación.
Los fármacos vasopresores pueden llegar a crear una necrosis tisular isquémica debido a la falta de riego sanguíneo en el tejido adyacente a la fuga.
La mejor forma de prevenir la extravasación es la prevención, mediante un protocolo correcto de colocación y mantenimiento de la vía intravenosa, así como conocer los factores de riesgo y los primeros síntomas que esta provoca para una rápida actuación.
Bibliografía
- C. Guillermo Couto “Emergencias oncológicas y síndromes paraneoplásicos.” Congreso OncoEmergSpan. 2017.
Paul M Reynolds, Robert MacLaren, Scott W Mueller, Douglas N Fish, Tyree H Kiser “Management of extravasation injuries: a focused evaluation of noncytotoxic medications”2014 Jun;34(6):617-32. - Ruth Dennis, MA, VetMB, DVR, DipECVDI, MRCVS “Use of Contrast Media in Veterinary Radiology” 2002 WSAVA Congress
- Sociedad Española de Farmacia Hospitalaria “Prevención y tratamiento de extravasaciones de fármacos antineoplásicos” 2022.
- Ann Le, Samit Patel “Extravasation of Noncytotoxic Drugs: A Review of the Literature” National Libray of Medicine 2014
- Jung Tae Kim, Jeong Yun Park, Hyun Jung Lee, Young Ju Cheon “Guidelines for the management of extravasation” National Library of Medicine 2020.
- José Rodriguez Gómez,Jorge Llinás Ceballos, Roberto Bussadori,Salvador Guillén Criado.”Bases prácticas en el quirófano” 2016. Editorial Servet.
 by Multimédica
by Multimédica