Discoespondilitis asociada a anestesia peridural en un canino: reporte de caso
Resumen breve
Este reporte describe un caso clínico de discoespondilitis lumbosacra en una perra adulta, posiblemente asociada a una punción peridural realizada como parte del protocolo anestésico para una cirugía ortopédica.Índice de contenidos
Resumen
La anestesia peridural es una técnica locorregional ampliamente utilizada en medicina veterinaria como complemento de la anestesia general, especialmente en procedimientos quirúrgicos que involucran el abdomen caudal, pelvis y extremidades posteriores. Esta técnica permite una analgesia efectiva, prolongada y localizada, disminuyendo los requerimientos de anestésicos generales y favoreciendo una recuperación más estable y menos dolorosa. Aunque se considera una técnica generalmente segura y con bajo índice de complicaciones, su aplicación no está exenta de riesgos. Entre las posibles complicaciones se incluyen la hipotensión, hipoventilación, bradicardia, sangrado, trauma nervioso, y en casos poco frecuentes, infecciones como abscesos epidurales o discoespondilitis.
Este reporte describe un caso clínico de discoespondilitis lumbosacra en una perra adulta, posiblemente asociada a una punción peridural realizada como parte del protocolo anestésico para una cirugía ortopédica. La paciente fue sometida a una osteotomía de nivelación del platillo tibial (TPLO) para corregir una inestabilidad femorotibial crónica secundaria a la ruptura del ligamento cruzado craneal.
Descripción del caso
La paciente corresponde a una canina hembra, raza Pitbull, de 9 años de edad y 30 kilogramos, que fue derivada para cirugía ortopédica tras diagnóstico de inestabilidad femorotibial crónica en el miembro posterior izquierdo. Esta condición fue atribuida a una ruptura del ligamento cruzado craneal (LCC), lesión común en perros de razas medianas a grandes, frecuentemente asociada a degeneración progresiva del ligamento y a factores biomecánicos predisponentes como el ángulo del platillo tibial y la conformación de la articulación femorotibiopatelar.
La técnica quirúrgica seleccionada fue una osteotomía de nivelación del platillo tibial (TPLO), procedimiento ampliamente validado en la literatura veterinaria por proporcionar una biomecánica más estable durante la fase de apoyo, al modificar el ángulo tibial posterior y reducir la fuerza de cizallamiento que contribuye a la inestabilidad articular (Figura 1).
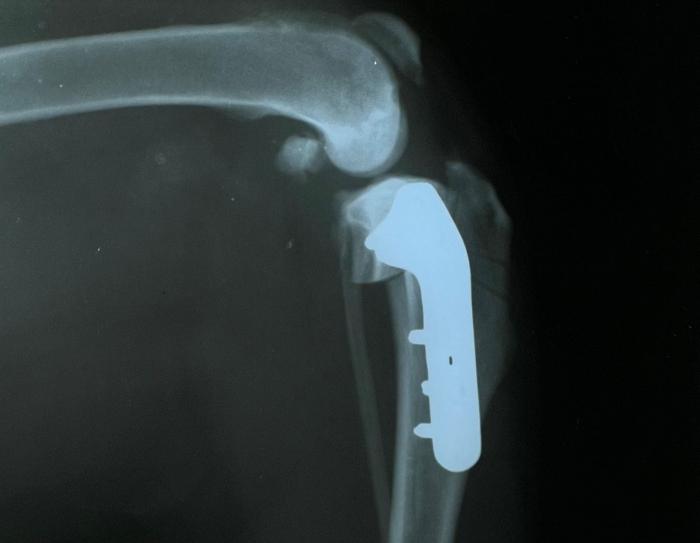
Figura 1. Radiografía posquirúrgica inmediata de TPLO.
Antes de la intervención, se realizaron estudios prequirúrgicos completos, incluyendo análisis hematológicos y bioquímicos, ecocardiograma y evaluación imagenológica del miembro afectado, los cuales no evidenciaron alteraciones significativas. La paciente también se encontraba bajo tratamiento con pregabalina (2 mg/kg/12 h VO), como parte de un protocolo de analgesia multimodal, y sesiones semanales de fisioterapia desde hacía un mes.
La preparación anestésica consistió en una premedicación con dexmedetomidina (1 µg/kg) y ketamina (2 mg/kg), ambos fármacos administrados por vía intravenosa. Como antibiótico profiláctico, se optó por enrofloxacina (10 mg/kg IV), administrada durante la preparación quirúrgica, particularmente durante la tricotomía del miembro afectado y de la región lumbosacra, área de interés para la punción peridural.
La inducción anestésica se llevó a cabo con propofol, titulado lentamente hasta alcanzar la pérdida del reflejo laríngeo y permitir la intubación endotraqueal. Para el bloqueo peridural lumbosacro, se realizó antisepsia meticulosa del sitio de punción utilizando una técnica de tres tiempos, alternando alcohol etílico al 70 % con iodopovidona al 10 %. La punción se efectuó utilizando una aguja espinal, guiada por referencias anatómicas del espacio lumbosacro, y se administró una mezcla de morfina (0.1 mg/kg) y lidocaína sin epinefrina (0.8 ml/cm), calculada según la distancia occipitococcígea como estimador del volumen medular.
El mantenimiento anestésico se realizó con sevofluorano. La analgesia regional proporcionada por la técnica peridural fue complementada intraoperatoriamente con monitoreo constante de parámetros hemodinámicos y profundidad anestésica.
Durante la preparación del campo quirúrgico, se repitió la técnica de antisepsia descrita anteriormente. Para el aislamiento del miembro quirúrgico, se empleó un guante estéril que cubría el extremo distal del miembro (a partir de la epífisis tibial distal), fijado con venda elástica autoadhesiva esterilizada mediante calor húmedo en autoclave.
La cirugía transcurrió sin particularidades durante los primeros 60 minutos. Sin embargo, al finalizar la osteotomía tibial, se produjo una lesión accidental de una rama de la arteria poplítea. Este evento fue resuelto eficazmente mediante ligadura directa con hemostasia adecuada, sin que se produjeran signos de shock hipovolémico o descompensación hemodinámica (Figura 2).
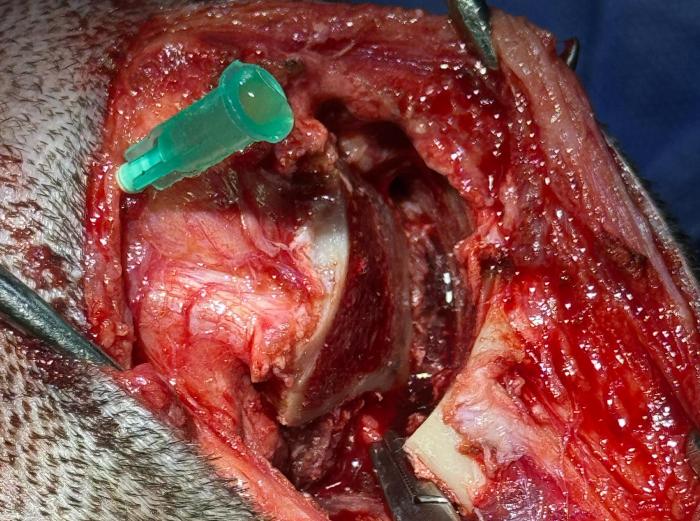
Figura 2. Apertura de osteotomía para mejorar la visualización y clampeado de arteria poplítea próxima a ser ligada.
El tiempo quirúrgico total fue de aproximadamente 80 minutos, sin necesidad de ampliación del abordaje ni reposición volémica más allá del mantenimiento estándar.
La recuperación anestésica fue controlada y sin complicaciones inmediatas. La paciente fue dada de alta, con un vendaje tipo Robert Jones modificado para inmovilización parcial del miembro intervenido. El tratamiento posoperatorio incluyó meloxicam (0.1 mg/kg/24 h VO por 7 días) como antiinflamatorio no esteroide, metamizol (15 mg/kg/12 h VO por 10 días) como analgésico adicional, y continuidad con pregabalina (2 mg/kg/12 h VO por 30 días). Además, se prescribió amoxicilina con ácido clavulánico (30 mg/kg/12 h VO por un total de 15 días) cubriendo un espectro amplio de patógenos Gram-positivos y Gram-negativos. Se recomendó continuar con sesiones de fisioterapia, enfocadas en rehabilitación pasiva y control del dolor.
Durante el control clínico al séptimo día posoperatorio se procedió al retiro del vendaje sin hallazgos anormales en la incisión quirúrgica ni signos de infección o dehiscencia. Al día 15, coincidiendo con el retiro de puntos de sutura, se observó un incremento en la carga de peso sobre el miembro operado, lo cual se interpretó como un signo de evolución favorable. Sin embargo, los tutores reportaron dificultad para caminar, escasa movilidad y rechazo al apoyo prolongado del miembro posterior izquierdo.
Ante esta situación, se estableció un canal de seguimiento continuo vía WhatsApp, por el cual los tutores informaban episodios de rigidez, dificultad para incorporarse, posturas antiálgicas y signos de dolor generalizado, principalmente en el tercio posterior del cuerpo. En respuesta, se ajustó la dosis de pregabalina a 4 mg/kg/12 h y se indicó continuar con metamizol para mejorar la analgesia.
A los 35 días posoperatorios, los tutores comunicaron un incremento evidente en el dolor, a pesar del esquema terapéutico vigente. También refirieron que habían iniciado la administración de aceite de cannabis sin prescripción veterinaria. Se indicó entonces una nueva evaluación clínica y radiológica. En el examen físico, el miembro intervenido no presentaba signos clínicos de infección (como eritema, secreción o edema), y los movimientos articulares no generaban dolor a la palpación o flexoextensión. La radiografía descartó osteomielitis en el sitio quirúrgico. Sin embargo, durante la palpación profunda de la región lumbosacra, la paciente manifestó signos de dolor evidentes, lo que motivó la sospecha de afección neurológica o espinal, y se indicó una resonancia magnética (RM) como método de diagnóstico avanzado.
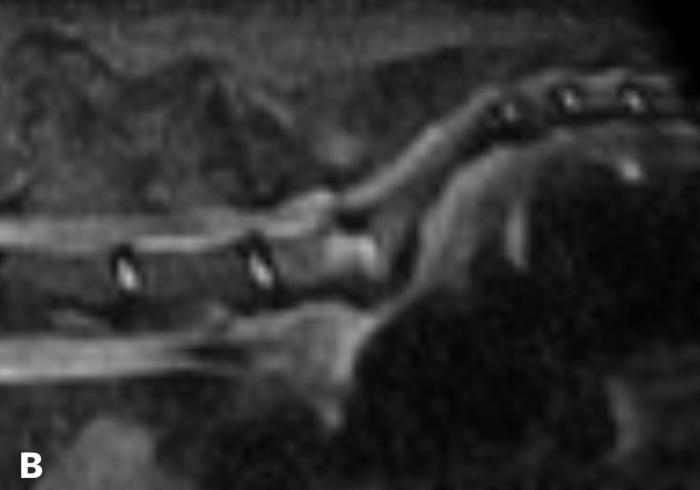
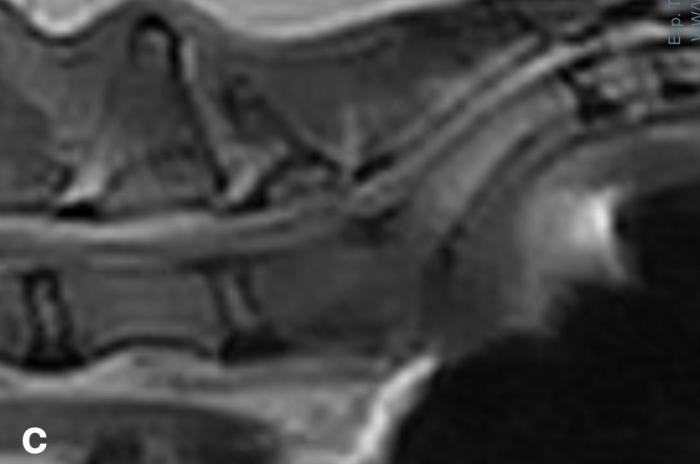
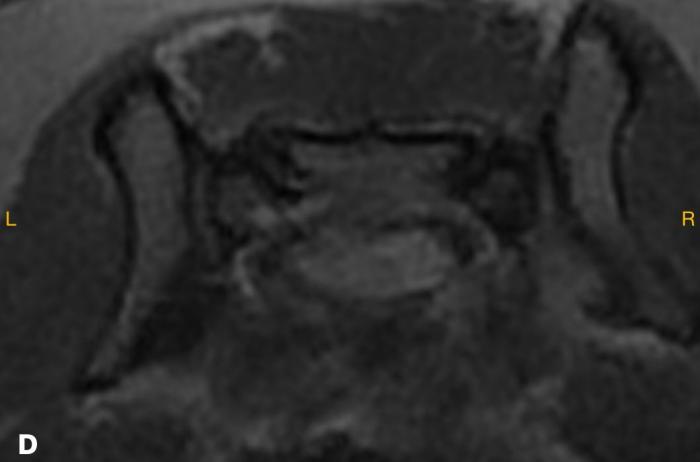
La RMN reveló alteraciones morfológicas y de señal en el disco intervertebral lumbosacro. Específicamente, se observó una hiperintensidad en secuencia STIR, hipointensidad en T1, e impregnación con gadolinio compatible con una inflamación activa del disco y cuerpos vertebrales adyacentes. Estas imágenes fueron interpretadas como compatibles con discoespondilitis, con leve extensión hacia el foramen lateral izquierdo (Figura 3A-D).
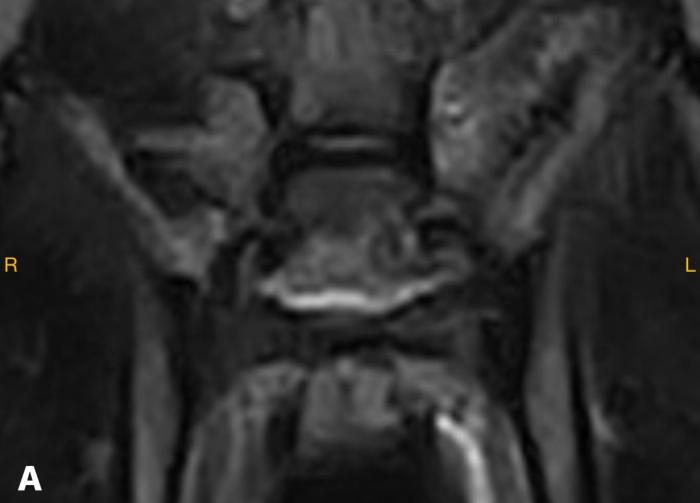
Figura 3. (A) Hiperintensidad de disco intersomático L7-S1 en RMN coronal FRFSE T2 y extensión a lateral izquierdo. (B) Hiperintensidad de disco intersomático L7-S1 en RMN sagital en STIR. (C) Hipointensidad de disco intersomático L7-S1 en RMN sagital T1. (D) Captación de contraste (Gadolinio) en RMN axial T1.
Discusión
La discoespondilitis es una enfermedad inflamatoria-infecciosa que afecta principalmente a los discos intervertebrales y a los cuerpos vertebrales adyacentes. Su presentación puede variar en severidad, desde casos leves con claudicación transitoria, hasta cuadros graves con compromiso neurológico, dolor severo, fiebre y deterioro del estado general. En medicina veterinaria, esta patología se diagnostica con mayor frecuencia en perros de edad avanzada o razas grandes, siendo el espacio lumbosacro uno de los más comúnmente afectados.
La etiología más frecuente es bacteriana. Los agentes más implicados incluyen Staphylococcus pseudintermedius, Staphylococcus aureus, Brucella canis, E. coli, Streptococcus spp., y en algunos casos, Proteus o Pseudomonas spp.. La vía de diseminación habitual es hematógena, a partir de focos infecciosos remotos como piel, tracto urinario, cavidad oral o válvulas cardíacas. No obstante, también se ha documentado la diseminación directa tras intervenciones quirúrgicas o punciones espinales, como se sospecha en este caso.
En el presente reporte, la relación temporal entre la administración de anestesia peridural y la posterior aparición de signos clínicos orientados a una patología espinal sugiere una posible iatrogenia. Si bien se aplicó una técnica de asepsia adecuada y se respetaron los principios básicos de la anestesia locorregional, es importante destacar que ningún procedimiento médico es completamente libre de riesgo. La posibilidad de una contaminación inadvertida durante la punción o una bacteriemia transitoria inducida por la manipulación del tejido pueden haber sido factores desencadenantes.
Los signos clínicos observados —dolor localizado en la región lumbosacra, claudicación persistente, dificultad para incorporarse y rechazo al movimiento— son compatibles con discoespondilitis. Esta enfermedad puede ser de evolución insidiosa, lo que complica su diagnóstico precoz si no se cuenta con herramientas de imagen avanzadas. Las radiografías convencionales suelen ser poco sensibles en fases tempranas de la enfermedad, ya que las alteraciones óseas pueden demorar semanas en hacerse evidentes. En contraste, la resonancia magnética (RM) es el método de elección por su alta sensibilidad y especificidad, permitiendo identificar edema óseo, cambios inflamatorios del disco y cuerpos vertebrales, y posible compresión de estructuras nerviosas. En este caso, la RM permitió confirmar la sospecha clínica y diferenciar la patología espinal de otras posibles causas ortopédicas del dolor.
Un punto clave a considerar es la ausencia de un cultivo microbiológico, lo que limita la posibilidad de establecer un tratamiento dirigido. Idealmente, en casos de discoespondilitis, se recomienda la obtención de muestras para cultivo a partir de sangre o directamente del disco afectado mediante aspiración guiada por imagen. No obstante, en muchas situaciones clínicas esto no es viable por razones económicas, técnicas o por el estado general del paciente. En estos casos, el tratamiento empírico se vuelve indispensable. El protocolo inicial con amoxicilina-clavulánico pudo haber contribuido a contener la proliferación bacteriana, aunque aparentemente no fue suficiente para evitar la progresión hacia una infección discal establecida.
Este caso clínico también destaca la importancia del seguimiento posoperatorio riguroso y la necesidad de una comunicación fluida con los tutores del paciente. Muchas veces, los signos de dolor crónico son interpretados erróneamente como molestias normales del proceso de recuperación. Una reevaluación a tiempo puede marcar la diferencia entre una resolución efectiva y una complicación grave. Asimismo, la automedicación con productos no prescritos, como el aceite de cannabis en este caso, puede interferir con la evaluación clínica y no reemplaza el asesoramiento profesional.
Conclusión
La anestesia peridural constituye una herramienta valiosa dentro del arsenal anestésico en medicina veterinaria, al proporcionar analgesia eficaz, reducir la necesidad de anestésicos generales y mejorar la recuperación posoperatoria. Sin embargo, como todo procedimiento invasivo, conlleva riesgos potenciales. La discoespondilitis es una de las complicaciones infecciosas menos frecuentes pero más relevantes debido a su impacto clínico y potencial riesgo neurológico.
El caso presentado ilustra cómo una paciente inicialmente estable y sin signos de complicación quirúrgica puede desarrollar una patología espinal insidiosa, probablemente relacionada con la punción epidural. Pese a la aplicación de normas de asepsia y protocolos anestésicos adecuados, el riesgo de infección no es completamente eliminable. Este reporte subraya la necesidad de mantener una vigilancia clínica prolongada en el posoperatorio y de considerar causas espinales cuando la evolución clínica no se corresponde con lo esperado.
Bibliografía
- Bierer, T. L., & Balogh, D. G. (2000). Discospondylitis in dogs: 33 cases (1983–1999). Journal of the American Veterinary Medical Association, 216(3), 373–377.
- Campoy, L., & Read, M. R. (2013). Small animal regional anesthesia and analgesia. Wiley-Blackwell.
- Dewey, C. W., & da Costa, R. C. (2015). Practical guide to canine and feline neurology (3rd ed.). Wiley-Blackwell.
- López, L. A., & Troncy, E. (2016). Anestesia locorregional en pequeños animales. Revista Electrónica de Veterinaria, 17(4), 1–25.
- Oliver, J. E., Lorenz, M. D., & Kornegay, J. N. (2008). Veterinary neurology. Saunders Elsevier.
- Remedios, A. M., Wagner, R., Caulkett, N. A., & Duke, T. (1996). Epidural abscess and discospondylitis in a dog after administration of a lumbosacral epidural analgesic. Canadian Veterinary Journal, 37(2), 106–107.
- Thomas, W. B. (2000). Diskospondylitis in dogs. Veterinary Clinics of North America: Small Animal Practice, 30(1), 169–182.
 by Multimédica
by Multimédica