Aplicaciones de clorhexidina en pioderma canino
Resumen breve
Las infecciones en la piel como las piodermas, son comúnmente encontradas en la dermatología veterinaria de pequeñas especies, las cuales requieren un tratamiento efectivo contra Staphylococcus pseudintermedius, el agente etiológico más común de las piodermas caninas. Sin embargo, en los últimos años se observa un marcado incremento en los reportes de resistencia microbiana, particularmente con la emergencia y diseminación internacional de Staphylococcus pseudintermedius meticilina resistente…Índice de contenidos
Resumen
Las infecciones en la piel como las piodermas, son comúnmente encontradas en la dermatología veterinaria de pequeñas especies, las cuales requieren un tratamiento efectivo contra Staphylococcus pseudintermedius, el agente etiológico más común de las piodermas caninas. Sin embargo, en los últimos años se observa un marcado incremento en los reportes de resistencia microbiana, particularmente con la emergencia y diseminación internacional de Staphylococcus pseudintermedius meticilina resistente (MRSP), lo cual, orilla a considerar estrategias alternativas al tratamiento de estas patologías, incluyendo la administración tópica de biocidas y antimicrobianos. En la actualidad, se reportan buenos resultados con el uso de terapia tópica, con productos que contengan clorhexidina, un antiséptico biguanídico, muy eficaz frente a la mayoría de las bacterias, reduce la población bacteriana cutánea, además de que elimina deshechos tisulares, exudado, malos olores, dolor y prurito; permitiendo el contacto directo del principio activo con el microorganismo, y así, controlar las piodermas caninas sin recurrir a la terapia antibiótica sistémica.
Introducción
La pioderma es una enfermedad que comúnmente se presenta en pequeños animales, se dice que es el segundo diagnóstico más frecuente de enfermedades dermatológicas en perros en la práctica veterinaria1,2, es una infección piógena de la piel y se produce debido a la multiplicación de bacterias en la epidermis o en sus apéndices y con la invasión de la dermis, la bacteria predominante de piodermas en muchas especies es Staphylococcos. El 90 % de los piodermas caninos son causados por Staphylococcus pseudintermedius, una bacteria Gram positiva, beta-hemolítica y coagulasa positiva3. Ocasionalmente, se han aislado otros Staphylococcus coagulasa positivos y negativos, como Staphylococcus aureus, Staphylococcus epidermidis, y otras bacterias Gram positivas y negativas, como Pseudomonas aeruginosa, Proteus spp., Escherichia coli; además, se observan infecciones secundarias con Malassezia pachydermatis. Sin embargo, Staphylococcus pseudintermedius es una bacteria normal en las mucosas de los perros y puede colonizar temporalmente la piel sin dar lugar a una enfermedad de la piel. Existen dos poblaciones bacterianas, una que se halla en localizaciones pilosebáceas, que puede, ocasionalmente, colonizar la piel, y una segunda población que reside en las mucosas y puede ser transferida a los pelos por lamido o acicalado8. No obstante, la pioderma se desarrolla cada vez que el balance cutáneo y los mecanismos protectores de la piel se desequilibran, estas bacterias se multiplican en exceso en la superficie cutáneas y se vuelven patógenas cuando se alteran los factores del hospedero, los cuales son causas primarias de esta infección; entre ellas se encuentran las hipersensibilidades (atopia, alergia alimenticia, dermatitis alérgica a la picadura de pulga) (Figura 1), ectoparásitos (pulgas, ácaros, garrapatas, piojos) (Figura 2), endocrinopatías (hiperadrenocorticismo, hipotiroidismo), displasia folicular (alopecia por dilución de color), anormalidades de la cornificación (adenitis sebácea, ictiosis), inmunosupresión, factores ambientales, desequilibrios hormonales, etc. Los Staphylococcus patógenos son capaces de producir una gran variedad de enzimas y toxinas, por lo cual se requiere identificar y tratar la causa primaria para lograr éxito terapéutico4-7.
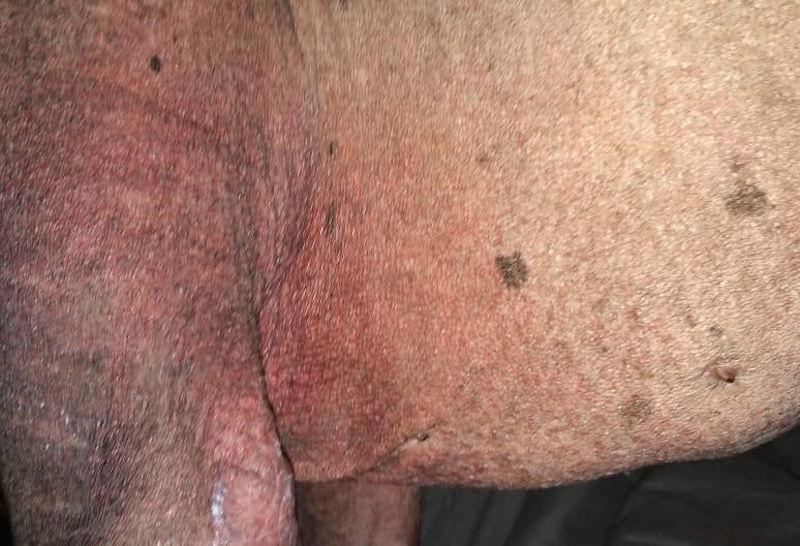
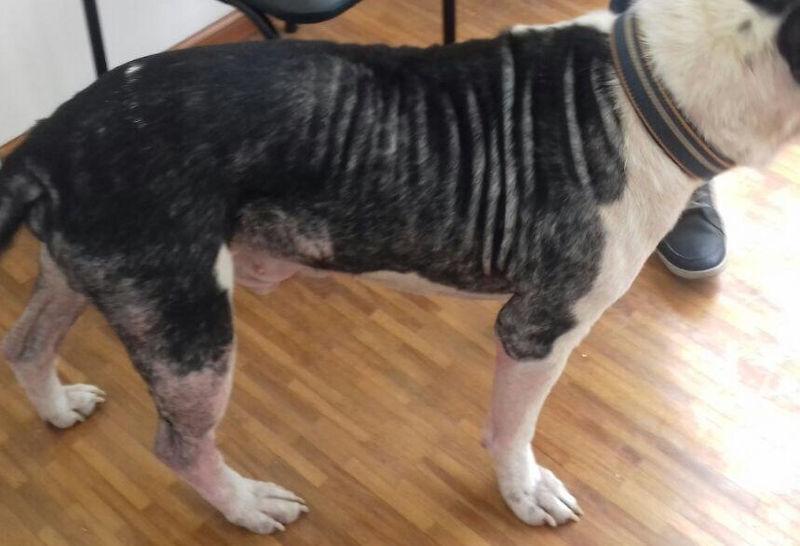
Por lo tanto, las piodermias son frecuentemente secundarias, y se pueden clasificar basándose en la profundidad de la participación bacteriana, puesto que puede estar en la superficie de la piel, afectando el estrato córneo y la epidermis externa, llamada pioderma de superficie (intertrigo, pioderma de los pliegues, dermatitis piotraumática o hot spot); pioderma superficial, que involucra la porción infundibular de los folículos pilosos y epidermis (impétigo, foliculitits bacteriana, pioderma superficial difuso, pioderma mucocutáneo); pioderma profunda, que afecta el pelo, dermis y/o subcutáneo (acné, pododermatitis, granuloma interdigital, pioderma calloso, granuloma por lamido, furunculosis)2,9,10.
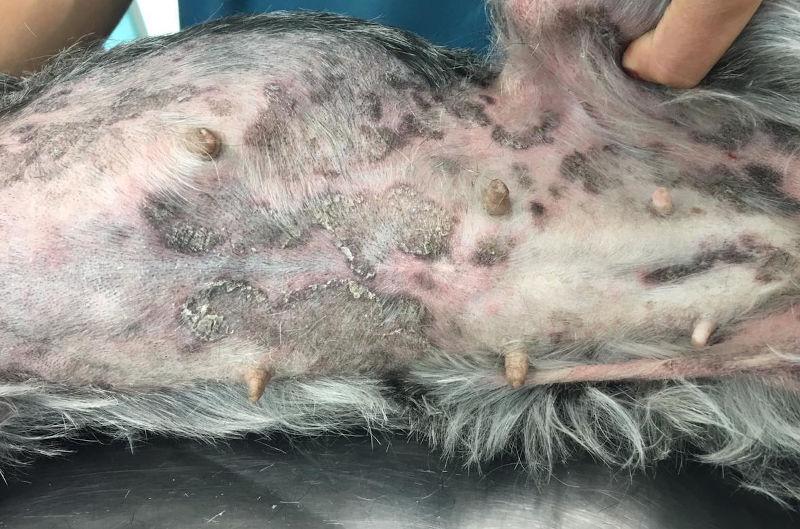
Consecuentemente, los signos clínicos más comunes son prurito, eritema, pápulas, pústulas, collaretes epidérmicos, costras, escamas, zonas alopécicas, incluyendo el tronco, abdomen y zona axilar, puede haber seborrea, manto en malas condiciones (Figura 3)2,3,6. La resolución está acompañada por una respuesta inflamatoria, que es responsable de los signos clínicos y esta depende de las defensas no específicas (neutrófilos y macrófagos) y de las defensas específicas (inmunidad mediada por células y anticuerpos)9.
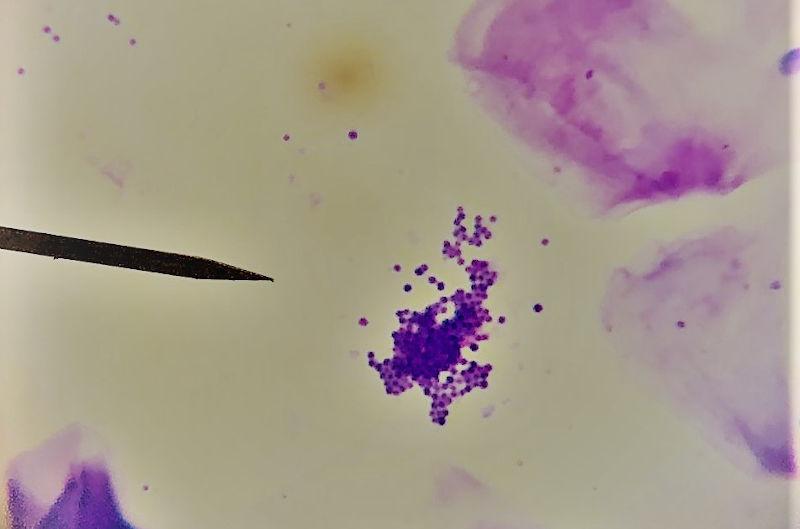
El diagnóstico se realiza mediante la citología por impronta de lesiones superficiales, aspiración con aguja fina para nódulos, pústulas y bullas, o hisopado para fístulas (Figura 4). La presencia de bacterias intracitoplasmáticas confirma el diagnóstico; las bacterias extracelulares pueden representar contaminación. Los neutrófilos están degenerados y presentan un núcleo hinchado con pocos lóbulos. En los piodermas superficiales se observan gran cantidad de neutrófilos y bacterias, mientras que en las infecciones crónicas profundas existe un número variable de neutrófilos, macrófagos, linfocitos, células plasmáticas, y pocas bacterias. Se sugiere realizar cultivo bacteriano y antibiograma, está indicada una prueba de sensibilidad bacteriana cuando se observan bacilos intracelulares en neutrófilos, también en infecciones mixtas con cocos, cuando el tratamiento antibiótico no muestra resultados y cuando se presentan recidivas8.
Multi resistencia
El tratamiento antibiótico debería ser de espectro antibacteriano en el que esté incluido Staphylococcus pseudintermedius, debería alcanzar una alta concentración en piel, bactericida, pocos efectos adversos, incluso si se utilizara en periodos prolongados o a altas dosis, de fácil administración, la frecuencia necesaria al día, no debería causar resistencia bacteriana, incluso si se utiliza en tratamientos sucesivos, además de que el costo no debe ser muy elevado. No obstante, anteriormente las piodermas respondían con la administración de antibioterapia vía sistémica (p. ej., con amoxicilina con ácido clavulánico, cefalosporinas de primera generación, como la cefalexina y sulfonamidas).
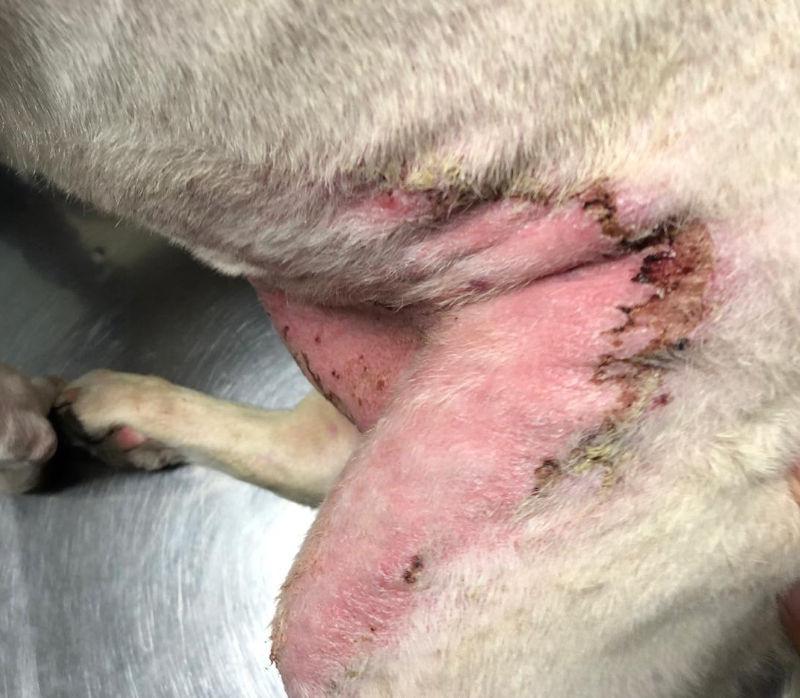
Desafortunadamente, recientemente ha cambiado esta susceptibilidad, porque Staphylococcus pseudintermedius resistente meticilina (MRSP) y Staphylococcus aureus resistente meticilina (MRSA) ahora son más prevalentes en los casos de piodermas1,4,10,11. El incremento frecuente de resistencia a multidrogas complica la selección de la terapia antibacteriana12,13. Agentes antibióticos que fueron alguna vez utilizados en casos de foliculitis bacteriana superficial (p. ej., amikacina, rifampicina y cloranfenicol), han llegado a ser las drogas elegidas, basados en la sensibilidad del cultivo bacteriano, lo que nos lleva a reconsiderar la terapia elegida con nuestros pacientes, puesto que también han presentado resistencia a lincomicina, clindamicina, cefalexina, tetraciclinas, fluoroquinolonas, macrólidos. Meneses y colaboradores en el 20184, reportan un alto porcentaje de resistencia a eritromicina, clindamicina y sulfatrimetoprim, además a oxacilina, fluoroquinolonas, cloranfenicol, rifampicin, gentamicina. La incidencia de Staphylococcus pseudintermedius meticilina resistente (MRSP) ha incrementado en las últimas dos décadas, representa la ineficacia de los agentes antibacterianos más comúnmente utilizados.
Adicionalmente, la complicación de esta bacteria es frecuentemente multi droga resistente (MDR), ya que más del 90 % de Staphylococcus pseudintermedius meticilina resistente es multi droga resistente, definiéndose como resistente a 4 o más clases de antibacterianos6. Loeffler y Lloyd en el 201414, ya menciona la resistencia de Staphylococcus pseudintermedius como una problemática de índole internacional, donde sugiere el uso racional y responsable de los antimicrobianos, y donde se sugieren estrategias para minimizar el desarrollo de resistencia antimicrobiana. Sin embargo, para 2018, se considera que más del 90 % de los perros con diagnóstico presuntivo o confirmado de pioderma, aun reciben terapia sistémica antimicrobiana (Figura 5)2.
Una alternativa terapéutica
La terapia tópica es una importante opción de tratamiento, ha aumentado su utilización en infecciones dermatológicas, en la necesidad de buscar una alternativa a la multi resistencia a antibióticos, buscando la disminución de incidencia de resistencia bacteriana, restringiendo el uso de antibioterapia sistémica prolongada que regularmente ha sido utilizada durante 3 a 4 semanas7. En vista de la problemática global del incremento de la incidencia de infecciones con bacterias multirresistentes, como Staphylococcus pseudintermedius meticilina resistente (MRSP) tanto en humanos, como en animales, se sugiere el uso de terapia tópica, ya sea en champú, gel, atomizador, toallitas, espuma o crema con antisépticos, como el digluconato de clorhexidina, peróxido de benzoilo, etil lactato, etc. Monoterapias con clorhexidina tópica en baños dos veces por semana han solucionado completamente piodermas superficiales3,5.
Los champús terapéuticos se utilizan para disminuir la cantidad de microorganismos, toxinas, alergenos, mediadores de la inflamación en la superficie de la piel y enjuagarlos, lo cual, interrumpe la colonización microbiana, manteniendo así la restauración de la estructura y función normal de la piel, además de que elimina los restos de tejido, detritus, exudados, costras de la superficie dérmica y del infundibulum piloso para permitir el contacto directo entre el ingrediente activo y el organismo, favorece el drenaje de las lesiones exudativas y profundas, además de que disminuye el dolor y el prurito5,7,9.
Las moléculas terapéuticas deben ser absorbidas y penetrar en las capas más profundas de la piel en concentraciones suficientemente altas para lograr un efecto terapéutico.El tiempo necesario para lograrlo, se conoce como tiempo de contacto, que es el tiempo entre el final de la aplicación del champú y el enjuague, y el cual, suele ser entre 5 y 15 minutos.En la mayoría de los champús, los ingredientes activos se eliminan cuando el champú se enjuaga.Para ser completamente efectivos, muchos champús medicados deben repetirse con mucha frecuencia, esto puede conducir a la deshidratación del estrato córneo y la pérdida de la función de barrera protectora y, a menudo, conduce a resultados decepcionantes.El tiempo de contacto correcto y la frecuencia correcta de la terapia con champú son, por lo tanto, cruciales para el éxito3,9,15.
Uso de clorhexidina
La clorhexidinapertenece a la familia de las biguanidas, se introdujo en el mercado en 1954, actualmente está disponible en concentraciones de 0.05 a 4 %. Es un antiséptico y desinfectante tópico ampliamente utilizado en el escenario médico y quirúrgico humano debido a que su efectividad para prevenir las infecciones del sitio quirúrgico es mayor comparada con los productos yodados16. Esta molécula existe como diversas formas de sales, el digluconato de clorhexidina es la forma más utilizada en dermatología tópica veterinaria. Su propiedad bactericida la realiza mediante la coagulación de proteínas citoplasmáticas bacterianas causando muerte celular, se une fuertemente a la membrana celular bacteriana, lo que a bajas concentraciones produce un aumento de la permeabilidad con filtración de los componentes intracelulares, incluido el potasio, efecto bacteriostático; en concentraciones más altas produce la precipitación del citoplasma bacteriano y muerte celular, efecto bactericida17. Tiene un extenso espectro de actividad antimicrobiana, ya que es ampliamente activa contra bacterias Gram positivas, Gram negativas, anaerobias facultativas y aerobias, y, en menor medida, contra hongos y levaduras como Malassezia pachydermatis, no es esporicida. Una de sus características más sobresalientes es su actividad in vitro contra virus encapsulados, aunque presenta menor actividad contra virus no encapsulados3,9,18,19. La clorhexidina adsorbida se libera gradualmente en 8 -12 horas en su forma activa; después de 24 horas aún pueden recuperarse concentraciones bajas de clorhexidina, lo que evita la colonización bacteriana durante ese tiempo; por otro lado, se reportan acciones residuales sobre la piel relativamente prolongada de más de 36 horas y menor de 7 días7. Su pH óptimo se encuentra entre 5.5 y 7, y el desarrollo de resistencias es muy escaso. Puede ser utilizada en terapias a largo plazo, debido a que no es tóxico, no es irritante, sensibilizante y no es inactivada por pus, sangre o exudado9,18-21. Las concentraciones altas (3-5 %) tienen un mejor efecto, particularmente en levaduras; además, se tolera bien en tratamientos repetidos8,11.
Se reportan eficacias tanto in vitro como in vivo contra patógenos como Staphylococcus pseudintermedius y Pseudomonas aeruginosa, además de Malassezia pachydermatis en perros con piodermas mixtas, con el uso tópico de spray y/o champú de clorhexidina al 3 %10,22. Kloos y colaboradores7, obtuvieron mejor eficacia con terapia tópica con champú al 2 y 3 % adicionando acondicionador, aumentando el efecto residual. Incluso, Borio y colaboradores5, registra que no hay diferencias en la eficacia clínica y el tiempo de resolución entre infecciones de Staphylococcus pseudintermedius meticilina resistente y Staphylococcus pseudintermedius meticilina susceptible, en comparación con la terapia sistémica con amoxicilina y ácido clavulánico, sugiriendo como un protocolo de tratamiento efectivo la monoterapia tópica para pioderma superficial causada por Staphylococcus pseudintermedius meticilina resistente. Así mismo, además de que el uso de clorhexidina tópica ha demostrado tener una alta respuesta, también favorece la terapia por su efecto antiprurítico; ha tenido mayor porcentaje de efectividad al día 22 de la terapia, en comparación con el uso de peróxido de benzoilo. Su utilización se puede repetir en pacientes atópicos o con alergias concurrentes, es menor la posibilidad de resistencia bacteriana a diferencia del uso de antibióticos sistémicos y puede requerirse por tiempos prolongados. La terapia tópica está indicada, asimismo, cuando el tratamiento sistémico ha fallado. Young y colaboradores13 reportan efectividad en perros con Staphylococcus pseudintermedius resistente a cefalexina y puede utilizarse en combinación con miconazol, para infecciones mixtas (p. ej., con Microsporum canis, Pseudomonas y/o Malassezia) ya que se registra una actividad sinérgica y efecto residual de hasta 14 días, con valor potencial clínico como tratamiento en perros3,12,23.
Discusión
El uso de clorhexidina como terapia tópica, podría seguir siendo asociada a la batalla contemporánea contra la multirresistencia bacteriana, sin embargo, cabe mencionar que se han reportado resistencias y reacciones alérgicas en humanos, que van desde la urticaria hasta la anafilaxia, esta última se ha reportado con la aplicación tópica: La incidencia de estas reacciones anafilácticas durante la anestesia varía entre países, en un rango de un caso por cada 10 000 a 20 000 procedimientos16. Por otro lado, debe tenerse en cuenta que, al ser una molécula catiónica, su actividad puede verse reducida por jabones naturales, aniones inorgánicos, surfactantes no iónicos y cremas de manos que contengan agentes aniónicos que generen emulsiones18.
Existe un gran número de agentes antibacterianos que han sido legalizados para su uso en algunos países3, sin embargo, en la actualidad, debemos enfatizar y efectuar el uso racional y responsable de los antibióticos, ya que la resolución satisfactoria del pioderma comprende tanto la curación de los signos cutáneos como la prevención de la recidiva, debido a que la mayoría de los piodermas son infecciones secundarias. La identificación y control del problema subyacente es sumamente importante para el éxito terapéutico, considerando, además de que el riesgo de una transmisión zoonótica de Staphylococcus pseudintermedius meticilina resistente que es generalmente bajo, pero no excluye la posibilidad, puesto que Staphylococcus pseudintermedius ha sido encontrado en personas regularmente expuestas a perros. Sin embargo, como para todos los Staphylococos, el riesgo es incrementado para personas inmunocomprometidas puesto que, han sido reportados casos individuales de infección zoonótica por Staphylococcus pseudintermedius meticilina resistente2. Así mismo, se sugieren tener presentes algunas consideraciones para el uso de terapia tópica con clorhexidina (p. ej., elegir el producto correcto, valorar ingredientes, vehículos, concentraciones, indicaciones y contraindicaciones, mecanismos de acción y efecto residual). La elección de la formulación del producto depende del tipo, localización y extensión de las lesiones, ya sea en champú, o con efectos más residuales en presentaciones de crema, spray, toallitas o espuma23. El tiempo de contacto mínimo del champú debe ser de 10-15 minutos, instruir al propietario, ya que depende de él para el éxito terapéutico. considerar coste, frecuencias, dificultad de aplicaciones, disponibilidad de tiempo, tipo de manto, carácter del paciente, olor y apariencia del producto. En bañera mejoran las lesiones profundas, ayuda a remover costras, disminuir el prurito y el dolor, promueve la reepitelización; así mismo, el agua templada causa vasodilatación periférica y una mejor distribución del activo a la piel. Los baños pueden repetirse una o dos veces al día durante los primeros 3 a 7 días, y no debería durar más de 10 a 15 minutos cada uno, después aclarar cuidadosamente con abundante agua. Dependiendo de la severidad del problema, los baños pueden iniciar 2 a 3 veces por semana, después disminuir a 2 veces por semana, y después a 2 veces por mes cuando la enfermedad mejora7,10.
Bibliografía
- Valentine BK, Dew W, Yu A, Weese JS. In vitro evaluation of topical biocide and antimicrobial susceptibility of Staphylococcus pseudintermedius from dogs. Veterinary Dermatology. 2012; 23: 493–e95. Canadá.
- Loeffler A, Lloyd DH. What has changed in canine pyoderma? A narrative review. The Veterinary Journal. 2018; 235: 73–82. Reino Unido.
- Loeffler A, Cobb MA, Bond R. Comparison of a chlorhexidine and a benzoyl peroxide shampoo as sole treatment in canine superficial pyoderma. Veterinary Record. 2011; 169: 249. Reino Unido.
- Meneses ML, Martin PL, Manzuc P, Arauz M, et al. Staphylococcus sp, antimicrobial treatment and resistance in canine superficial bacterial pyoderma. Revista Veterinaria. 2018; 29 (2): 88-92. Argentina.
- Borio S, Colombo S, La Rosa G, De Lucias M, et al. Effectiveness of a combined (4% chlorhexidine digluconate shampoo and solution) protocol in MRS and non-MRS canine superficial pyoderma: a randomized, blinded, antibiotic-controlled study. Veterinary Dermatology. 2015; 26: 339–e72. Italia.
- Bloom P. Canine superficial bacterial foliculitis: Current understanding of its etiology, diagnosis and treatment. The Veterinary Journal. 2013; 199(2): 217-222. Estados Unidos de Norteamérica.
- Kloos I, Straubinger RK, Werckenthin C, Mueller RS. Residual antibacterial activity of dog hairs after therapy with antimicrobial shampoos. Veterinary Dermatology. 2013; 24: 250–e54. Alemania.
- Foster AP, Foil CS. Manual de dermatología en pequeños animales y exóticos. 2da ed. Barcelona. 2015: 225-237. España.
- Schroeder H. Shampoo therapy in veterinary dermatology. Vet360. 2016; 13(1). Disponible en http://vet360.vetlink.co.za/shampoo-therapy-in-veterinary-dermatology/
- Banovic F, Bozic F, Lemo N. In vitro comparison of the effectiveness of polihexanide and chlorhexidine against canine isolates of Staphylococcus pseudintermedius, Pseudomonas aeruginosa and Malassezia pachydermatis. Veterinary Dermatology. 2013; 24: 409–e89. Estados Unidos de Norteamérica.
- Murayama N, Terada Y, Okuaki M, Nagata M. Dose assessment of 2% chlorhexidine acetate for canine superficial pyoderma. Veterinary Dermatology. 2011; 22: 449–453. Japón.
- Clark SM, Loeffler A, Bond R. Susceptibility in vitro of canine methicillin-resistant and -susceptible staphylococcal isolates to fusidic acid, chlorhexidine and miconazole: opportunities for topical therapy of canine superficial pyoderma. Journal of Antimicrobial Chemotherapy. 2015; 70 (7): 2048-2052. Reino Unido.
- Young R, Buckley L, McEwan N, Nuttall T. Comparative in vitro efficacy of antimicrobial shampoos: a pilot study. Veterinary Dermatology. 2011; 23: 36–e8. Reino Unido.
- Loeffler A, Lloyd D. Pyoderma, the march of the staphylococci. Veterinary Dermatology. 2014; 25: 285 – 286. Reino Unido.
- Hillier A,Lloyd DH,Weese JS,Blondeau JM,et al. Guidelines for the diagnosis and antimicrobial therapy of canine superficial bacterial folliculitis (Antimicrobial Guidelines Working Group of the International Society for Companion Animal Infectious Diseases). Veterinary Dermatology. 2014; 25(3):63-75.
- Calle A, Guevara SL, Cardona R. Chlorhexidine anaphylaxis in a perioperative context: diagnosis and management. Revista Alergia México. 2018; 65 (4):431-436. México.
- Ortiz V. Comparación terapéutica de cefalexina sistemática y clorhexidina el 4% de uso externo en piodermas superficiales agudas secundarias en caninos, mediante observación clínica en el distrito metropolitano de Quito- Ecuador. UDLA. 2017: 76. Ecuador. Disponible en http://dspace.udla.edu.ec/handle/33000/8143
- Maya JJ, Ruíz SJ, Pacheco R, Valderrama SL, et al. Role of chlorhexidine in the prevention of health care related infections. Revista de la Asociación Colombiana de Infectología, Infectio. 2011, 15; 2: 98-107. Colombia.
- Barrientos L. Actividad antibacteriana del aceite esencial de canela (Cinnamomum zeylanicum) en comparación a la clorhexidina al 0.12% sobre cepas de Streptococcus mutans ATCC 25175, in vitro. Universidad Privada Norbert Wiener. Facultad de Ciencias de la Salud. 2017. Lima. Disponible en http://repositorio.uwiener.edu.pe/handle/123456789/1492
- Russell NO. Análisis de las indicaciones terapéuticas para el pioderma canino por Staphylococcus pseudintermedius. Universidad de Chile. Facultad de Ciencias Veterinarias y Pecuarias, Escuela de Ciencias Veterinarias. 2014. Chile. Disponible en http://repositorio.uchile.cl/handle/2250/132028
- Torres LM, Díaz MA, Acosta MA. Chlorhexidin: Structural bases and applications in stomatology. Gaceta Médica Espirituana Univ. Ciencias Médicas. Sancti Spiritus 2009. 11, (1): 1608 – 8921. Cuba.
- Cassir N, Thomas G, Hraiech S, Brunet J, et al. Chlorhexidine daily bathing: Impact on health care associated infections caused by gram negative bacteria. American Journal of Infection Control. 2015; 43: 640-3. Chile.
- Ramos SJ, Woodward M, Hoopers SM, Liu CC, et al. Residual antibacterial activity of canine hair treated with five mousse products against Staphylococcus pseudintermedius in vitro. Veterinary Dermatology. 2019, 30 (3): 183-e57.
 by Multimédica
by Multimédica