Prurito facial en un gato: caso clínico
Resumen breve
El prurito es uno de los motivos más frecuentes de visita en dermatología veterinaria. Se define el prurito como una sensación desagradable de la piel que conlleva el deseo de rascarse.Índice de contenidos
Introducción
El prurito es uno de los motivos más frecuentes de visita en dermatología veterinaria. Se define el prurito como una sensación desagradable de la piel que conlleva el deseo de rascarse.
La etiopatogenia del prurito es de una gran complejidad, ya que intervienen muchos receptores y mediadores del prurito como peptidasas, neurotensina, proteasas, prostaglandinas, leucotrienos, histamina, neuropeptidasas, etc. formando así reacciones en cadena, a las que se les añade una compleja red arboriforme de plexos nerviosos con terminaciones nerviosas libres que finalizan en la unión dermo-epidérmica e incluso en los primeros estratos de la epidermis, que junto con la sustancia P y la interleucina 31 son fundamentales para que se desencadene la reacción de prurito.
Causas del prúrito
La gran mayoría de casos de dermatosis pruriginosas en el perro se producen por pioderma, dermatitis por Malassezia, atopia, alergia alimentaria, DAPP o sarna sarcóptica. Ante cualquier caso de dermatosis pruriginosa se debe pensar primero en estas 6 patologías y realizar pruebas sencillas como raspados, citologías, tricograma y/o citología auricular si el paciente presenta otitis. Según el caso se realizarán unas o otras y se dejarán las pruebas más complejas (skin test, cultivo, biopsia) en un segundo plano.
No obstante, también hay otras patologías que no son pruriginosas por definición y mucho menos frecuentes como causa de prurito las cuales se deben tener también presentes como diagnósticos diferenciales: dermatofitosis, demodicosis, pénfigo foliáceo, micosis fungoides, dermatosis no pruriginosa complicada, parasitosis poco frecuentes.
Pioderma
La pioderma es la infección bacteriana de la piel. El 80-90 % de los casos es debido al sobrecrecimiento de Staphylococcus psudointermedius, presente a nivel cutáneo y folicular como microbiota bacteriana residente. En raras ocasiones pueden crecer otras bacterias como Staphylococcus Aureus, Proteus, Pseudomonas, etc.
El diagnóstico y tratamiento de la pioderma, a pesar de tratarse de una enfermedad muy frecuente, no siempre resulta fácil, ya que, en la gran mayoría de casos es secundaria a una patología dermatológica de base, pruriginosa o no, como pueden ser parasitosis, alergias, endocrinopatías, defectos de queratinización, entre otras.
Es importante recordar que para presentarse una infección bacteriana tanto primaria como secundaria deben existir siempre factores predisponentes (p. ej., ciertas piodermas primarias se observan sobretodo en perros jóvenes, en los cuales el sistema inmunitario no está completamente maduro). Son infecciones que presentan un gran número de lesiones primarias como pápulas, pústulas (tanto foliculares como no) que responden muy bien a tratamiento con antibiótico y champúterapia, recidivando en pocos casos.
Por otra parte, las piodermas secundarias se presentan de una manera mucho más polimórfica, con la presencia de varias lesiones primarias y secundarias, en varias zonas, como resultado de patologías dermatológicas de base de diferente índole. Por todo ello, es difícil su identificación, a pesar de que sean las piodermas más frecuentes.
La tríada de lesiones en una pioderma es pápula-pústula-collarete epidérmico. Las lesiones primarias más frecuentes en una pioderma son pápulas, pústulas, eritema, nódulos y raras veces, placas, dando lugar a lesiones secundarias tales como collaretes epidérmicos, descamación, alopecia, hiperpigmentación, úlceras, costras. Uno de los pilares del tratamiento es no usar nunca glucocorticoides en el tratamiento de una pioderma. Estos inhiben la respuesta inmunitaria favoreciendo la aparición de una pioderma profunda y enmascara el cuadro clínico, sobre todo en causas primarias pruriginosas. Clasificación:
Piodermas de superficie:
Dermatitis piotraumática
- Dermatitis aguda o “Hot Spot”: se presenta de forma aguda y superficial. Con frecuencia los perros lamiéndose y mordisqueándose se producen en pocas horas amplias zonas eritematosas, alopécicas y exudativas, con incluso pus, testimoniando la colonización a nivel superficial en la epidermis de bacterias residentes a nivel cutáneo. Las localizaciones suelen estar en los flancos, cola, extremidades posteriores, zona dorso-lumbar, cuello y cara. La causa más frecuente es el DAPP, aunque también se debe contemplar atopia, alergia alimentaria, cuerpos extraños, traumatismos, patologías de las glándulas perianales y, en ciertos casos, desencadenada por la falta de oxigenación de la piel en mantos muy ricos en pelos secundarios.
- Foliculitis piotraumática: típica de algunas razas como Golden Retriever y San Bernardo, donde además de las lesiones que se observan en el Hot Spot, se observan también pápulas, úlceras y costras.
Piodermas de los pliegues (Intertrigo): es una patología debida exclusivamente a defectos anatómicos y de ambiente a nivel cutáneo donde un ambiente caluroso y húmedo, con poca oxigenación, favorece la proliferación bacteriana residente. El acúmulo de saliva, lágrimas, orina o sebo y el roce de la piel que forma el pliegue induce un microclima óptimo para que se produzca, en primer lugar, un sobrecrecimiento bacteriano en la zona que fácilmente conllevará una posterior pioderma a nivel de los estratos superficiales de la epidermis. Los pliegues más frecuentes son faciales, en razas braquicéfalas (Carlino, Bulldog, Pequinés, etc.), labiales (Cocker, Setter, Pastor Alemán, Bóxer), caudal (Bulldog, Carlino), vulvar (Golden Retrievers, obesos) y cutáneos (Shar Pei). La sintomatología suele ser eritema, exudación y erosiones con costras.
Piodermas superficiales
Impétigo: representa una forma benigna de pioderma superficial y muchas veces es debido a malas condiciones de higiene, ectoparásitos, desnutrición e infecciones víricas, así como inmadurez del sistema inmunitario u hormonales transitorias. El cuadro clínico se caracteriza por la ausencia de prurito y la presencia, en zonas glabras como axilares, ingles y abdomen, de pápulas y pústulas no foliculares muy superficiales (subcorneal), que rápidamente se convierten en costras y collaretes epidérmicos.
Foliculitis superficiales: se deben a la invasión del folículo del pelo de bacterias residentes y que se caracterizan por la presencia de pápulas y pústulas foliculares, de cuyo centro emerge un pelo. En razas de pelo corto tipo Bóxer, Bulldog, Dálmata, etc., se pueden apreciar elevaciones de pequeños grupos de pelos que evidencian una inflamación folicular, normalmente debido a pápulas y/o pústulas foliculares. En razas de pelo largo esta presentación no se suele ver pero sí presentaciones más difusas o focales más bastas, de hasta 1 o 2 cm de diámetro, acompañadas de eritema e hiperpigmentación. Las foliculitis superficiales son secundarias normalmente a patologías primarias, pruriginosas o no, y rara vez son primarias.
Piodermas profundas
Son las menos frecuentes de todos los tipos de piodermas y son las formas más graves, ya que pueden poner en peligro la vida del paciente. Es frecuente que acompañando una pioderma profunda se aprecie fiebre, anorexia y linfoadenopatía. Se caracterizan por la tríada supuración, necrosis y fistulización, que dan como resultado la formación de alopecia, úlceras y costras y, cuando se resuelven, se observan cicatrices con facilidad. El diagnóstico es por citología, pero se ha de ir a buscar la causa primaria que provoca un estado de inmunosupresión local o general que facilita la instauración de la pioderma profunda.
Localizadas:
- Acné canino. Característico de perros jóvenes y únicamente localizado en el mentón. Con la presencia de pápulas, pústulas, alopecia y fístulas.
- Pioderma nasal. Inicialmente se pueden observar pápulas y pústulas que rápidamente evolucionan a una foliculitis-forunculosis. Existe una presentación clínica debido a picadas de insectos y artrópodos con un enorme infiltrado eosinofílico denominada ¨foliculitis-forunculosis eosinofílica¨.
- Pioderma de los puntos de presión. Se localizan en codos, tarsos y carpos en perros de talla grande que descansan en suelo duro.
- Granuloma por lamido o dermatitis acral por lamido. Las lesiones son consecuencia de un exceso de lamido en la zona afectada. Las causas más frecuentes de granulomas por lamido son infecciones por Staphylococcus y alergias (atopia, alergia alimentaria, DAPP).
- Celulitis perianal o fístulas perianales. Se observan úlceras y fístulas en la región perianal. Suelen ser graves y producir mucho dolor, sobre todo cuando el perro defeca o se levanta la cola.
- Pioderma interdigital o pododermatitis bacteriana. Normalmente secundaria a enfermedades primarias causa de pododermatitis. Se debe tratar la infección bacteriana y a su vez la enfermedad concomitante primaria causa de la pioderma. Son piodermas que ponen en riesgo la vida del paciente. Es importante realizar cultivo bacteriano de lesiones profundas para evaluar la presencia o no de bacterias patógenas, anaeróbicas, etc., y así poder aplicar una antibioterapia más ajustada a cada caso. Los pacientes con pioderma profunda generalizada presentan generalmente anorexia, abatimiento, fiebre y linfadenopatía generalizada.
Generalizadas. Son piodermas que ponen en riesgo la vida del paciente. Es importante realizar cultivo bacteriano de lesiones profundas para evaluar la presencia o no de bacterias patógenas, anaeróbicas, etc., y así poder aplicar una antibioterapia más ajustada a cada caso. Los pacientes con pioderma profunda generalizada presentan generalmente anorexia, abatimiento, fiebre y linfadenopatía generalizada.
Dermatitis por Malassezia
Malassezia Pachydermatis es una levadura de gemación unipolar (muy parecida a Cándida Albicans pero esta presenta gemación bipolar). Tiene forma de cacahuete cuando se observa al microscopio.
Forma parte de la microbiota cutánea y del oído en perros y gatos, en equilibrio con bacterias y Demodex. Cualquier alteración en dicho equilibrio favorecerá el sobrecrecimiento de bacterias o de Malassezia o, en el peor de los casos, de ambas.
Son una de las causas más importantes de prurito en el perro, como complicación de alergias o defectos de queratinización en la mayoría de los casos. Al prurito causado por la enfermedad primaria en cada caso, se suma el prurito causado por el sobrecrecimiento de Malassezia que contiene una serie de enzimas, en concreto lipasas y proteasas, que aumentan la reacción inflamatoria local y se cree que, en muchos casos, el organismo instaura una reacción inflamatoria exagerada y, habitualmente, reacciones alérgicas a Malassezia.
Por lo que respecta a la topografía regional, se presenta sobretodo en conducto auditivo externo, a nivel facial, cuello, axilas, zona flexora del antebrazo, abdomen, perivulvar, periescrotal, región perianal y espacios interdigitales. La lesión primaria por excelencia en una dermatitis por Malassezia es el eritema y, en ocasiones, se observan máculas eritematosas y pápulas, acompañado en la mayoría de los casos de descamación, sobretodo descamación oleosa, en defectos de queratinización y cuando se cronifica, se observa con frecuencia hiperpigmentación y liquenificación.
El diagnóstico definitivo se basa en la realización de citología cutánea o auricular. Se considera que un perro presenta dermatitis por Malassezia cuando se observan 3 o más Malassezias por campo a x 100 y otitis por Malassezia cuando se observan 5 Malassezias o más por campo a x 100, y además, se acompaña de síntomas y lesiones compatibles como son, sobretodo, prurito y eritema.
El tratamiento se basa en dos partes: tratamiento de la dermatitis por Malassezia y tratamiento de la causa primaria. Para tratar la Malassezia es fundamental champuterapia y/o productos tópicos, que pueden ser el único tratamiento en casos leves o formas localizadas, y PO con imidazoles (ketoconazol o itraconazol) o terbinafina durante 30-45 días en casos más severos o formas generalizadas.
Sarna sarcóptica
Enfermedad parasitaria causada por el parásito Sarcoptes scabiei. El ácaro adulto vive unos 17-21 días, la mayoría de este tiempo en la piel del animal, mientras que en un ambiente sin hospedador su duración es de 24-36 horas. No obstante, antes que morir prefieren parasitar otro hospedador (gato, oveja, jabalí, cerdo, zorro, o incluso el hombre) aunque el perro es siempre su preferencia. Es una enfermedad altamente pruriginosa y por lo tanto una enfermedad que se deberá tener en cuenta como diagnóstico diferencial en todo caso de prurito.
Por definición, la sarna sarcóptica es una de las enfermedades que causan un nivel de prurito de mayor intensidad, con lesiones por autotraumatismo como escoriaciones, erosiones y úlceras, creadas por el paciente debido a no poder soportar la sensación de prurito.
Las lesiones típicas de una sarna sarcóptica son eritema, pápulas, costras, descamación, escoriaciones y erosiones. La lesión más característica de una sarna sarcóptica son las pápulo-costras. Es muy frecuente encontrar también pústulas y collaretes epidérmicos como resultado de una pioderma secundaria al autotraumatismo.
La topografía lesional es muy característica y afecta a los bordes de los pabellones auriculares, codos, vientre y patas. No obstante, hay casos que presentan una topografía lesional no típica.
El diagnóstico se basa en raspados superficiales de pápulo-costras. Es difícil de encontrar ya que normalmente hay pocos ácaros en el paciente infestado, excepto en pacientes inmunosuprimidos o con una variante de sarna sarcóptica denominada sarna noruega en la que el paciente presenta numerosos ácaros infectándolo.
Cuando se diagnostica o se sospecha de un caso de sarna sarcóptica es imprescindible tratar a todos los animales que convivan con el paciente. El tratamiento consiste en tratamiento antiparasitario con isoxazolinas tanto al paciente como a los animales que conviven con él.
Atopia
La atopia o hipersensibilidad ambiental es la dermatosis pruriginosa más frecuente, insidiosa y que produce más casos de prurito crónico en el perro y en el gato.
Principalmente, se instaura una hipersensibilidad tipo I y con la evolución de la enfermedad evoluciona también a una hipersensibilidad tipo IV y, en ciertos casos, tipo III.
En perro y gato la vía de penetración del alérgeno es la vía percutánea y por eso presentan sintomatología cutánea. Así pues, es fundamental la champúterapia en todo paciente atópico para reducir la penetración del alérgeno reduciendo la carga de alérgeno en la piel. Los alérgenos en atopia son aeroalérgenos interiores (p. ej., ácaro del polvo) o exteriores (p. ej., polen).
La etiopatogenia de la atopia se basa en la rotura de las uniones entre los queratinocitos, uniones muy específicas llamadas desmosomas, las cuales mantienen los queratinocitos totalmente unidos en el estrato córneo impidiendo la penetración de alérgenos y microorganismos, no obstante, permitiendo la penetración selectiva de moléculas como ácidos grasos, vitaminas, fármacos, etc.
Dicha alteración y/o rotura de estas uniones intercelulares facilitan la penetración de alérgenos en el caso de atopia, produciendo una reacción inflamatoria local muy potente en la epidermis y dermis superficial con la presencia de un infiltrado perivascular inflamatorio compuesto por polimorfonucleares neutrófilos, eosinófilos, linfocitos, mastocitos y basófilos, incluso en ocasiones a nivel de dermis profunda.
Actualmente se conoce que los queratinocitos ya no sólo presentan una función estructural como tal si no que también actúan como células inmunológicamente muy activas, produciendo moléculas antimicrobianas denominadas péptidos antimicrobianos (PAM) (p. ej., defensinas, citoquinas, etc.) que impiden la proliferación de bacterias y levaduras en una piel sana. No obstante, en la piel de un perro atópico dicha producción de moléculas con carácter inmunológico disminuye en gran medida y junto con la alteración y/o rotura de los desmosomas facilita que se instaure con suma facilidad una infección bacteriana secundaria (pioderma) y/o una dermatitis por Malassezia secundaria y ambas incrementarán el prurito.
En otro orden de cosas, debido a la inflamación cutánea y al autotraumatismo del paciente, el turn-over celular de los queratinocitos se acelera lo que conlleva la acumulación de células (queratinocitos) en la superficie del estrato córneo, fenómeno que macroscópicamente se observa como seborrea.
Así pues, en un paciente atópico crónico, es muy fácil observar estas tres patologías secundarias. Por ello, es fundamental en todo paciente atópico el control de sendas patologías secundarias y obviamente el control de su causa primaria, la atopia. Los pacientes atópicos necesitan controlar el prurito para evitar así que aparezcan las infecciones secundarias.
Las lesiones más frecuentes en un caso de atopia en un perro son máculas eritematosas, eritema, pápulas, placas, manchas eritematosas, pústulas y como lesiones de cronicidad hiperpigmentación, liquenificación, alopecia, descamación y/o costras.
La citología cutánea será fundamental para confirmar/descartar las patologías secundarias. La citología de un paciente atópico es una citología inflamatoria compuesta por polimorfonucleares neutrófilos, eosinófilos, basófilos, linfocitos, macrófagos y mastocitos. Para controlar a un paciente atópico será fundamental usar una terapia que en la mayoría de los casos combinará varios elementos: champuterapia, inmunoterapia, farmacoterapia, dieta rica en ácidos grasos, cuidados de la barrera.
Excepto en casos de una atopia muy leve en los cuales además de dieta rica en ácidos grasos, champuterapia y posible inmunoterapia dependiendo de la edad del paciente, se puedan utilizar ácidos grasos PO y/o antihistamínicos para controlar el prurito y todo ello sea suficiente para controlar el cuadro clínico, en casos de prurito intenso o severo por la presencia de una atopia con topografía lesional generalizada el tratamiento farmacológico de elección es la ciclosporina, molécula específica para su uso en atopia a dosis inmunomoduladoras, a través de la cual se consigue controlar el prurito sin producir efectos secundarios. Es la molécula más segura y la que permite ampliar su frecuencia de dosificación llegando en muchos casos a poder tratar al paciente una o dos veces por semana manteniéndolo libre de prurito.
La ciclosporina tiene unos efectos a nivel inmunológicos clave para el control de la atopia. Regula la transcripción de la IL-2 y por consiguiente la actividad de los linfocitos
T-helper y de manera indirecta la IL-31 responsable del prurito junto con la sustancia P. Regula así mismo la transcripción de IFN-alfa disminuyendo la activación de macrófagos y monocitos. Además, se regula la producción de otras interleukinas, en concreto IL-3, IL-4, IL-5 y las TNF-alfa y IFN-alfa. Regula la función de células mononucleares, las células presentadoras de antígenos, replicación de eosinófilos, basófilos y mastocitos, la liberación de prostaglandinas e histamina por parte de los mastocitos, eosinófilos, basófilos y la actividad de las células natural killer, crecimiento y diferenciación de los linfocitos B. Es fundamental la actividad frente a los mastocitos inhibiendo su degranulación y conceptualmente hablando la liberación de histamina por parte de los mastocitos, así como de basófilos y eosinófilos.
DAPP (pulicosis)
Se entiende como pulicosis una infestación masiva por pulgas. Es una enfermedad parasitaria causada por el parásito Ctenocephalides felis, especie más común de pulga, aunque se han descrito más de 2000 especies distintas de pulgas. Puede provocar serios problemas como anemia o una Dermatitis Alérgica a la Picada de Pulga (DAPP) debido a moléculas irritantes de la saliva de la pulga, haptenos, los cuales acaban por repetición provocando una reacción de hipersensibilidad en el paciente con reacciones locales dérmicas tipo III y IV.
El diagnóstico es muy evidente por la sintomatología de prurito en el tercio posterior y tipo de lesiones característicamente pápulo-costras. La topografía es característica con lesiones en la zona dorso-lumbar, cola y cara caudal de las extremidades posteriores. En la zona dorso-lumbar es característico el triángulo de la pulga. El tratamiento será a base de productos antiparasitarios (isoxazolinas) tanto en el paciente, como en los animales que conviven con él y en el ambiente.
Alergia alimentaria
En este caso, se trata de una reacción alérgica a algún componente de la dieta (los trofoalérgenes más comunes: pescado, distantes carnes y vegetales junto los que tienen una cierta cantidad de histamina que facilitará la instauración de una reacción inflamatoria). Pueden aparecer diferentes reacciones de hipersensibilidad: tipo I, III y IV. Los alérgenos, que en este caso se denominan trofoalérgenos, entran en contacto con el organismo a través de su ingestión, se produce una reacción inmunológica muy potente e inflamatoria local intestinal y generalizada con prurito virulento. Es muy característica la presencia de prurito anal y perianaltanto en el perro como en el gato.
En un 10 o 15 % de los casos se observan también síntomas digestivos como vómitos, diarrea, colitis con presencia de moco y en ocasiones sangre fresca, heces pastosas, tenesmos, etc., por inflamación de la mucosa intestinal a través de la cual se alteran las membranas celulares de los enterocitos y su permeabilidad, junto con un aumento de la permeabilidad de la unión entre ellos y junto con una destrucción de las vellosidades y de la microbiota intestinal, lo que hace vulnerable al paciente al paso de antígenos, bacterias, toxinas y aminas vasoactivas al torrente sanguíneo.
Además de los síntomas gastrointestinales, en ocasiones se puede observar sintomatología nerviosa, incluso con convulsiones y cambios de conducta (irritabilidad), y en ocasiones, también sintomatología respiratoria. Cualquier proteína, y en la gran mayoría de casos proteínas de la dieta entre 10 y 70 KD, puede ser causa de una reacción inmunológica de hipersensibilidad alimentaria, estimulando una respuesta del sistema inmunitario con la producción de IgE específica por parte del paciente a una proteína en concreto o varias de la dieta.
Se ha descrito, debido a la potente reacción del sistema inmunitario, la presencia de eritema multiforme, pénfigo like, vasculitis por una alergia alimentaria. Es decir, las alergias alimentarias pueden acarrear serios problemas inmunitarios al paciente con respuestas anticorporales Th2 y celulares Th1 muy potentes.
El síntoma clínico por excelencia de una alergia alimentaria es el prurito no estacional. El prurito en una alergia alimentaria es un prurito muy virulento, comparable con el prurito que se observa en un caso de sarna sarcóptica. La respuesta a tratamientos antinflamatorios con el uso de glucocorticoides, ciclosporina etc., es parcial o nula, característica clínica muy significativa en casos de alergia alimentaria.
La presencia de una alergia alimentaria conlleva que el paciente pueda por irritabilidad e hiperreactividad hipersensibilizarse a otros alérgenos, pudiendo presentar pues, una atopia y/o DAPP concomitante, fenómeno que se denomina cascada alérgica. En ella, un paciente puede por “simpatía” empezar a ser hipersensible a varios alérgenos por reacciones exageradas del sistema inmunitario.
Los pacientes suelen adelgazar por la no absorción correcta de los alimentos, perdiendo proteínas y grasas por las heces, junto con la producción masiva de anticuerpos y por la activación metabólica constante, junto con el consumo energético que conlleva tener prurito virulento las 24 horas del día. En ciertos casos, también se puede observar la presencia de linfadenopatía reactiva debido a la exagerada reacción del sistema inmunitario con la producción masiva de anticuerpos.
Las lesiones más frecuentes son máculas eritematosas, eritema, placas, pápulas, habones como lesiones primarias y, en casos crónicos, se pueden observar lesiones secundarias aparatosas por la intensidad del cuadro clínico como hiperpigmentación, liquenificación, descamación, costras o alopecia. Debido al prurito tan intenso, es frecuente observar también lesiones por autotraumatismo como escoriaciones, erosiones, úlceras, etc.
Es frecuente encontrar como único síntoma clínico una otitis externa, tanto mono como bilateral, con una elevada y marcada hiperplasia de conducto auditivo externo, en muchos casos con la presencia de estenosis u obstrucción del conducto auricular.
La topografía lesional no es tan clara como en los casos de atopia, ya que, no es por contacto directo de la piel con el alérgeno si no por ingestión. Sin embargo, un caso de alergia alimentaria puede ser perfectamente confundible con un caso de atopia, pero según la opinión del autor, con un prurito mucho más exacerbado. En la actualidad no existe un test in vitro fiable para diagnosticar una alergia alimentaria. El único método fiable para diagnosticar una alergia alimentaria es utilizar una dieta de eliminación. Para ello se pueden utilizar dos tipos de dietas:
- Dieta primera: puede ser tanto casera como comercial. Se suministra al paciente una dieta (dieta de eliminación con proteína novel) que contenga una única fuente proteica que el animal no haya comido nunca, durante un periodo de hasta 8-12 semanas, tiempo suficiente para ver si ha habido una respuesta positiva. En este caso se debe realizar la prueba de provocación, añadiendo una proteína durante unos días (2-10) para provocar sintomatología de nuevo y confirmar la alergia alimentaria a fin de detectar el o los trofoalérgeno/s implicado/s.
- Dieta segunda: se sigue una dieta con proteína hidrolizada en la cual las proteínas tienen un tamaño inferior a los 6 KD, tamaño incapaz de hacer degranular a los mastocitos.
Manifestaciones clínicas
Cuando un perro presenta prurito, lo puede manifestar clínicamente de diferentes maneras:
- Lamido: se sospecha por la presencia de pelos de color oxidado cuando presentan prurito podal o perianal, o pelos con las puntas rotas al hacer un tricograma.
- Rascado: se observan escoriaciones.
- Frotarse contra objetos: debido al roce con objetos se producen alteraciones en el manto y en la piel.
- Mordisqueo: muy típico de dermatosis parasitarias (DAPP, otras).
- Sacudir la cabeza: frecuente en casos de otitis externas.
Existen dos teorías que facilitarán más al clínico el planteamiento de un caso de dermatosis pruriginosa:
- Teoría del umbral de prurito: está basada en el hecho de que cada organismo tiene un umbral de prurito individual y, dependiendo de la intensidad del o de los estímulos pruriginosos a los que se vea sometido un organismo, se superará o no su umbral de prurito. Dicho umbral de prurito no se puede medir o valorar ya que, al igual que para el dolor, no existen unidades de medida para el prurito. En el momento en que se supera su umbral de prurito, empieza a manifestar sintomatología de prurito (p. ej., un paciente con demodicosis que no empieza a manifestar prurito hasta que no se instaura una pioderma superficial secundaria).
- Teoría de la sumación de estímulos: está basada en el efecto directo que tienen múltiples estímulos pruriginosos sobre un organismo. Cada estímulo pruriginoso (Dermatophagoides farinae, Dermatophagoides pteronyssinus, pulga, leche de vaca, proteína porcina, plumas, epitelio humano, etc.) puede tener un efecto diverso en cada organismo: desde no afectar por no presentar hipersensibilidad a dicho estímulo, afectar como estímulo sumatorio o afectar como estímulo porque por si solo es capaz de superar el umbral del prurito.
Topografía lesional
Diagnóstico diferencial según topografía lesional:
- Cara: demodicosis, atopia, alergia alimentaria, alergia por contacto, intertrigo, enfermedades autoinmunes, dermatofitosis, dermatitis irritativa por contacto, sarna sarcóptica, otoacariosis, etc.
- Pabellones auriculares: atopia, alergia alimentaria, sarna sarcóptica, dermatofitosis, Stomoxys, otitis externa, enfermedades autoinmunes, etc.
- Pies y manos: demodicosis, atopia, alergia alimentaria, alergia por contacto, dermatitis irritativa por contacto, pioderma interdigital, enfermedades autoinmunes, dermatitis por Malassezia, dermatofitosis, etc.
- Cara, extremidades, pies y manos: alergia alimentaria, atopia, sarna sarcóptica, dermatitis por Malassezia, etc.
- Región dorso-lumbar y base de la cola: DAPP, atopia, alergia alimentaria, etc.
- Extremidades y abdomen: sarna sarcóptica, impétigo, foliculitis bacteriana, atopia, DAPP, alergia alimentaria, alergia por contacto, etc.
- Región perianal y ano: pioderma mucocutánea, dermatitis por Malassezia.
- Todo el cuerpo: ectoparásitos (Sarcoptes scabiei, Cheyletiella, Demodex), endocrinopatía complicada, enfermedades autoinmunes, alergias, neoplasias, pioderma, etc.
Conducta diagnóstica
Ante todo caso de prurito se debe realizar una buena anamnesis, a partir de la cual se podrá obtener información sobre cuándo se presenta más intensamente el prurito (dentro de casa implica alérgenos indoor, fuera de casa implica alérgenos outdoor), cuando se inició el prurito, en qué regiones corporales, tipo de dieta, presencia de otros animales en el ambiente del paciente, contagiosidad a otros animales o personas, evolución de las lesiones, respuestas a tratamientos, etc.
También es importante realizar una exploración física completa (mucosas, ganglios, temperatura, frecuencia cardiaca y respiratoria, uniones mucocutáneas, etc.). Seguidamente se analizará la topografía lesional y se observará qué tipo de lesiones se hallan presentes, siendo ambos aspectos fundamentales para poder realizar una lista de diagnósticos diferenciales y pensar qué pruebas diagnósticas deben realizarse.
La topografía de las lesiones en dermatología junto con el conocimiento del tipo de lesiones ayudará mucho para poder establecer una lista de diagnósticos diferenciales amplia y poder establecer un protocolo de actuación en cada caso concreto (p. ej., si se observan máculas eritematosas y con topografía lesional compatible se puede pensar en atopia; si se encuentran pápulas y costras se puede pensar en sarna sarcóptica; la presencia de “follicular casts” puede apuntar a un defecto de queratinización complicado con pioderma y/o dermatitis por Malassezia, etc.).
De todas maneras, se deben tener siempre presentes, aunque las lesiones no sean muy claras o la topografía lesional no sea muy sospechosa, alergias y ectoparásitos como diagnósticos diferenciales de todo caso de dermatosis pruriginosas. Si se observan pústulas u otitis externas se realizará siempre citología. En un caso de dermatosis pruriginosa se hará raspado siempre.
Si se sospecha de DAPP a pesar de no observarse pulgas, se hará un estricto control de pulgas.Si se sospecha de sarna sarcóptica será buena práctica realizar una respuesta a tratamiento.
Al igual que en el abordaje de otros cuadros clínicos en dermatología, cuando se debe evaluar un caso de dermatosis pruriginosa, lo primero que se deberá hacer serán pruebas sencillas y poco invasivas para el paciente y de menor coste para el propietario (como citología cutánea, citología auricular, raspados, tricograma, etc.) y si con la primera batería de pruebas no se tiene claro el diagnóstico definitivo, se planteará realizar pruebas más complejas y más invasivas para el paciente y de mayor coste para el propietario (biopsia, skin test, cultivos, serologías, etc.).
Caso clínico
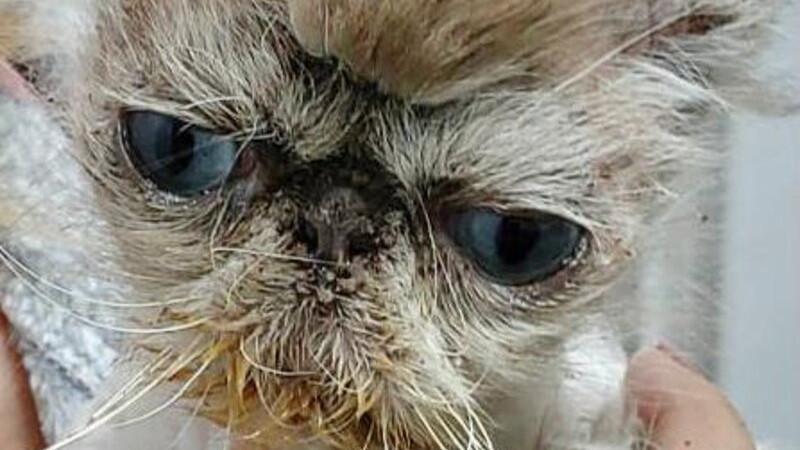
Se presenta a consulta un gato Siamés de 8 años, esterilizado, con vacunas al día y alimentación con latas húmedas comerciales de fabricante contrastado con una presencia masiva de costras amarillas (Figuras 1-2) de larga duración que no respondían a ningún tratamiento previamente instaurado y con prurito las 24 horas del día.
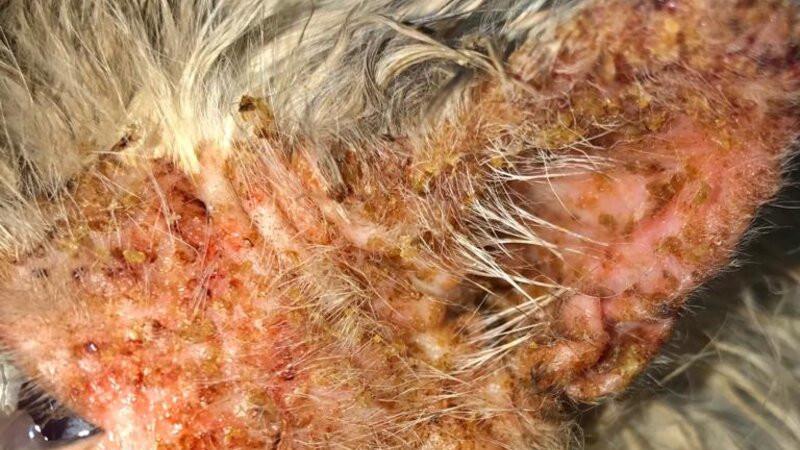
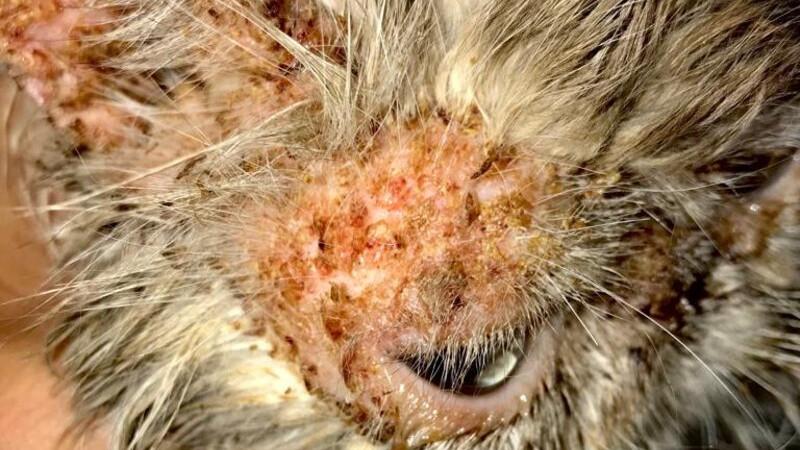
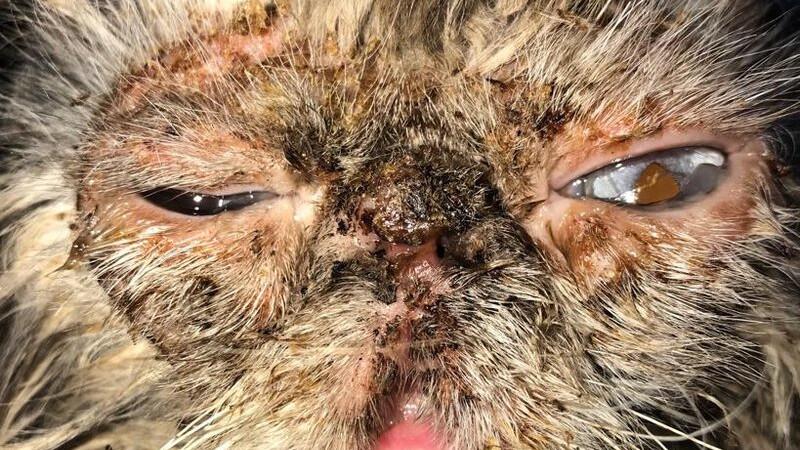
En la exploración física se observó sensorio deprimido, con tendencia al quietismo e hiperestesia cutánea, una ligera anorexia así como ligera caquexia. A nivel dermatológico presentaba una dermatosis costrosa-ulcerativa con una topografía eminentemente facial y de cuello con la presencia de seborrea oleosa, erosiones y ulceraciones, especialmente en las uniones mucocutáneas. Presentaba a su vez zonas alopécicas y de hipotricosis a nivel de tronco dorsal con seborrea oleosa.
Como se ha descrito previamente los diagnósticos diferenciales principales en un paciente de este tipo que deben tenerse en cuenta siempre son hipersensibilidad ambiental, alergia alimentaria así como dermatosis parasitarias, autoinmunes, dermatofitosis y demodicosis. Fue fundamental tomar muestras de citología de las costras amarillas por aposición y por hisopo así como realizar tricograma de las zonas de hipotricosis, alopecia y seborrea oleosa.
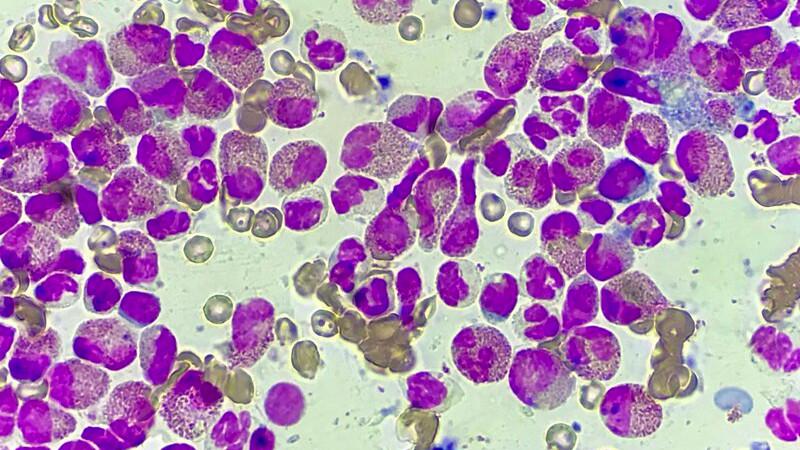
En la citología por aposición se observó la presencia de una dermatosis eosinofílica junto con pénfigo foliáceo secundario, en la citología por hisopo se observó una profusa pioderma y dermatitis por Malassezia (Figuras 3-6). En el tricograma se observaron numerosos pelos con esporas de dermatofitos (Figura 7).
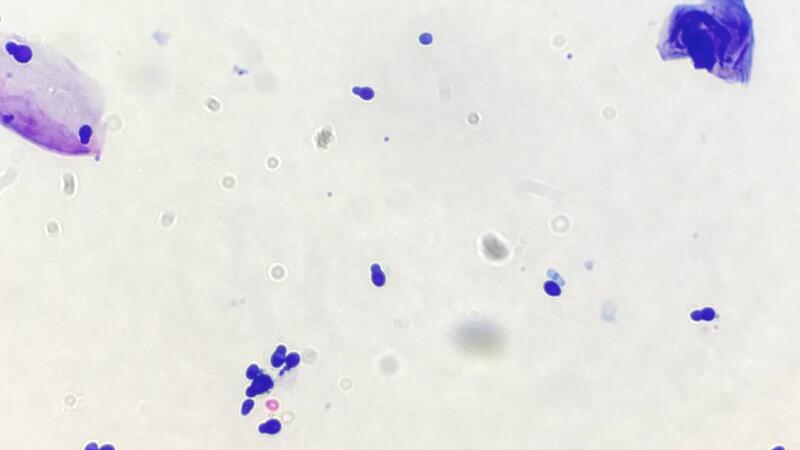
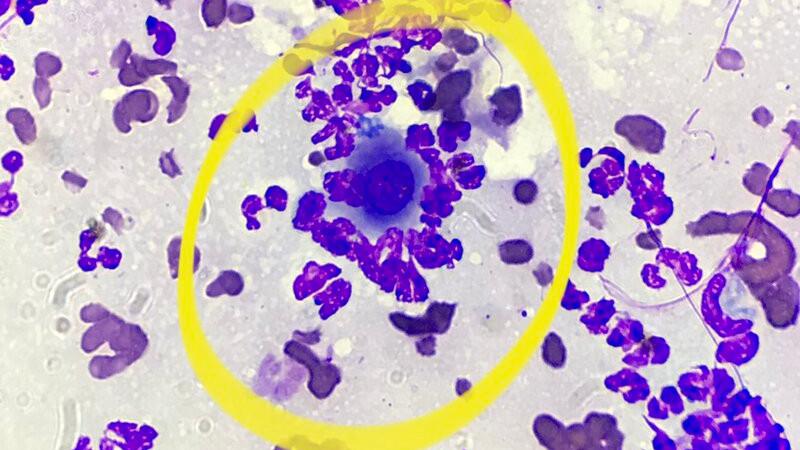

En base a los datos de la anamnesis, exploración física y dermatológica y de los resultados de las pruebas realizadas se diagnosticó:
- Hipersensibilidad ambiental
- Pioderma
- Dermatitis por Malassezia
- Pénfigo foliáceo secundario
- Dermatofitosis
El tratamiento instaurado fue ciclosporina a 7 mg/kg/sid, enrofloxacino a 4 mg/kg/sid durante 3 semanas, itraconazol a 8 mg/kg/sid 1 mes. En un mes la respuesta clínica fue excelente con la desaparición total de las lesiones y del prurito (Figura 8).
Bibliografía
- Bensignor E, Marignac G, Crosaz O, Cavana P. (2012). Pruritus in dogs. Veterinary derma-tology. 24. 10.1111/vde.12005.
- Carlotti D, Remy I, Prost C. (2008). Food Allergy In Dogs And Cats. A Review and Report of 43 Cases. Veterinary Dermatology. 1. 55 - 62. 10.1111/j.1365-3164.1990. tb00080.x.
- Foil CS. Differential diagnosis of feline pruritus. Vet Clin North Am Small Anim Pract. 1988 Sep;18(5):999-1011.doi: 10.1016/s0195-5616(88)50103-1. PMID: 3055651.
- Olivry T, Rivierre C, Jackson HA, Murphy KM, Davidson G, Sousa CA. Cyclosporine decreases skin lesions and pruritus in dogs with atopic dermatitis: a blinded randomized prednisolone-controlled trial. Vet Dermatol. 2002 Apr;13(2):77-87. doi: 10.1046/j.1365-3164.2002.00283.x. PMID: 11972891.
- Passantino A, Quartarone V, Fazio A. La dermatite atopica nel cane e nel gatto. Aivpa Jour-nal 2.
- Vich C, Fariñas F. Inmunodermatología clínica en pequeños animales. Zaragoza. Servet. 2016.
- Vich C. Casos clínicos Dermatológicos basados en lesiones cutáneas. Zaragoza. Amazing books. 2020.
- Vich C. Dermatología Felina a propósito de 50 casos clínicos. Zaragoza. Servet. 2012.
- Vich C. Tricograma y Citología cutánea: ¡la clave del éxito! Zaragoza. Amazing books. 2018.
 by Multimédica
by Multimédica