Perforación pilórica sellada por cuerpo extraño en una gata: diagnóstico endoscópico y resolución quirúrgica mediante piloroplastia de Heineke-Mikulicz
Resumen breve
Se presenta el caso de una gata con perforación pilórica oculta por un cuerpo extraño gástrico, identificada mediante esofagogastroscopia. El objetivo es destacar la utilidad de la endoscopia para el diagnóstico y la eficacia de la piloroplastia de Heineke-Mikulicz como técnica de resolución quirúrgica.Índice de contenidos

Resumen
Este estudio describe un caso de una gata hembra esterilizada de 8 años visitada por un síndrome de “paracaidista”. Tras estabilización inicial, las pruebas diagnósticas revelaron la presencia de un cuerpo extraño (CE) gástrico obstructivo asociado a severa dilatación gástrica, además de pancreatitis traumática, neumotórax y fractura múltiple de cadera.
Se realizó una esofagogastroscopia para la extracción del cuerpo extraño, descubriéndose una perforación pilórica oculta por el propio cuerpo extraño. Ante este hallazgo, se convirtió a laparotomía exploratoria y se confirmó la perforación, que fue cerrada mediante piloroplastia de Heineke-Mikulicz. La paciente tuvo una evolución favorable y fue dada de alta tras 10 días.
Las perforaciones gastrointestinales son emergencias quirúrgicas de alto riesgo, frecuentemente asociadas a CE, procesos neoplásicos o tratamientos con antiinflamatorios. Generalmente se acompañan de signos clínicos, como letargia, anorexia, vómitos, pérdida de peso, distensión y dolor abdominal y shock, y hallazgos diagnósticos evidentes. En este caso, la perforación permaneció ocluida por el CE, previniendo complicaciones como peritonitis séptica o neumoperitoneo.
Se destaca la utilidad de la esofagogastroscopia como herramienta diagnóstica clave para un manejo quirúrgico adecuado. La piloroplastia de Heineke-Mikulicz resultó una técnica efectiva para el cierre de la perforación pilórica en esta paciente, permitiendo una reparación segura y una recuperación clínica excelente.
Según el conocimiento de los autores, es el primer caso descrito en veterinaria en el que un CE actúa como mecanismo de sellado sobre una perforación pilórica, demostrando la importancia de una evaluación diagnóstica completa en pacientes con presentación atípica.
Introducción
Las perforaciones gastrointestinales en gatos son emergencias quirúrgicas de alto riesgo, que suelen asociarse a cuerpos extraños, procesos neoplásicos o tratamientos con antiinflamatorios1,2. Generalmente, se acompañan de signos clínicos y hallazgos diagnósticos evidentes, aunque en casos excepcionales pueden pasar desapercibidas si la perforación permanece ocluida.
Este tipo de lesiones requieren una intervención temprana y un manejo multidisciplinario, que incluya estabilización hemodinámica, control del dolor, soporte nutricional y abordaje quirúrgico oportuno, para minimizar la mortalidad y mejorar la recuperación posoperatoria. La presentación clínica puede variar según la localización de la perforación, la presencia de obstrucción y la respuesta inflamatoria del paciente.
Se describe el caso de una gata que, tras un síndrome de “paracaidista”, fue diagnosticada incidentalmente con un cuerpo extraño gástrico que ejercía un efecto sellado sobre una perforación pilórica, evitando inicialmente una peritonitis séptica o neumoperitoneo. El tratamiento quirúrgico se basó en una piloroplastia de Heineke-Mikulicz, con evolución favorable.
La combinación de trauma por caída, shock hipovolémico y presencia de cuerpo extraño generó un escenario clínico complejo, que requirió tanto estabilización intensiva como planificación quirúrgica meticulosa, mostrando la importancia de una evaluación integral en pacientes con politraumatismo.
Descripción del caso
Una gata hembra esterilizada de 8 años se presentó en consulta por un síndrome de “paracaidista”. La paciente acudió en estado de shock hipovolémico compensado avanzado, con estado mental alerta, mucosas rosadas y húmedas, frecuencia cardíaca de 200 lpm, presión arterial sistólica de 87 mmHg, disnea marcada con esfuerzo abdominal pronunciado y sangrado anal.
El estado clínico de la paciente requirió un tratamiento intensivo, incluyendo oxigenoterapia, fluidoterapia (cristaloides), analgesia mutimodal (metadona 0.2 mg/kg IV y CRI ketamina 8 µg/kg/min), ácido tranexámico 15 mg/kg IV seguido de CRI 10 mg/kg/h, y vasopresores (CRI de norepinefrina 0.1 µg/kg/min).
Las analíticas sanguíneas revelaron un hematocrito de 46 % (rango fisiológico: 30.3-52.3), elevación de ALT 1846 U/L (rango fisiológico: 12-130) y lactato 10.46 mmol/l (rango fisiológico: 0.60-2.50), reflejando hipoperfusión tisular significativa.
Las radiografías evidenciaron neumotórax en hemitórax izquierdo, fractura múltiple de cadera derecha (isquion-ilion), dilatación gástrica severa con contenido radiopaco, sin pérdida de definición de serosas ni neumoperitoneo (Figura 1). La ecografía FAST mostró discreta cantidad de líquido libre asociado a la vejiga íntegra, posibles coágulos vesicales, estómago distendido con pared hiperecogénica y leve reactividad peritoneal.
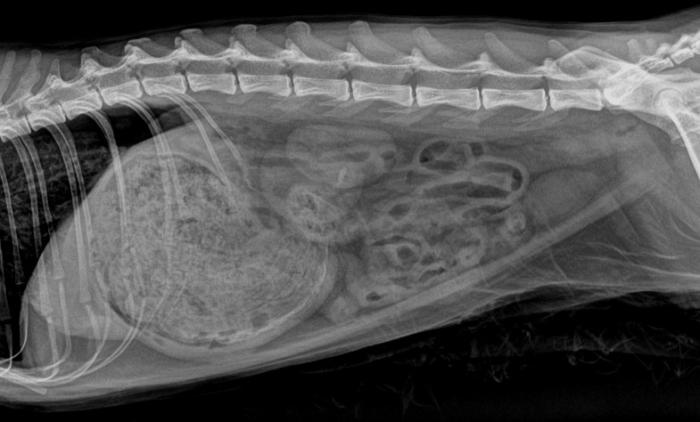
Bajo sedación, se realizó toracocentesis retirando 107 ml de aire del hemitórax izquierdo, lo que permitió expansión completa del tórax y mejoría inmediata del patrón respiratorio. La paciente respondió favorablemente a la estabilización inicial, con normalización de constantes vitales y función respiratoria.
La ecografía abdominal de especialista mostró reacción peritoneal generalizada, posible pancreatitis traumática, distensión gástrica con moderado contenido gaseoso, pared gástrica de grosor normal y estratigrafía conservada, con estructura de bordes irregulares y gran tamaño en su interior, sugestiva de cuerpo extraño gástrico obstructivo, tránsito pilórico mantenido, escasa cantidad de líquido libre, y lesión vesical multifocal compatible con hematoma de pared vesical, así como esteatitis estéril subcutánea en la zona craneal abdominal izquierda, secundaria a politraumatismo.
Una vez estabilizada la paciente, bajo anestesia general se realizó esofagogastroscopia para extracción del cuerpo extraño gástrico. Se observaron cambios inflamatorios en la mucosa esofágica y gástrica y se identificó un gran contenido de tela, que resultó ser 17 gomas de pelo (Figura 2).

Al finalizar la esofagogastroscopia y durante la inspección para asegurar la eliminación completa del material, incluyendo píloro y duodeno, se visualizó una perforación pilórica con entrada a la cavidad abdominal e insuflación de aire ambiente.
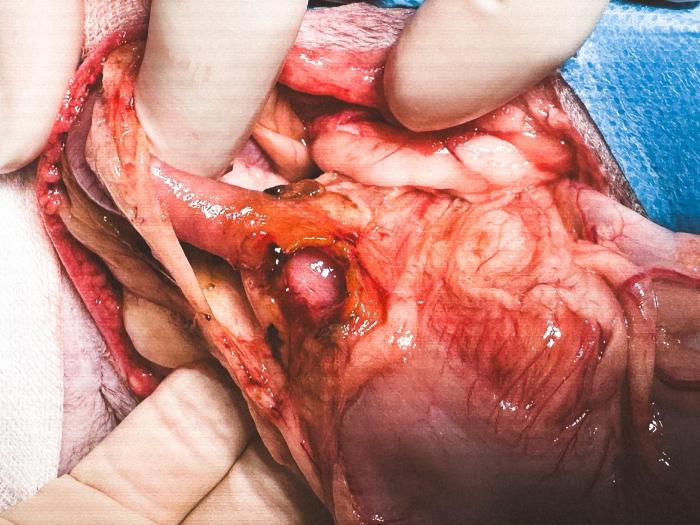
Se reconvirtió la cirugía a laparotomía exploratoria. Los hallazgos fueron ausencia de líquido libre abdominal, reactividad y signos de peritonitis en las regiones gástrica, duodenal y pancreática, perforación pilórica de aproximadamente 1 cm (Figura 3), inflamación pancreática más marcada en zona pilórica, hernia abdominal izquierda afectando el músculo transverso sin herniación visceral (Figura 4), hematoma perivesical y cambios hepáticos compatibles con lipidosis hepática incipiente.
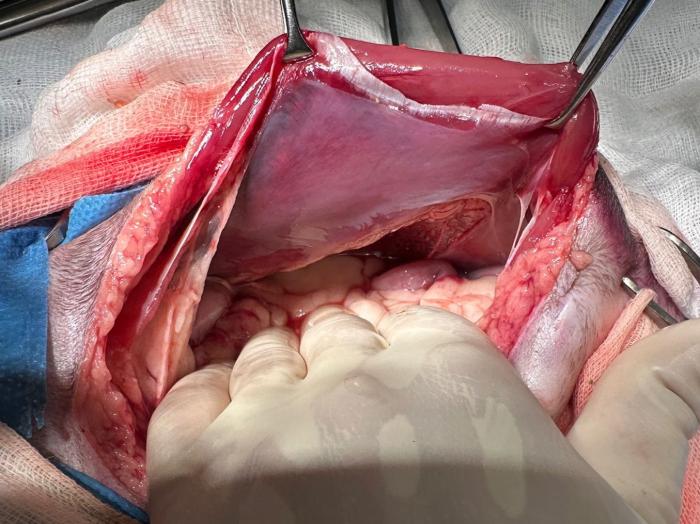
Se procedió al cierre de la perforación pilórica mediante desbridamiento de los bordes del defecto y lavados abundantes. A continuación, se realizó una piloroplastia deHeineke-Mikuliczcon puntos simples interrumpidos de sutura monofilamento absorbible de gliconato 3/0 atraumático, colocados de forma transversal para evitar estenosis pilórica (Figura 5)). Se realizaron lavados adicionales y omentalización de la zona quirúrgica. El defecto de pared abdominal se cerró mediante patrón de sutura continuo con sutura monofilamento absorbible de polipropileno 2/0 atraumático (Figura 6). Previo al cierre definitivo se realizaron lavados abdominales con suero fisiológico estéril atemperado y se colocó drenaje de aspiración activa tipo Jackson-Pratt.
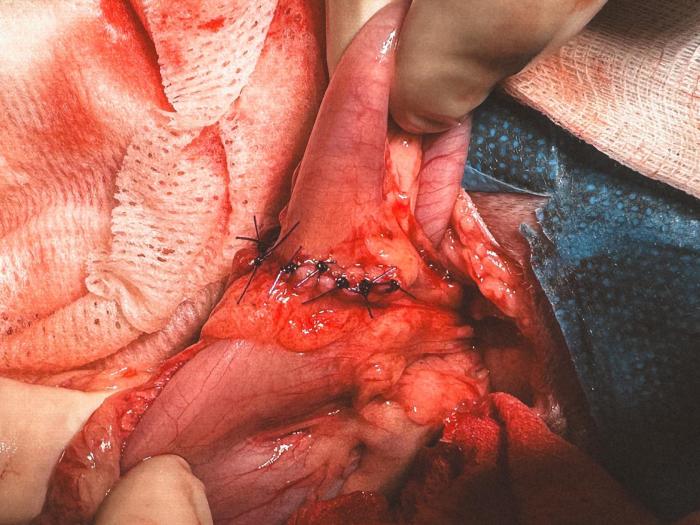
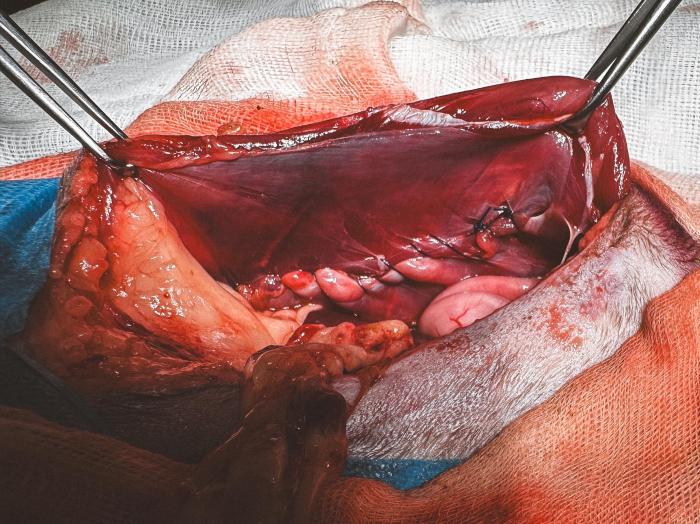
Las complicaciones potenciales asociadas a la cirugía incluyeron hemorragia, dehiscencia de sutura o fuga intestinal, peritonitis, pancreatitis, íleo paralítico, infección o inflamación, formación de seroma y eventos relacionados con la anestesia.
Durante la hospitalización, la paciente se mantuvo bajo monitorización estricta, analgesia multimodal y tratamiento antibiótico. Recuperó la ingesta voluntaria en menos de 24 h posoperatorias.
Los controles analíticos diarios evidenciaron anemia regenerativa moderada (hematocrito 26 %), leucocitosis transitoria y recuperación gradual de albúmina sérica, reflejando la respuesta inflamatoria al trauma y cirugía. La glucosa y creatinina se mantuvieron dentro de rangos aceptables tras la estabilización inicial. Se administró amoxicilina-ácido clavulánico 20 mg/kg TID IV y se añadió marbofloxacino 4 mg/kg SID IV por signos de posible septicemia. Se realizó transfusión de plasma por presiones arteriales justas, tolerada sin complicaciones.
Posteriormente, se realizó reducción y alineación manual de la fractura de cadera múltiple mediante abordaje lateral, seguida de colocación de placa de bloqueo de 2.0 mm. Las radiografías posoperatorias confirmaron la correcta reducción, alineación y estabilización.
Durante los días siguientes, la paciente continuó hospitalizada con el tratamiento hospitalario previamente mencionado, mostrando estabilidad hemodinámica, buena tolerancia a la alimentación, control del dolor y recuperación progresiva del estado general. La herida abdominal y ortopédica no mostraron signos de infección ni dehiscencia y el drenaje Jackson-Pratt permaneció permeable hasta su retirada.
A los 10 días post ingreso, la paciente presentaba una ingesta voluntaria adecuada, estabilidad analítica y ecográfica, movilidad adecuada y ausencia de dolor significativo. Fue dada de alta con tratamiento ambulatorio que incluía marbofloxacino 4 mg/kg SID, maropitant 2 mg/kg SID, pregabalina 2 mg/kg BID, metamizol 20 mg/kg TID y ondansetrón 0.2 mg/kg BID. Se optó por mantener únicamente marbofloxacino, debido a la respuesta favorable observada.
Cinco días posteriores al alta, la paciente se encontraba clínicamente estable y completamente recuperada de su problema digestivo, con normalización de ingesta voluntaria y evolución favorable de la fractura ortopédica, recibiendo alta definitiva con respecto al problema digestivo.
Discusión
Las perforaciones gastrointestinales representan una emergencia con riesgo vital en medicina veterinaria, que puede conducir a peritonitis séptica y muerte si no se trata oportunamente, requiriendo un manejo intensivo1.
Esta condición ocurre mayoritariamente como consecuencia de la administración de antiinflamatorios no esteroideos (AINE) y, en menor medida, corticosteroides, así como también secundaria a procesos neoplásicos1,2. Se define como perforación espontánea cuando surge en ausencia de ingestión de cuerpos extraños, dilatación y vólvulo gástrico, trauma externo, fugas en sitios de gastrotomía o anastomosis previas, o trauma iatrogénico1. Otras causas descritas incluyen enfermedad hepática, uremia, periodos de estrés intenso, shock, hiperacidez gástrica, enfermedad inflamatoria intestinal idiopática (IBD), síndrome hipereosinofílico y granuloma estafilocócico1,3.
Los signos clínicos reportados suelen incluir letargia, anorexia, vómitos, pérdida de peso, distensión y dolor abdominal, colapso y shock1,2. En el caso presentado, la paciente no presentó signos digestivos y el cuerpo extraño gástrico se detectó de forma incidental al ampliar la evaluación por el síndrome de “paracaidista”.
Los hallazgos ecográficos en casos de perforación gastrointestinal pueden revelar líquido peritoneal o aire libre, aumento de ecogenicidad del mesenterio regional, dilatación gástrica o intestinal, engrosamiento y pérdida de estratificación de la pared gastrointestinal, linfadenopatía regional, motilidad gastrointestinal disminuida, pancreatitis, corrugación intestinal y presencia de masas o cuerpos extraños. En ciertos casos, es posible visualizar directamente el sitio de perforación1,2,4.
Un estudio retrospectivo en 19 pacientes describió, además, la utilidad del análisis de líquido peritoneal, que permitió identificar inflamación séptica en algunos casos y procesos inflamatorios no sépticos en otros4.
Los hallazgos radiográficos pueden incluir pérdida de detalle abdominal, neumoperitoneo y sospecha de cuerpo extraño1,2,4. En contraste con lo reportado en la literatura, en este caso no se evidenció neumoperitoneo ni efusión peritoneal, por lo que los hallazgos fueron inespecíficos. Es importante destacar que, en ausencia de neumoperitoneo, los signos clínicos y los hallazgos clinicopatológicos rara vez permiten un diagnóstico definitivo de perforación gastrointestinal4.
La esofagogastroscopia puede confirmar la presencia de perforación en algunos casos, como sucedió en esta paciente2.No obstante, en ciertos estudios se reporta una sensibilidad diagnóstica limitada, siendo confirmatoria solo en un pequeño porcentaje de pacientes con perforación gastroduodenal. La laparotomía exploratoria está indicada en gatos con neumoperitoneo5,6.
En el caso descrito, la presencia de múltiples cuerpos extraños textiles en el estómago actuando como un tapón mecánico prolongado pudo haber causado una obstrucción parcial y presión constante sobre la mucosa gástrica. Este efecto, combinado con un probable estado de hipoperfusión tisular secundaria al traumatismo por la caída, podría haber comprometido gravemente la integridad de la pared gástrica.
El impacto propio de la caída puede desencadenar un estado de shock hipovolémico o distributivo, con redistribución del flujo sanguíneo, reduciendo la perfusión gastrointestinal. Esta isquemia gástrica relativa, sumada a la presión local ejercida por el cuerpo extraño, favorecería la necrosis focal de la mucosa y progresión hacia una perforación transmural. Cabe destacar que la perforación no fue evidente hasta la retirada completa de los cuerpos extraños por endoscopia, lo que sugiere que el material ingerido actuaba como un “tapón”, conteniendo temporalmente el contenido gástrico e impidiendo la exteriorización del defecto.
El abordaje quirúrgico depende de la localización y extensión de la lesión. La zona afectada puede ser resecada en bloque o desbridada y cerrada, según la gravedad del daño en la pared gástrica. Las perforaciones secundarias al uso de AINE suelen localizarse cerca del antro pilórico2,7.
Las opciones quirúrgicas incluyen la piloroplastia de Heineke-Mikulicz, piloroplastia en Y-U o procedimientos más extensos como Billroth I o II2,6,8. También se han descrito gastrectomías parciales con resección de márgenes sanos de al menos 1 cm en úlceras gástricas, así como exploración sistemática de la mucosa para descartar lesiones adicionales2.En este caso, se optó por realizar una piloroplastia de Heineke-Mikulicz, con resultados satisfactorios.
El pronóstico en animales con perforación gástrica depende de la causa subyacente, la severidad de la peritonitis y el estado general del paciente en el momento de la cirugía2. La reparación de perforaciones en el píloro es técnicamente más desafiante y puede asociarse a un mayor riesgo de complicaciones como dehiscencia de sutura, fuga intestinal, peritonitis, pancreatitis o íleo paralítico. Sin embargo, estudios retrospectivos no han encontrado que la localización pilórica se asocie a un peor pronóstico respecto a otras perforaciones gastrointestinales7.
Entre las posibles complicaciones posoperatorias descritas se incluyen hemorragia, fuga intestinal, infección, pancreatitis, íleo paralítico, formación de seroma y complicaciones anestésicas. En este caso, no se observaron complicaciones posquirúrgicas y la evolución fue favorable.
El caso publicado se distingue por su presentación atípica, dado que la paciente no presentaba sintomatología digestiva y normalmente las perforaciones gastrointestinales suelen acompañarse de signos clínicos y hallazgos diagnósticos evidentes1. La técnica utilizada resultó en un excelente resultado y una rápida recuperación de la paciente, tal como en los casos publicados anteriormente6.
Conclusión
Este caso destaca la utilidad de la esofagogastroscopia como herramienta diagnóstica clave para un manejo quirúrgico adecuado. La piloroplastia de Heineke-Mikulicz resultó una técnica efectiva para el cierre de la perforación pilórica en esta paciente, permitiendo una reparación segura y una recuperación clínica excelente.
La evolución favorable de la paciente, con recuperación rápida de la ingesta voluntaria, estabilidad analítica y ausencia de complicaciones posoperatorias, subraya la importancia de un abordaje multidisciplinario que combine estabilización hemodinámica, soporte antibiótico y analgesia multimodal. La coordinación entre cuidados intensivos, endoscopia y cirugía permitió optimizar el pronóstico incluso en un escenario de trauma severo y perforación gastrointestinal complicada.
En el conocimiento de los autores, este es el primer caso descrito en medicina veterinaria en el que un cuerpo extraño actúa como un mecanismo de sellado de una perforación pilórica, limitando la contaminación abdominal y previniendo complicaciones graves.
Bibliografía
- Bernardin F, Martinez Rivera L, Ragetly G, Gomes E, Hernandez J. Spontaneous gastrointestinal perforation in cats: a retrospective study of 13 cases. J Feline Med Surg. 2015 Oct;17(10): 873–879.
- Tobias JK. Stomach. In: Johnston SA, Tobias KM, editors. Veterinary surgery: small animal. 2nd ed. St. Louis: Elsevier; 2018. p. 1712–1714, 1725–1726. Chapter 91.
- Hinton LE, McLoughlin MA, Johnson SE, Weisbrode SE. Spontaneous gastroduodenal perforation in 16 dogs and seven cats (1982–1999). J Am Anim Hosp Assoc. 2002 Mar–Apr;38(2): 176–187.
- Boysen SR, Tidwell AS, Penninck DG. Ultrasonographic findings in dogs and cats with gastrointestinal perforation. Vet Radiol Ultrasound. 2003 Sep–Oct;44(5):556–564.
- Lykken JD, Brisson BA, Etue SM. Pneumoperitoneum secondary to a perforated gastric ulcer in a cat. J Am Vet Med Assoc. 2003 Jun 15;222(12):1706, 1713–1716.
- Cariou MP, Halfacree ZJ, Lee KC, Baines SJ. Successful surgical management of spontaneous gastric perforations in three cats. J Feline Med Surg. 2010 Jan;12(1):36–41.
- Dayer T, Howard J, Spreng D. Septic peritonitis from pyloric and non-pyloric gastrointestinal perforation: prognostic factors in 44 dogs and 11 cats. J Small Anim Pract. 2013 Dec;54(12):625–629.
- Barandun MA, Mullins RA, Rytz U. Billroth II procedure for the treatment of spontaneous gastrointestinal perforation in two cats. J Am Vet Med Assoc. 2021 Nov 1;259(11):1325–1331.
 by Multimédica
by Multimédica