Cambios en la presión arterial durante la anestesia
Resumen breve
Mantener la presión arterial en valores normales es fundamental para garantizar la perfusión y oxigenación tisular.Índice de contenidos
Resumen
Mantener la presión arterial en valores normales es fundamental para garantizar la perfusión y oxigenación tisular.
La regulación de la presión arterial se realiza a través de muchos mecanismos que interaccionan entre sí para mantener la perfusión óptima en cualquier circunstancia.
Los valores de presión están directamente relacionados con el volumen sanguíneo, la frecuencia y fuerza de contracción cardíaca y el tono vascular. Durante la anestesia podemos actuar sobre estos parámetros y controlar la presión arterial rápidamente actuando sobre el sistema nervioso autónomo.
Tanto la hipotensión como la hipertensión pueden tener consecuencias negativas sobre los órganos vitales, por lo que se deben evitar y si aparecen, se han de tratar de forma efectiva.
Ambas complicaciones pueden tener distintas causas y hay que conocerlas para tratarlas de forma correcta.
Cambios en la presión arterial durante la anestesia
La presión arterial es la fuerza por unidad de superficie ejercida por la sangre contra las paredes de los vasos y está influida directamente por el volumen de sangre y por la distensibilidad de las paredes vasculares. Esta fuerza es el único impulso con que la sangre recorre todo el circuito vascular hasta volver al corazón.
Durante la sístole, sale del corazón una tercera parte del volumen de sangre, las dos terceras partes restantes se mantienen en los vasos distendiéndolos y manteniendo la presión arterial. Al finalizar la contracción ventricular, las paredes arteriales distendidas vuelven de forma pasiva a su posición de partida empujando la sangre hacia las arteriolas generando una onda pulsátil hasta que el oxígeno llega a los tejidos.
Presión arterial
Cuando se habla de presión arterial, se diferencia la presión arterial sistólica de la diastólica y la media (Figura 1).La presión máxima que se obtiene durante el período de la eyección ventricular recibe el nombre de presión sistólica (PAS) ya que se mide durante la sístole. Ésta depende tanto del volumen de eyección del corazón, como de la resistencia vascular periférica y del volumen intravascular.
La presión diastòlica (PAD) se mide en el momento final de la diástole, previo a la contracción ventricular, y es la presión mínima. Viene determinada por la resistencia vascular periférica y por el volumen circulante.
La presión arterial media (PAM) es la fuerza efectiva que conduce la sangre a lo largo del sistema vascular y es el valor de presión con que la sangre llega a los tejidos, por lo que equivale a la presión de perfusión de los órganos. Sirve para monitorizar la resistencia arteriolar y la circulación sanguínea.
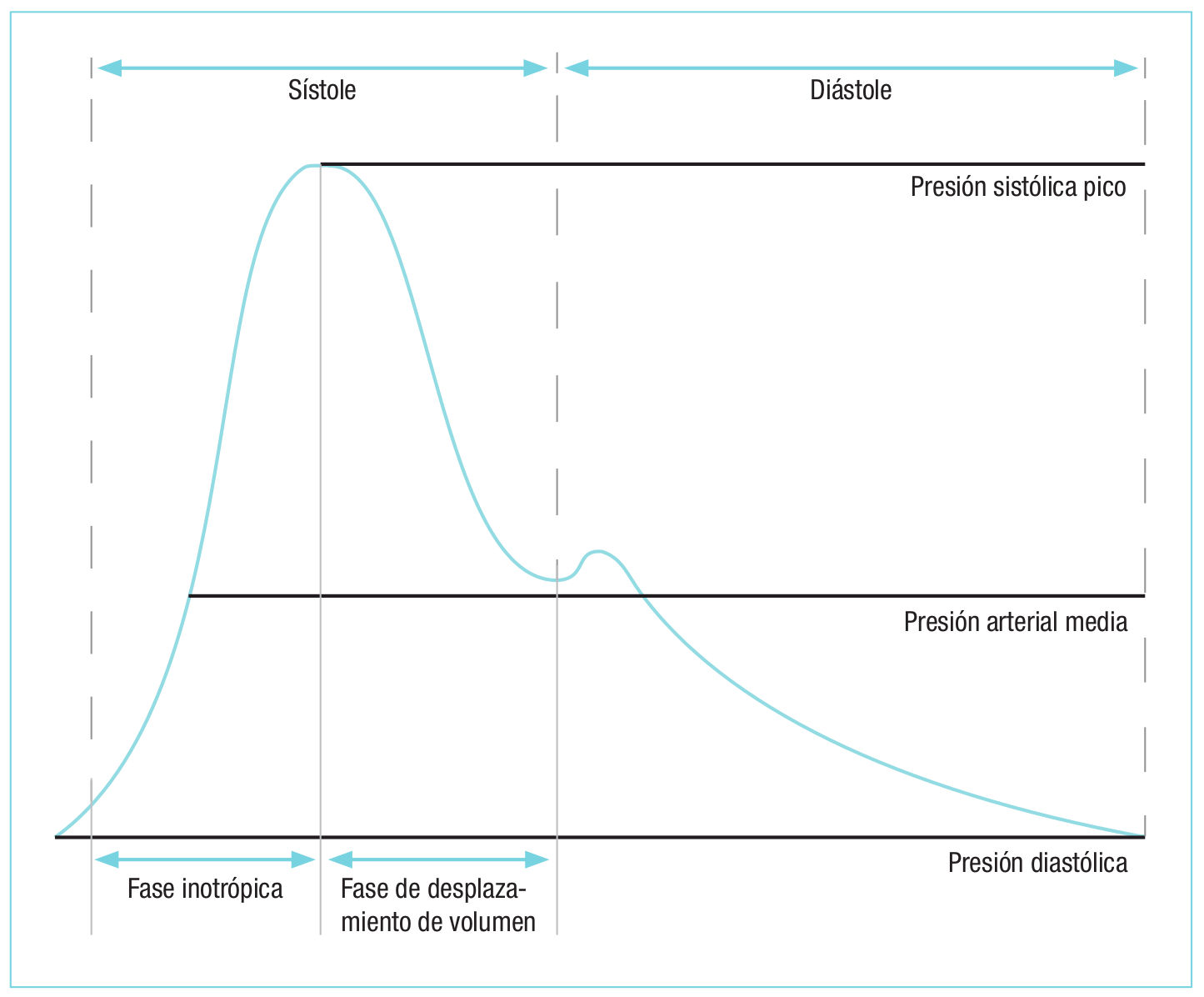 Figura 1. Onda de presión arterial.
Figura 1. Onda de presión arterial.
Mecanismos de regulación de la presión arterial
La presión arterial se regula mediante mecanismos localizados en los propios vasos sanguíneos o, a nivel central, a través del centro vasomotor.El centro vasomotor se localiza en el tronco encefálico y está compuesto por una red neuronal que regula la presión arterial y otros procesos homeostáticos junto al centro cardíaco y el centro respiratorio; ejerce su acción a través del Sistema Nervioso Autónomo y mantiene el tono vascular en un punto medio de vasoconstricción y vasodilatación o resistencia vascular sistémica.
La fuerza de contracción del corazón, el volumen de eyección y la resistencia vascular interaccionan entre sí para mantener la perfusión adecuada de los tejidos.La frecuencia cardíaca y el volumen que eyecta el corazón determinan el gasto cardíaco, y éste a su vez depende de tres factores: la fuerza de contracción, la sangre que entra en el corazón (precarga) y la resistencia que encuentra la sangre para salir por los grandes vasos (poscarga) (Figura 2).
La resistencia vascular periférica depende de la elasticidad de las paredes de los vasos y el volumen de sangre circulante.Los órganos vitales se rigen por el valor de la presión arterial media. El flujo sanguíneo necesario para perfundir los tejidos se mantiene constante con una PAM entre 60-150 mmHg, por lo que es imprescindible garantizar estos valores para mantener el funcionamiento correcto de todos los órganos.
Sistema nervioso autónomo
Como se ha descrito, la presión arterial está controlada por diferentes mecanismos que interaccionan entre sí para conseguir la perfusión adecuada de todos los tejidos y órganos. El mecanismo más importante para el control de la presión arterial durante la anestesia es el sistema nervioso autónomo (SNA).
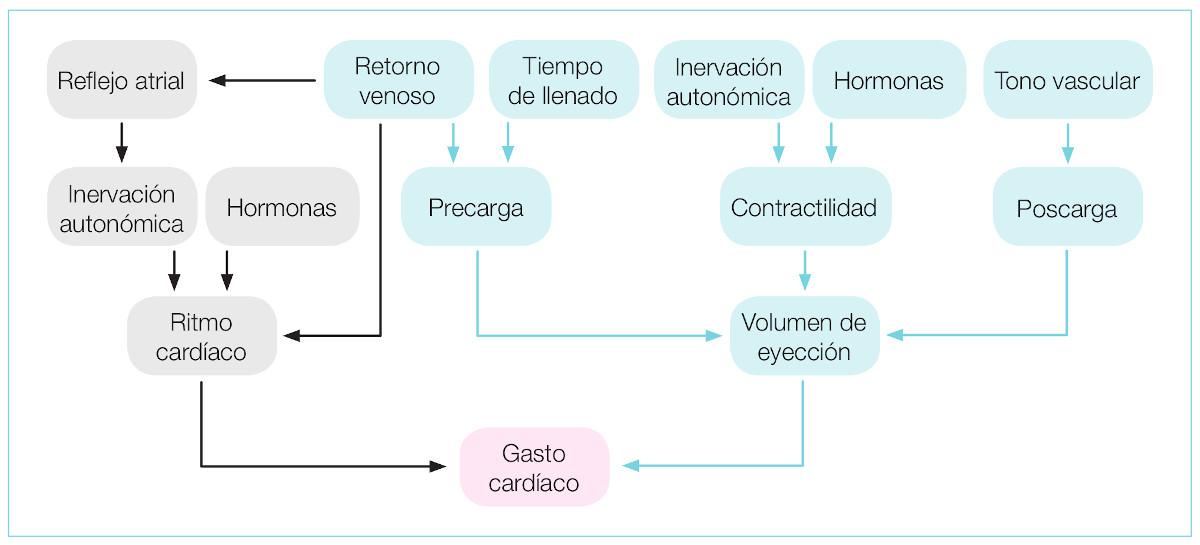 Figura 2. Factores que influyen en el gasto cardíaco2.
Figura 2. Factores que influyen en el gasto cardíaco2.
El SNA ajusta la perfusión tisular en función de las necesidades en segundos o minutos, por lo que durante la anestesia se pueden utilizar fármacos que lo modifiquen para mantener la presión arterial en valores que garanticen la perfusión de los tejidos.
El SNA está formado por el sistema nervioso simpático (SNS) y el sistema nervioso parasimpático (SNP), que se encargan de mantener la respuesta de estrés y la homeostasis respectivamente.
Las neuronas sensoriales del SNA enlazan con el sistema nervioso central (SNC) a través de fibras nerviosas periféricas mediante el nervio vago y los nervios espinales.
Los nervios efectores del SNP salen del SNC a través de los pares craneales III (oculomotor), VII (facial), IX (glosofaríngeo) y X (vago) y los nervios espinales sacros (S2, S3 y S4). Las neuronas primarias del SNS lo hacen a través de los ganglios de la cadena simpática toracolumbar.
Neurotransmisores
Las neuronas preganglionares del SNA liberan acetilcolina (Ach) igual que las posganglionares del SNP, a diferencia de las posgangilonares del SNS que liberan noradrenalina (NA).
Estos neurotransmisores actúan en los distintos tipos de receptores; la NA en los receptores adrenérgicos alfa y beta, y la Ach en los nicotínicos y muscarínicos, produciendo distintas respuestas.
A nivel del tejido vascular, la estimulación de los R-α1 y R-α2 postsinápticos generalmente producen vasoconstricción, y la estimulación de los R-α2 presinápticos vasodilatación debido a que disminuyen la liberación de NA. A nivel del corazón la activación de los R-β1 produce aumento de la contractilidad, frecuencia cardíaca y velocidad de conducción.
El SNP tiene efecto sobre el corazón a través de los R-M2, las neuronas posganglionares liberan acetilcolina que estimula los receptores muscarínicos postsinápticos, la estimulación de los R-M2 en las aurículas y en el nodo sinoatrial y aurículoventricular disminuye la frecuencia cardíaca y la velocidad de conducción. En cambio, el SNP tiene poco efecto sobre el tono vasomotor.
Valores de presión arterial en perros y gatos
| Tabla 1. Valores de presión arterial en perros y gatos sanos5. |
| Referencia | PAS | PAS | PAM | Método | Especie |
| Meurs et al (2000) | 136 +/- 16 | 81 +/- 9 | 100 +/- 11 | oscilométrico | Perro |
| Hoglund et al (2012) | 139 +/- 16 | 71 +/- 30 | oscilométrico | Perro | |
| Rondeau et al (2013) | 147 +/- 25 | doppler | Perro | ||
| Bodey et al (1998) | 139 +/- 27 | 77 +/- 25 | 99 +/- 27 | oscilométrico | Gato |
| Mishina et al (1998) | 115 +/- 10 | 74 +/- 11 | 96 +/- 12 | oscilométrico | Gato |
| Taffin et al (2016) | 133 +/- 20 | doppler | Gato | ||
| Payne et al (2017) | 122 +/- 16 | doppler | Gato | ||
Los valores considerados normales de presión sistólica y diastólica en animales sanos y en reposo son PAS 135 / PAM 75 en perros y PAS 124 / PAM 84 en gatos4.
Pero los resultados de la medición de la presión arterial son muy variables en función del temperamento, posición del paciente y método de medición. En la tabla 1 se muestran rangos de presión arterial obtenidos de algunos estudios en perros y gatos sanos5.
Estos valores también varían en función de las razas, por ejemplo, los galgos tienen la presión arterial más elevada y en los gatos varía en función de la edad.
Durante el procedimiento anestésico-quirúrgico se pueden encontrar variaciones en la presión arterial, hipotensión e hipertensión, debido tanto a los fármacos utilizados como al estímulo quirúrgico o alteraciones pre-existentes.
En una auditoría voluntaria realizada en un hospital veterinario universitario6, de 1.114 informes de anestesia en pequeños animales, 143 casos (10.3%) presentaron hipotensión, de ellos un 16.9% eran perros y un 3% gatos.
206 casos (14.9%) presentaron excitación o dolor irruptivo, 21.9% perros y 10.7% gatos. Sólo tuvieron hipertensión no relacionada con el dolor 23 casos (1.7%), el 2.8% eran perros y 0.3% gatos.
Hipotensión
La hipotensión se puede clasificar según los valores de PAS o de PAM. Tradicionalmente valores menores de 90 mmHg de PAS o PAM menor de 60 mmHg se consideran hipotensión leve.
Unos valores de PAM entre 45-60 mmHg nos indican hipotensión media y una PAM < 45 mmHg ya se considera hipotensión severa1.
| Tabla 2. Presiones mínimas para el tratamiento de la hipotensión7. |
| Tratamiento inmediato | Intraquirúrgica | Pruebas diagnósticas |
| PAS | < 85 +/- 13 mmHg | < 84 +/- 11 mmHg |
| PAM | < 61 +/- 4 mmHg | < 63 +/- 8 mmHg |
Un estudio realizado para determinar los valores de hipotensión en anestesia considerados por veterinarios diplomados europeos y americanos7, define la hipotensión en valores mínimos de PAS o PAM, diferenciando para casos quirúrgicos o para casos diagnósticos.
Se considera hipotensión en los casos quirúrgicos una PAS por debajo de 87 (+/-8) mmHg y valores de PAS <87 (+/- 6) mmHg en las pruebas diagnósticas, o una PAM menor a 62 (+/- 4) mmHg en ambos casos. También se reportan las presiones mínimas para el tratamiento inmediato de la hipotensión en casos intraquirúrgicos y en casos diagnósticos (Tabla 2).
Causas de hipotensión
Son muchas las causas que pueden producir una bajada de presión durante el procedimiento anestésico-quirúrgico. La hipotensión está asociada a diferentes grados de disfunción orgánica en función de los valores de presión y puede desembocar en shock hipotensivo.
Básicamente las causas son: descenso de la contractilidad, hipovolemia, vasodilatación, arritmias o disminución del retorno venoso (Tabla 3).La hipotensión compromete la perfusión tisular, y si se perpetúa en el tiempo puede llegar a producir alteraciones renales, cardíacas, cerebrales e isquemia de la mucosa intestinal.
Si la PAM se reduce por debajo de 60 mmHg la liberación de oxígeno a los tejidos no será adecuada, produciéndose metabolismo anaeróbico, formación de ácido láctico y acidosis metabólica.
En medicina humana los riesgos reportados de cualquier lesión orgánica después de la cirugía aumentan con el tiempo de duración y con las presiones más bajas8 (Tabla 4).
Tratamiento de la hipotensión
Es muy importante prevenir la aparición de la hipotensión. Para ello se debe utilizar una anestesia equilibrada para disminuir las concentraciones de los fármacos anestésicos y así evitar los efectos secundarios de la vasodilatación y disminución de la contractilidad cardíaca.
Siempre que se pueda, se debe estabilizar al paciente previamente al procedimiento quirúrgico y corregir los desequilibrios como la hipovolemia, arritmias, alteraciones electrolíticas, etc. Como se ha visto anteriormente, las causas que producen hipotensión son diversas y es importante identificarlas para tratarlas correctamente.
En caso de detectar hipotensión durante la anestesia, primero se debe comprobar el plano anestésico, si el animal está demasiado profundo, hay que disminuir el plano reduciendo los gases halogenados o la infusión de fármacos según sea el caso.
| Tabla 3. Causas de hipotensión. |
| • Descenso de la contractilidad miocárdica
• Hipovolemia
• Vasodilatación
• Arritmias cardíacas • Bradicardia Fármacos (opioides, α2 agonistas)
• Bloqueos auriculo-ventriculares • Taquicardia supraventricular
• Fibrilacion atrial • Taquicardia ventricular
• Disminucion del retorno venoso
|
| Tabla 4. Clasificación en función del riesgo de lesión orgánica6. |
| Riesgo | PAM (mmHg) | Tiempo de duración |
| Levemente aumentado | <80 mmHg <70 mmHg | ≥10 minutos < 10 minutos |
| Moderadamente aumentado | <65-60 mmHg <55-50 mmHg | ≥ 5 minutos Cualquier duración |
| Muy aumentado | <65 mmHg <50 mmHg <40 mmHg | ≥ 20 minutos ≥ 5 minutos Cualquier duración |
| Tabla 5. Causas y tratamiento de la hopotensión. |
| Causas | Fármaco* |
| Descenso de la contractilidad miocárdica | Agonistas β |
| Hipovolemia por pérdida de fluidos | Fluidos o transfusión |
| Vasodilatación | Agonistas α |
| Bradicardia | Anticolinérgicos |
| Bloqueos AV de tercer grado | Anticolinérgicos |
| Taquicardia sinusal | β bloqueantes |
| PayTaquicardia ventricular/Extrasístoles | Lidocaína/Amiodarona |
Se deben comprobar todas las constantes vitales, descartar hipoxemia, hipercapnia, bradicardia, taquicardia, hipotermia y descartar una posible hemorragia o pérdida de fluidos intraquirúrgica. Si reduciendo o tratando la causa no se consigue mantener la normotensión, se debe actuar con los fármacos adecuados (Tabla 5).
- Si la hipotensión es debida a hipovolemia por pérdida de fluidos o hemorragia hay que reponer estos fluidos ya sea con cristaloides, coloides o sangre.
- En el caso de bradicardia importante que reduzca la presión arterial, si se han administrado α2-agonistas, se deben revertir con atipamezol, si es debida a aumento del tono vagal o administración de opioides, tratarla con anticolinérgicos (atropina). Los bloqueos AV de tercer grado deben tratarse con anticolinérgicos o simpaticomiméticos (isoproterenol).
- La taquicardia sinusal intraquirúrgica frecuentemente es producida por dolor o plano anestésico insuficiente por lo que siempre se debe comprobar el plano anestésico y analgésico y corregirlo.
Si persiste y está produciendo hipotensión, se puede tratar con β-bloqueantes (esmolol) o pimobendán. - La taquicardia ventricular reduce la perfusión de los tejidos. Las extrasístoles ventriculares que produzcan hipotensión y la taquicardia ventricular se deben tratar con lidocaína o amiodarona.
- El fármaco de elección para el tratamiento de la hipotensión producida por la disminución de la contractilidad cardíaca son los inotropos positivos como la dobutamina.
- La vasodilatación es la causa más frecuente de hipotensión en anestesia y se debe tratar con vasopresores (fenilefrina, noradrenalina, dopamina, efedrina o vasopresina).
- Si la hipotensión puede ser debida a la disminución del retorno venoso en ventilación mecánica, hay que reducir el volumen corriente y la presión alveolar.
Fármacos para el tratamiento de la hipotensión
Fármacos simpaticomiméticos
Actúan sobre los receptores adrenérgicos α y β.
El efecto dependerá del tipo de receptor adrenérgico sobre el que actúe el fármaco. El prototipo de fármacos simpaticomiméticos son las catecolaminas (Adrenalina, Noradrenalina y Dopamina).Normalmente los vasopresores se usan para tratar la hipotensión severa. Aumentan la presión arterial, pero no necesariamente va acompañado de mejoras en la perfusión tisular, y ésta incluso puede disminuir, por ello hay que evaluar su acción y usarlos poco tiempo.
La mayoría de catecolaminas se administran en infusión continua y al parar la administración dejan de actuar en poco tiempo.
Anticolinérgicos
Pueden revertir la bradicardia vagal bloqueando los receptores muscarínicos M2 en las áreas del corazón inervadas por el nervio vago.En los primeros minutos los anticolinérgicos actúan sobre el efecto vagal del nodo sinoatrial y después del nodo atrioventricular (AV), esta es la causa por la que se pueden generar más ondas P cuando se usan para tratar un bloqueo de 2º grado hasta que no se desbloquea el nodo AV.
Atropina
Al eliminar el tono vagal, puede aumentar la FC y producir taquicardia, que aproximadamente a los 15 minutos se normaliza.
Hipertensión
La hipertensión anestésica se define como valores de PAS por encima de 150 mmHg o PAM mayor de 110 mmHg. Valores sostenidos por encima de estos valores pueden producir lesiones en los órganos diana: ojos, cerebro, riñón y sistema cardiovascular.
La hipertensión en perros y gatos se clasifica según el riesgo de lesión a estos órganos diana5 (Tabla 8).
Una PAS superior a 180 mmHg puede producir una reducción importante de la perfusión periférica y representa un riesgo significativo de complicaciones cardiovasculares. Un aumento repentino de la presión arterial o una PAS mayor a 180 mmHg en gatos puede producir una encefalopatía hipertensiva. Además, la hipertensión aumenta el trabajo del miocardio y el consumo de oxígeno pudiendo producir isquemia miocárdica y arritmias (Figura 4).
Causas de hipertensión
Las principales causas de hipertensión intraquirúrgica son: dolor, plano anestésico superficial, hipoxemia, hipercapnia o acidosis metabólica. También puede estar producida por la estimulación de las glándulas suprarrenales durante la cirugía a al uso de fármacos hipertensores.
La hipertensión secundaria está asociada a enfermedades concomitantes como insuficiencia renal, diabetes mellitus, hiperadrenocorticismo o feocromocitoma.Para evitar la hipertensión durante la anestesia, se debe utilitzar analgesia multimodal, mantener un plano anestésico adecuado y estabilizar las patologías, si es posible, tratándolas previamente a la cirugía hasta que se estabilice la presión arterial.
| Tabla 6. Fármacos simpaticomiméticos. |
| Fármaco | Receptor | Acciones | Dosis | Observaciones |
| Fenilefrina | α1 |
| Bolo lento 1 µg/Kg IV Infusión contínua 0,5-1 µg/Kg/min |
|
| Dobutamina | β1, Menor efecto β2 y α1 |
| 2-20 µg/Kg/min (perro) 2-20 µg/Kg/min (gato) 2-5 µg/Kg/min (en CMD en fallo cardíaco/perro) |
|
| Adrenalina | α1, α2, β1, β2, β3 |
| 0.01 – 0.02 mg/Kg IV |
|
| Noradrenalina | α1 y α2, β1 Poco efecto β2 |
| 0.05-3 µg/Kg/min |
|
| Dopamina | D1, D2 Precursor químico de la A y la NA β1, α1 |
| 0,5-3 µg/Kg/min Aumento flujo renal y diuresis. 3-10 µg/Kg/min Efectos cronotrópicos y inotrópicos + Aumento GC, RVS PAM y poco la FC >10 µg/Kg/min Aumento mayor de PAM, FC y vasoconstricción renal. |
|
| Efedrina | Estimula liberación endógena de la NA α, β |
| Bolo 0,1 IV en 2-3 min (o IM) máximo 0,4 mg/Kg Infusión contínua 30 µg/Kg/min |
|
| Isoproterenol | β1 y β2 |
| 0,1-0,2 mg/animal en 5 min |
|
| Tabla 7. Otros fármacos. |
| Fármaco | Receptor | Acciones | Dosis | Observaciones |
| Pimobendán | Sensibilizador del Ca Inhibidor fosfodiesterasa 3 |
| 0,15 µg/Kg inyección única |
|
| Lidocaína | Antiarrítmico clase Ib |
| 2-20 mg/Kg bolo (perro) 40-80 µg/Kg/min (perro) 0,25-1 mg/Kg (gato) |
|
| Amiodarona | Antiarrítmico clase III |
| 2-3 mg/Kg (5 mg/Kg en 250 ml en dextrosa 5 % y administrar lento) |
|
| Atropina | Bloqueante de los receptores muscarínicos M2 |
| 0,02-0,04 mg/Kg IV o IM |
|
| Esmolol | Bloqueante de los receptores β1 |
| 100-200 mcg/Kg/min |
|
| Labetalol | Bloqueante de los receptores β y α |
| 0,1-0,5 mg/Kg IV (administrar lento) |
|
| Tabla 8. Hipertensión en perros y gatos clasificada según el riesgo de lesión a órganos diana5. |
| Tipo | PAS |
| Normotensión (mínimo riesgo) | <140 mmHg |
| Prehipertensivo (bajo riesgo) | 140-159 mmHg |
| Hipertensión (riesgo moderado) | 160-179 mmHg |
| Hipertensión severa (alto riesgo) | ≥180 mmHg |
Tratamiento de la hipertensión
Es importante reconocer la causa de la hipertensión para tratarla adecuadamente. Siempre se valorará el plano anestésico-analgésico para comprobar que es el adecuado, y se profundizará el plano o administrarán analgésicos de acción rápida según sea necesario.
En cirugías de feocromocitomas o en las que puede haber estímulo de las glándulas adrenales y liberación de catecolaminas se puede aumentar la concentración de halogenados o de los fármacos anestésicos en caso de anestesia intravenosa.
Para el tratamiento de la hipertensión en anestesia también se pueden utilizar fármacos antihipertensivos como el labetalol.
Bibliografia
- Duke-Novakovski, T., BSAVA 3ed Manual of Canine and Feline Anaesthesia and Analgesia, 2016
- Kirby, R. Linklater, A. Monitoring and Intervention for the Critically Ill Small Animal. 2017
- Lumb & Jones. Veterinary anesthesia and analgesia, 5th Edition. 2015
- Egner B. Essential Facts of Blood Pressure in Dogs and Cats: A Reference Guide. 4th edition 2007
- Acierno Mark J., Brown Scott, et al. ACVIM consensus statement: Guidelines for the identification, evaluation, and management of systemic hypertension in dogs and cats. J Vet Intern Med. 2018;32:1803–1822.
- Matthew McMillan & Hannah Darcy. Adverse event surveillance in small animal anaesthesia: an intervention-based, voluntary reporting audit. Veterinary Anaesthesia and Analgesia, 2016, 43, 128–135
- Ruffato Marco, Novello Lorenzo, Clark Louise. What is the definition of intraoperative hypotension in dogs? Results from a survey of diplomates of the ACVAA and ECVAA. Veterinary Anaesthesia and Analgesia, 2015, 42, 55–64
- Wesselink EM, Kappen TH, Torn HM, Slooter AJC, Van Klei WA. Intraoperative hypotension and the risk of postoperative adverse outcomes: a systematic review. British Journal of Anesthesia. May 2018: 1-16.
- Sández Cordero, I., Cabezas Salamanca, M.A, Manual clínico de farmacología y complicaciones en anestesia de pequeños animales. Multimédica Ediciones Veterinarias 2014
- Tilley, Larry P. Manual de cardiología canina y felina. Multimédica ediciones veterinarias. Cuarta edición 2009
 by Multimédica
by Multimédica