Fluidoterapia
Resumen breve
En este artículo se discuten aspectos de fisiología del intercambio de fluidos en el organismo, las indicaciones de la fluidoterapia, así como las características de los diferentes tipos de fluidos que se pueden administrar al paciente hospitalizado, según sus requerimientos.Índice de contenidos
Resumen
En este artículo se discuten aspectos de fisiología del intercambio de fluidos en el organismo, las indicaciones de la fluidoterapia, así como las características de los diferentes tipos de fluidos que se pueden administrar al paciente hospitalizado, según sus requerimientos.
Introducción
El agua corporal total, comprende el 60% del peso corporal.
La composición de los fluidos y órganos internos es variable pero todos contienen una cantidad considerable de agua, la cual es fundamental para el funcionamiento de los mismos. Muchas de las patologías que requieren hospitalización afectan de manera específica al equilibrio electrolítico, así como al estado ácido – base, por lo que es necesaria la administración de fluidoterapia.
Los dos compartimientos principales de fluidos en el cuerpo son el espacio intracelular y el espacio extracelular. El compartimiento intracelular, comprende aproximadamente el 60% del agua corporal, mientras que el compartimiento extracelular constituye el 40% restante.
El compartimento intracelular se encuentra dentro de la membrana plasmática de células y está en equilibrio osmótico con el fluido extracelular.
El espacio extracelular se divide en:
- El compartimento intersticial: Es el espacio que rodea las células y permite el movimiento de iones, proteínas y nutrientes entre los vasos sanguíneos y las células. Aproximadamente el 75% del fluido extracelular se localiza en el compartimento intersticial y este es drenado continuamente por los vasos linfáticos.
- El compartimento intravascular: comprende aproximadamente el 25% del fluido extracelular e incluye el volumen circulante en las venas y arterias.
- Tercer espacio: incluye el peritoneo y espacio pleural entre otros y representa una cantidad muy pequeña del volumen total de fluido corporal en condiciones normales, aunque puede llegar a ser importante en determinadas enfermedades (ej., en una peritonitis).
Cada uno de estos compartimentos posee distintas propiedades (volumen, solutos, iones, pH, etc.). El mantenimiento de dichas propiedades es la base de la homeostasis del organismo (capacidad de mantener una estabilidad interna mediante el intercambio con el exterior), hasta tal punto de que la vida de nuestros pacientes depende de este equilibrio.
La fluidoterapia es la base para poder:
- Conservar un volumen sanguíneo eficaz constante.
- Conservar la osmolaridad plasmática normal y el equilibro electrolítico.
- Conservar el equilibrio ácido-base.
Tipos de fluidos
Hoy en día disponemos de distintos tipos de fluidos, en función de las concentraciones de los diferentes solutos que presenta cada tipo los podremos dividir en:
- Cristaloides: contienen cantidades variables de electrolitos, agua y dextrosa, se caracterizan por la tonicidad y su efecto sobre el estado ácido-base. Se usan para reemplazar la pérdida de sodio.
Hay cristaloides de reemplazo y de mantenimiento.
Los líquidos de reemplazo contienen sodio en concentraciones similares a las del plasma normal (aproximadamente 140 mmol / L), mientras que los líquidos de mantenimiento tienen concentraciones de sodio similares a la concentración corporal total normal (70 mmol / L).
Los cristaloides de reemplazo y los cristaloides de mantenimiento pueden clasificarse como hipotónicos, isotónicos o hipertónicos, respectivamente.- Hipotónicas: tienen menor concentración desolutocon respecto al plasma, es decir, en el interior de la célula hay una cantidad de sal mayor que de la que se encuentra en el medio en la que ella habita. Por ejemplo: Cloruro de sodio 0,45%.
- Isotónicas: son las que laconcentracióndesolutoes similar a la del plasma. Al no provocar cambios bruscos en la osmolaridad plasmática pueden administrarse de forma rápida, por ejemplo: glucosalino isotónico 3,6% y al 5%; Ringer Lactato, solución salina fisiológica 0,9% (NaCl – 0,9).
- Hipertónicas: son las que tienen una concentración de soluto superior a la del plasma. A consecuencia, ejercen mayor presión osmótica. Por ejemplo: hipertónico Salino 7,5g/100ml (NaCl 7,5)

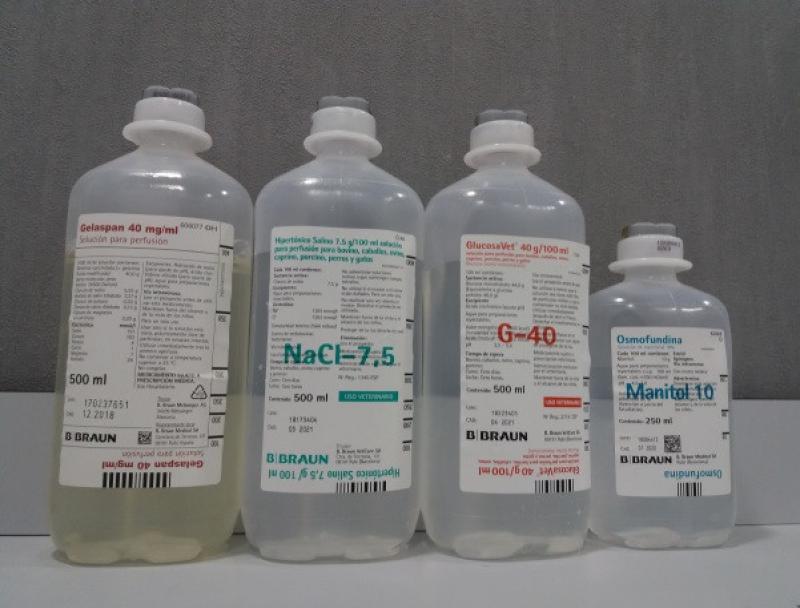
Aproximadamente un tercio del líquido de reemplazo isotónico administrado permanece en el espacio intravascular y dos tercios ingresan en el espacio intersticial.
Los líquidos de reemplazo deben complementarse con potasio cuando se usan a largo plazo.
La solución salina no contiene potasio, y es el fluido de elección para la hipercalcemia, ya que no contiene calcio.
Los fluidos de mantenimiento están diseñados simplemente para reemplazar las pérdidas diarias de sodio y son apropiados para la administración a largo plazo.
Estos fluidos bajos en sodio no se quedan en el espacio intravascular, no aumentan significativamente el volumen sanguíneo y no deben utilizarse para la reanimación de volumen.
La solución salina hipertónica se puede usar para la expansión rápida del volumen intravascular, ya que extrae el líquido principalmente del compartimento intersticial. La expansión del volumen es de corta duración, porque el sodio se redistribuye rápidamente en el compartimento extracelular. La solución salina hipertónica está disponible en soluciones del 7% al 7,5%. Importante recordar no administrar solución salina hipertónica a más de 1 ml/kg/min para evitar la bradicardia y el posible paro cardiopulmonar.
SOLUCIONES DE REEMPLAZO:
| Tabla 1. Ringer Lactato |
| Recomendado | No administrar en caso de |
| Hipovolemia | |
| Vómitos ( Excepción obstrucción pilórica) | Enfermedad hepática severa |
| Diarreas | |
| Insuficiencia renal crónica | |
| Quemaduras | No mezclar en la vía con sangre o plasma |
| Peritonitis | |
| Pancreatitis | No mezclar en la vía con bicarbonato |
| Tabla 2. Suero Salino Fisiológico |
| Recomendado | No administrar en caso de |
| Hipovolemia | Patologías en las que se deba restringir el Na+ |
| Vómito por obstrucción pilórica | Cardiopatías |
| Fallo renal anúrico/oligúrico (con hiperpotasemia) | Enfermedad hepática severa |
| Hipoadrenocorticismo | Hipertensión |
| Diabetes Mellitus | Edemas generalizados |
| Vehículo de medicamentos | |
SOLUCIONES DE MANTENIMIENTO:
| Tabla 3. Sterovet |
| Recomendado | No administrar en caso de |
| Fluidoterapia de mantenimiento | Hiperpotasemia Alcalosis metabólica Hiperglucemia |
SOLUCIONES SALINAS NUTRITIVAS:
| Tabla 4. Glucosalino isotónico 3,6% |
| Recomendado | No administrar en caso de |
| Insuficiencia cardiaca congestiva | Hiperglucemias |
| Hipernatremias | |
| Hipoglucemias | |
| Tabla 5. Glucosalino 5% |
| Recomendado | No administrar en caso de |
| Alcalosis metabólica | Hipercloremia, hipernatremia, hipopotasemia |
| Hipoglucemias | Acidosis metabólica |
OTRAS SOLUCIONES:
| Tabla 6. Hipertónico salino 7,5% |
| Recomendado | No administrar en caso de |
| Restauración rápida del volumen vascular en diferentes shock | Hemorragia activa |
| Traumatismo craneoencefálico | Hipernatremia, hiperosmolaridad |
| Hiponatremia | Insuficiencia cardiaca congestiva |
| Tabla 7. Osmofundina 10-20 (MANITOL) |
| Recomendado | No administrar en caso de |
| Insuficiencia renal oligúrica | Insuficiencia renal anúrica |
| Aumento presión intracraenal | Hemorragia intracraneal |
| Aumento presión intraocular | Cardiopatías |
| Aumento diuresis en algunas intoxicaciones | |
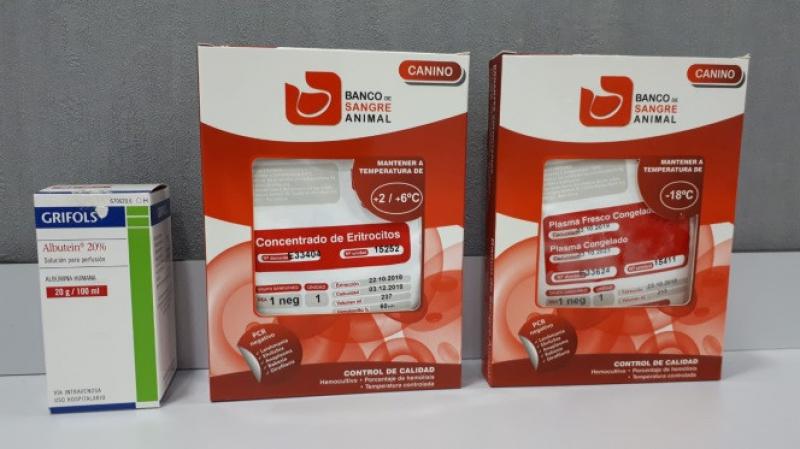
- Coloides: Los coloides son moléculas grandes que permanecen en el espacio intravascular . Se requieren volúmenes más pequeños si se comparan con los cristaloides, para lograr la expansión intravascular. Si se hace un uso responsable, es menos probable que estos fluidos induzcan hemodilución, hipoproteinemia, edema extracelular y sobrecarga de fluidos. Existen dos tipos de coloides (Tabla 8):
- Coloides naturales (Figura 3).
- Coloides sintéticos.
| Tabla 8. Coloides |
| Coloides naturales | Sangre Plasma Albúmina humana 20% |
| Coloides sintéticos | Gelatinas Almidones |
Para llevar a cabo un plan de fluidoterapia adecuado, debemos dividir los componentes de la misma en: porcentaje de deshidratación, necesidades de mantenimiento y perdidas continuas.
Cálculo del porcentaje de deshidratación e hipovolemia
Cálculo de dosis, velocidad y volumen
Para calcular la fluidoterapia que administraremos a nuestros pacientes debemos de tener en cuenta una serie de cosas como la deshidratación que presenta el paciente, las pérdidas diarias que se dividen en, pérdidas insensibles y pérdidas sensibles. Estas son las que debemos cubrir con aportes externos de manera que consigamos mantener un equilibrio entre los ingresos y los consumos o las eliminaciones.
- Pérdidas insensibles: "no se notan": por ejemplo la respiración con el aire eliminado, se pierde cierta cantidad de agua, en las heces perdemos una cierta cantidad de agua, en la salivación o transpiración. etc. Estas pérdidas insensibles se traducen en unos 22 ml/kg/día.
- Pérdidas sensibles: pueden percibirse; son las pérdidas a través de la orina, vómitos, diarreas, etc.
Hipovolemia y deshidratación
La hidratación es una medida del contenido de líquido intersticial y se determina evaluando la turgencia de la piel, la humedad de las membranas mucosas y globos oculares hundidos.
La hipovolemia es una medida de la perfusión tisular y se evalúa inicialmente comprobando la frecuencia cardíaca, el tiempo de llenado capilar, el color de la mucosa, lactato y la presión arterial. (Tabla 9).
La hipovolemia puede existir simultáneamente con la deshidratación. Sin embargo, hay que priorizar la hipovolemia a la rehidratación. El tratamiento de la hipovolemia debe hacerse con la administración intravenosa rápida de cristaloides de reemplazo, conocidos como bolos de choque:
- Cristaloides:
- Perros : bolos 20-30 ml/kg en 20min.
- Gatos: bolos 10-15ml/kg en 20min.
- Hipertónico:
- Bolos de 3 a 8ml/kg en 15min.
- Albúmina humana:
- Bolos de 0,5 ml/kg en 15 min → CRI 0,1-1 ml/kg/h.
- Salino hipertónico
- Bolos de 3-8 ml/kg en 15 min.
Reevaluar cada 5 minutos aproximadamente los parámetros de perfusión.
| Tabla 9. |
| Cálculo clínico (según turgencia cutánea, pellizco cutáneo persistente, aspecto de las mucosas, tiempo de relleno capilar)
|
| Hematocrito, proteínas totales (PT) y peso. |
| Otros: electrolitos. |
Volumen de administración
Para determinar el volumen adecuado de fluido y la velocidad de administración, se deben hacer las siguientes preguntas:
- ¿El paciente está deshidratado o hipovolémico?
- ¿Cuál es el porcentaje de deshidratación estimado?
- ¿En cuanto tiempo lo debo rehidratar?
- ¿Cuál es la solución ideal para conseguir dicha rehidratación?
- ¿Cuáles son sus necesidades de mantenimiento?
- ¿Hay perdidas continuas de fluido (vómitos, diarreas, poliuria, pérdidas por drenajes, sangrados, etc.)?
Reposición del porcentaje de deshidratación
- Volumen:
Porcentaje de deshidratación. - Velocidad:
Habitualmente se suman las necesidades de rehidratación y mantenimiento. Necesitamos administrar las necesidades de mantenimiento cada 24 horas, las reposiciones de deshidrataciones se suministran añadidas a ese volumen y en función de la gravedad del cuadro clínico: rehidratar en 6 horas, 8 horas, 12 horas, 24 horas. - Fluidos:
En la reposición de las pérdidas por deshidratación se deben valorar el origen de dichas pérdidas (p. ej., vómitos y diarreas) en todos los casos debemos considerar siempre el aporte imprescindible de potasio.
Monitorización
Las variables físicas comunes son:
- Peso corporal: el cambio en el peso corporal de un paciente es un método no invasivo para evaluar la ganancia o pérdida de líquidos en el día a día. Se recomienda pesar al paciente aproximadamente a la misma hora y en la misma báscula.
- Mucosas secas: los pacientes deshidratados tienen las mucosas con un aspecto seco y sin brillo.
- TRC: si hay una mala perfusión el tiempo de relleno capilar es mayor a dos segundos.
- Si el paciente estuviese sobre hidratado percibiríamos edemas.
Cálculo de la fluidoterapia
Una planificación de la fluidoterapia debe incluir una valoración de la deshidratación, necesidades diarias según el peso del paciente y estimación de pérdidas. El cálculo completo del volumen total de los fluidos a administrar será la suma total.
A continuación exponemos algunas de las fórmulas:
Fórmula fluidos mantenimiento:
- Animales de tamaño pequeño: 60ml x kg/24 horas
- Animales de tamaño grande: 40ml x kg/24 horas
- Gatos: 40ml/kg/24horas.
- En animales de menos de 5 kg y más de 30 kg es más preciso utilizar fórmulas basadas en la superficie corporal, como por ejemplo:
70 x kg elevado a 0,75= ml/día
Fórmula del % de deshidratación:
-
Pv (kg) x % deshidratación 100 - % deshidratación x peso kg x 1000/h
- % x 10 x kg = volumen total, para calcular velocidad dividir entre horas
Ejemplo: un perro de 10 kg. de peso se nos presenta con una historia desde hace 1,5 días de vómitos y diarreas. Se estima que tiene una deshidratación de un 6%. El animal vomita aproximadamente unos 50 ml 5 o 6 veces al día (250 ml en total aproximadamente). También tiene diarrea líquida 4 veces al día 100 ml cada vez (400 ml en total).
El tratamiento con fluidos incluirá:
- Restablecimiento del estado de hidratación:
6% deshidratación (0,06) x 10 kg x 1000 = 360ml - Necesidades diarias para mantener el estado de hidratación: (mantenimiento en 24h):
60 ml/kg x 10 kg. = 600 ml - Pérdidas estimadas: ( pérdidas sensibles):
250 ml + 400 ml = 650 ml - Total de fluidos a administrar:
360 + 600 + 650 = 1610 ml (este volumen lo dividiremos por las horas que queramos hacer la rehidratación).
1610 ml / 6h = 268 ml/h
Si no disponemos de bombas de infusión y utilizamos un sistema de infusión por gravedad debemos saber que 1minuto = 20gotas
De esta forma mantendremos al paciente hidratado en función de sus pérdidas continuas durante la hospitalización. Para ello es importante la reevaluación continua de la fluidoterapia, mediante una buena estimación / medición de las pérdidas, exámenes físicos seriados y evaluación del peso y el valor de hematocrito/proteínas totales.
Suplementación De Fluidos
En ocasiones la fluidoterpia, como se ha descrito antes, debe estar suplementada hasta encontrar la solución ideal según necesidades del paciente. Algunos de los productos más utilizados en la clínica diaria son:
- KCl (Cloruro potásico): las causas comunes de la hipopotasemia incluyen la pérdida de fluido gastrointestinal, la diuresis y la anorexia. No hay que sobrepasar la dosis de 0,5 mEq/h. Se podría administrar una infusión continua de KCl entre 0,05 – 0,5 mEq/kg/h.
- Fosfato potásico: en pacientes con cetoacidosis diabética se puede administrar fosfato potásico como fuente conjunta de fósforo y potasio.
- Dextrosa: se utilizarán para suplementar fluidos de aquellos pacientes que tengan un déficit de glucosa en sangre (hipoglucemia).
Sistemas y vías de administración
Sistemas y equipos para administración de fluidos:
Los catéteres intravenosos son los dispositivos más útiles para la administración de fluidos en terapias prolongadas.
El mantenimiento adecuado del catéter permite que la vía sea permeable durante varios días sin necesitar cambiarlo. Su colocación debe ser aséptica y cuidadosa, debe fijarse adecuadamente y cubrirse con un vendaje protector. También deben llevarse a cabo lavados periódicos con suero salino fisiológico.
Bajo ningún concepto se debe reutilizar un catéter.
En el mercado existen diferentes tipos de catéteres
- Catéteres IV: hay diferentes tamaños según el tipo de paciente (Figura 4). Es importante colocar el de mayor tamaño posible, especialmente en situaciones de urgencia en las que puede ser necesario administrar grandes volúmenes de fluido en poco tiempo.
- Catéteres centrales: Para colocar una vía central se utilizan catéteres especiales, cuyo extremo se encuentra en la vena cava craneal o caudal, en función de si la colocación es a través de la vena yugular o safena lateral.
Los catéteres centrales permiten obtener muestras de sangre y administrar diferentes tipos de fluidos o medicaciones que son incompatibles entre sí, siendo muy útiles en pacientes que van a estar hospitalizados durante períodos prolongados.
La colocación de estos catéteres debe ser estrictamente aséptica y mediante la técnica de Seldinger.
Existen los siguientes tipos: - Catéteres intraóseos (Figura 6)

Las bombas de infusión (Figura 7) y perfusor (Figura 8), hacen más sencillo el control de fluidos que administramos al paciente, a la vez que nos advierten de posibles obstrucciones del catéter,etc.
Los reguladores de flujo (Figura 9) nos permite ajustar la fluidoterapia, pero no son equipos que nos puedan avisar de posibles obstrucciones o fin de fluidos.

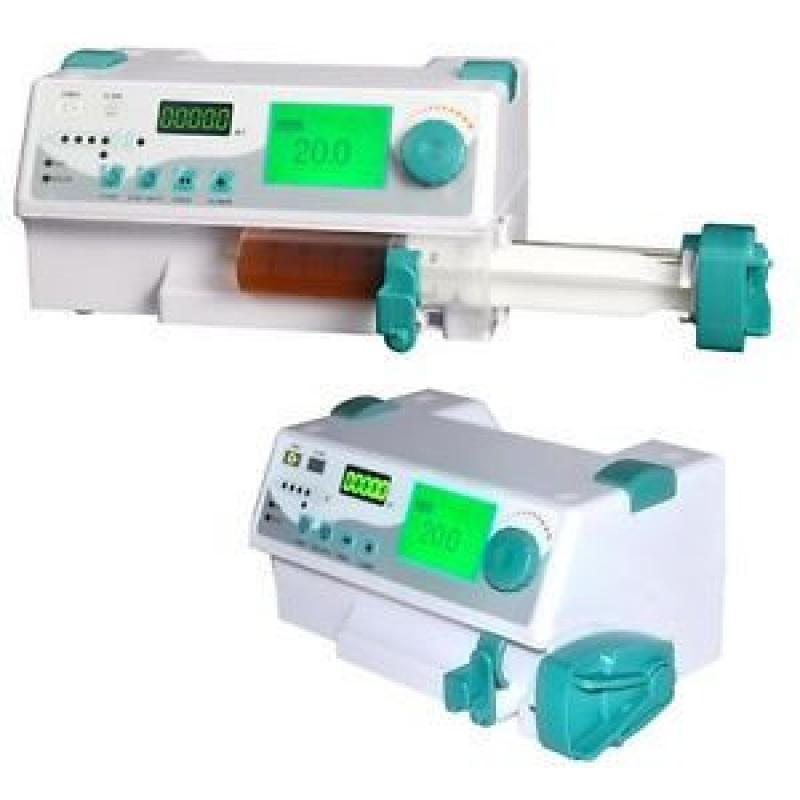
La vía intravenosa (IV) consiste en administrar los fluidos directamente en el interior de los vasos sanguíneos y requiere cierto material: catéteres, bombas y sistemas de infusión, etc. Es una ruta rápida y efectiva, y es la más indicada en animales con deshidratación o hipovolemia graves, al igual que en la corrección de desequilibrios electrolíticos.
En perros y gatos las venas periféricas que se utilizan con mayor frecuencia son la cefálica, la safena y la femoral.
La vía intravenosa permite la administración de grandes volúmenes de fluido y administrar fluidos hipotónicos e hipertónicos, algo que la vía subcutánea no permite.
La vía intraósea (IO), consiste como su propio nombre indica, en administrar fluidos directamente en médula ósea. Se utiliza principalmente en animales exóticos a los que no se les puede colocar un catéter IV. Hay catéteres intraóseos disponibles comercialmente. También se pueden utilizar agujas espinales o agujas de inyección para cateterizar IO.
La vía subcutánea (SC) se podría utilizar para poner fluidos, pero hay que tener en cuenta varias cosas. Los fluidos tardan en absorberse se empleará cuando el propietario no quiera dejar a su mascota hospitalizada o nos es imposible cateterizar al paciente hospitalizado. Cuando se utiliza esta vía es recomendable pinchar en varios sitios y un volumen máximo de 10 ml/kg PV en cada punto de inyección. Solo soluciones isotónicas, sin glucosa.
Conclusión
La administración de los diferentes tipos y volúmenes apropiados de fluidos parenterales es de suma importancia cuando se trata a pacientes enfermos y debilitados, especialmente en aquellos que luchan contra enfermedades críticas.
La selección de fluidos y los cálculos precisos deben realizarse de manera lógica para maximizar los resultados positivos.
El conocimiento de los tipos de fluidos, así como la compleja relación de los compartimentos de líquidos del cuerpo, ayuda a desarrollar planes de terapia de fluidos adaptados a los pacientes.
Bibliografía
- Kohn C, DiBartola S. Composition and distribution of body fluids in dogs and cats. In: DiBartola S, editor. Fluid therapy in small animal practice. 2nd edition. Philadelphia: WB Saunders; 2000. p. 6.
- Wellman ML, DiBartola S, Kohn CW. Applied physiology of body fluids in dogs and cats. In: DiBartola S, editor. Fluid therapy in small animal practice. 3rd edition. Philadelphia: WB Saunders; 2012. p. 12
- Chappell D, Jacob M. Role of the glycocalyx in fluid management: small thingsmatter. Best Pract Res Clin Anaesthesiol 2014;
- Aukland K, Reed RK. Interstitial-lymphatic mechanisms in the control of extracelular fluid volume. Physiol Rev 1993;73:1
- Guyton AC, Granger HJ, Taylor AE. Interstitial fluid pressure. Physiol Rev 1997;
- Alcaraz R,M.,(2015),natural, Bebidas hipotónicas, isotónicas e hipertónicas. Recuperado ndnatural.net
- Merino de la Hoz, F.(s.f). Temas 1,2,3.Sueroterapia Intravenosa, Enfermería Clínica I (PDF), Recuperado de unican.es
 by Multimédica
by Multimédica