Pénfigo foliáceo canino; La historia de una costra
Resumen breve
Las costras son una de las lesiones clásicas en dermatología y un motivo de consulta frecuente. La piel tiene una capacidad limitada de reacción frente a los factores endógenos y exógenos que afectan a su integridad, por eso una misma presentación clínica puede estar asociada a patologías muy diversas y para llegar al diagnóstico de la enfermedad primaria debemos poner en práctica el conocido como método orientado al problema o método POA. Es un sistema de trabajo ordenado, donde…Índice de contenidos
Pénfigo foliáceo canino; La historia de una costra
Las costras son una de las lesiones clásicas en dermatología y un motivo de consulta frecuente. La piel tiene una capacidad limitada de reacción frente a los factores endógenos y exógenos que afectan a su integridad, por eso una misma presentación clínica puede estar asociada a patologías muy diversas y para llegar al diagnóstico de la enfermedad primaria debemos poner en práctica el conocido como método orientado al problema o método POA. Es un sistema de trabajo ordenado, donde nuestro objetivo será identificar el motivo de consulta principal, para establecer un listado de diagnósticos diferenciales y realizar las técnicas de diagnóstico indicadas, para descartar las diferentes opciones y llegar al diagnóstico definitivo.
El pénfigo foliáceo es la enfermedad cutánea autoinmune más común en perros y gatos y la variante que vemos con más frecuencia dentro del complejo pénfigo en pequeños animales. Este grupo de enfermedades se caracteriza por la presencia de autoanticuerpos que atacan a diferentes proteínas de los desmosomas que unen a los queratinocitos, dando lugar a la separación celular (acantólisis) y a la formación de pústulas o vesículas que son muy lábiles. Al romperse se desarrollan lesiones erosivas con costras y escamas que pueden afectar a la piel y a las membranas mucosas según el tipo de pénfigo.
El caso que presentamos a continuación acudió a consulta por un cuadro generalizado de lesiones costrosas en prácticamente toda la superficie corporal, que debemos incluir en el abordaje diagnóstico de una dermatitis pústulo-costrosa. La presencia de lesiones en las almohadillas plantares y en la cara interna de los pabellones auriculares, puede acotar nuestra lista de diferenciales, pero es importante llegar al diagnóstico definitivo, ya que el tratamiento de un pénfigo foliáceo se basa en el uso de fármacos inmunomoduladores que pueden tener múltiples efectos adversos. Además, en la mayoría de estos pacientes es necesario un tratamiento de por vida, buscando la dosis mínima necesaria tolerada por el animal y que evita un nuevo brote de la enfermedad.
Datos del paciente e historia clínica
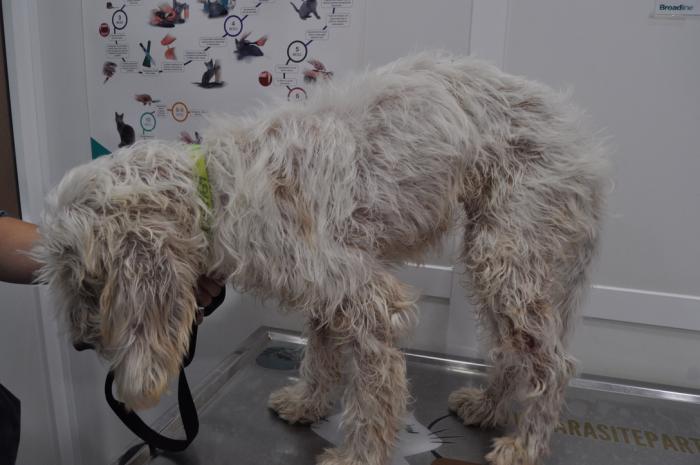
Se presentó a consulta una hembra entera, mestizo de Sabueso (Figura1), de 2 años de edad, que vivía en una casa con jardín sin otros animales. La tutora la había adoptado dos meses antes, porque un cazador la iba a eutanasiar, por un problema dermatológico de más de 6 meses de evolución.
El motivo de consulta era la presencia de prurito y múltiples lesiones costrosas que no respondían al tratamiento. Según la tutora, el cuadro había empeorado tras tener el celo un mes y medio antes. En el momento de la consulta la perra estaba tomando amoxicilina-ácido clavulánico 500/125 mg cada 12h vía oral desde hacía 3 semanas y le limpiaban ambos conductos auditivos con una loción auricular (Epiotic®) cada 72 h.
Exploración general y dermatológica
Exploración física general
La paciente estaba apática, con una condición corporal de 2/5 (según la tutora había perdido peso), la Tª era 39.2ºC y tenía una linfoadenopatía generalizada.
Exploración dermatológica
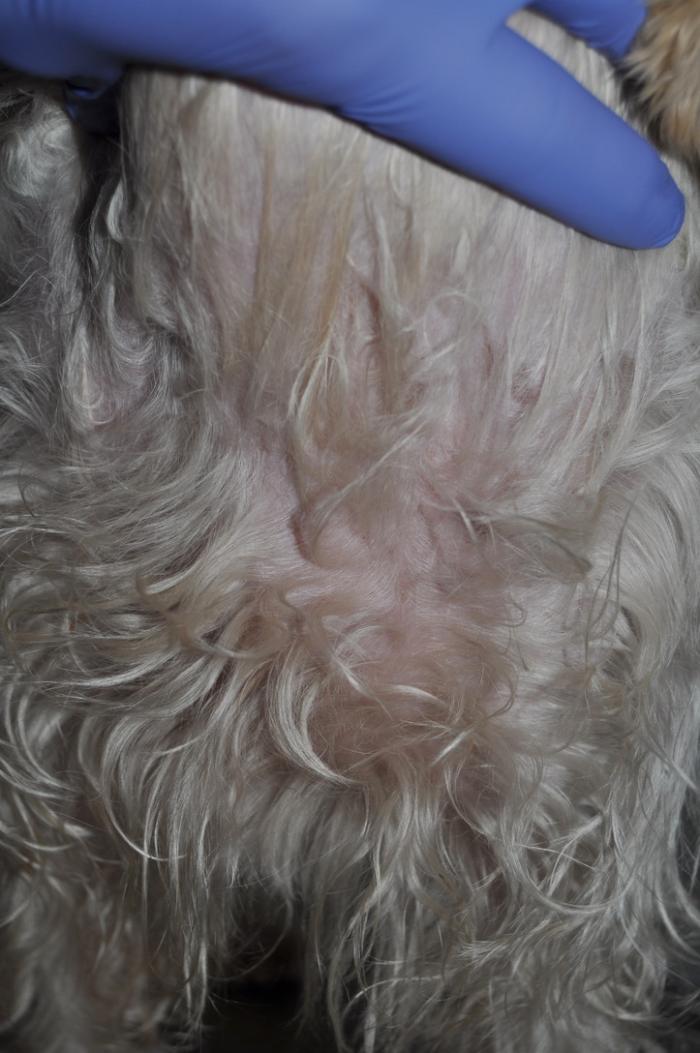
Se observaban numerosas lesiones pústulo-costrosas con eritema en el tronco, el abdomen, las inglés y a nivel facial (Figura2-4).
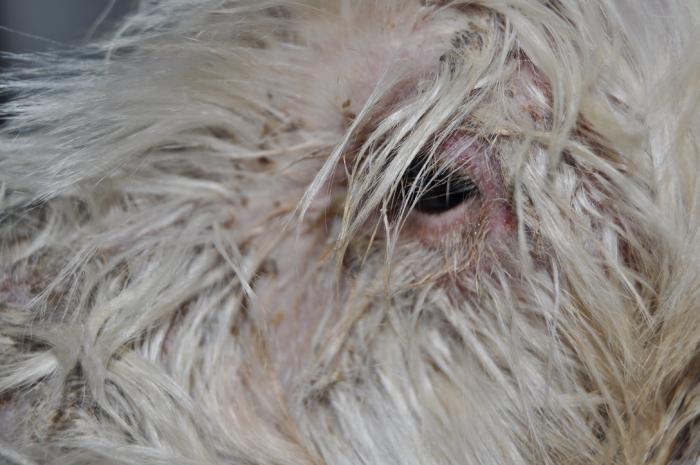
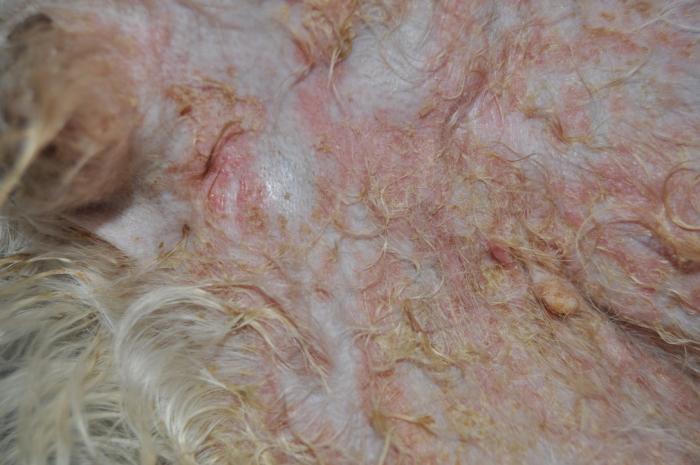
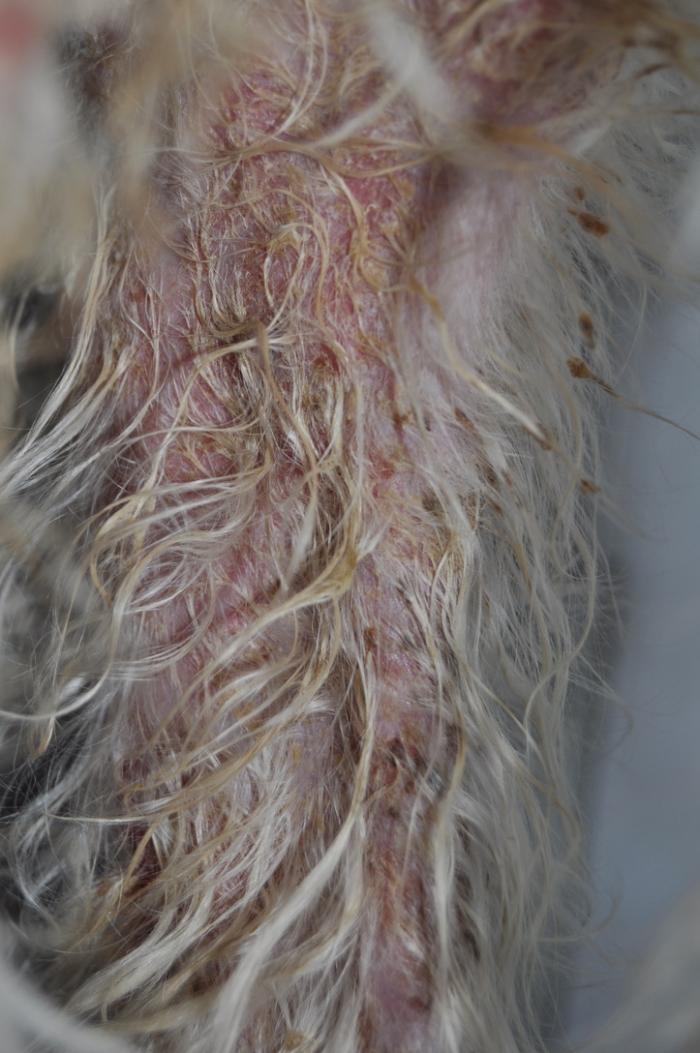
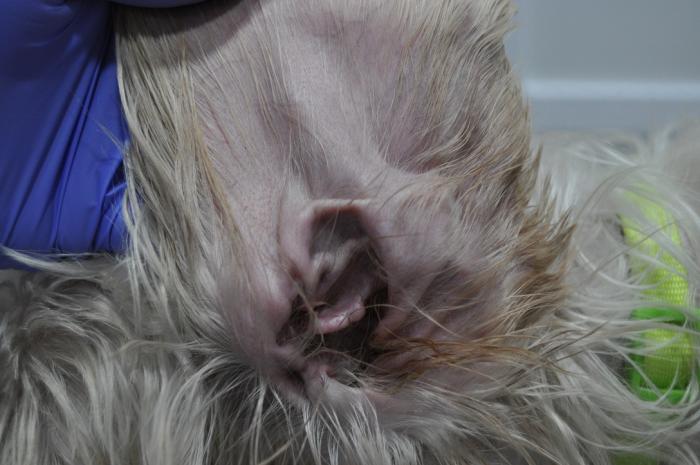
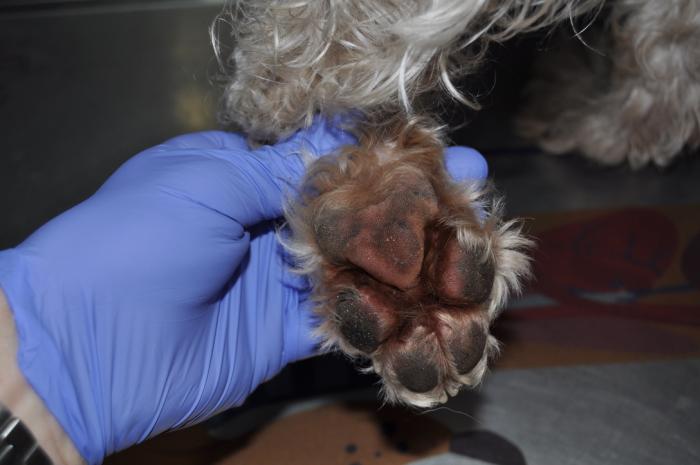
Además, había hiperqueratosis, úlceras y costras en las almohadillas plantares de las 4 extremidades (Figura5) y tenía inflamación eritematosa y exudativa en la cara interna de ambos pabellones auriculares (Figura 6A-B) y en la entrada de los conductos auditivos.
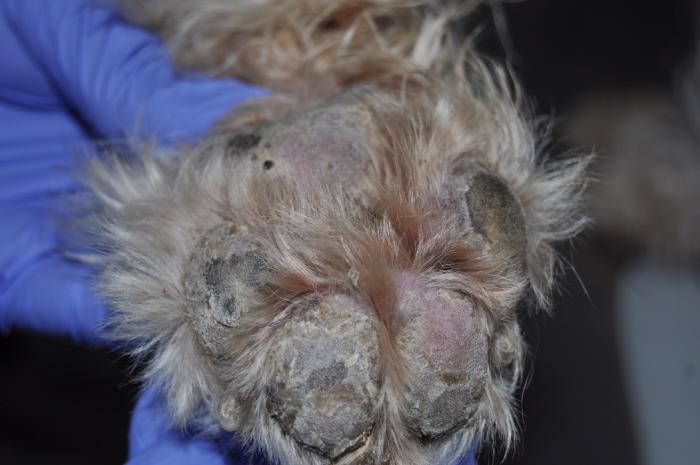
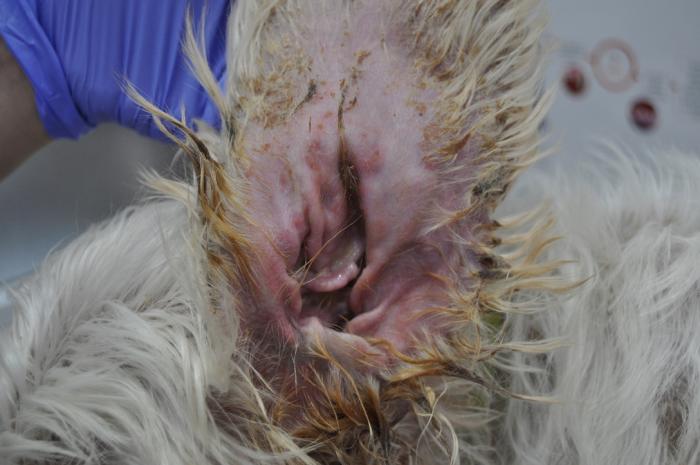
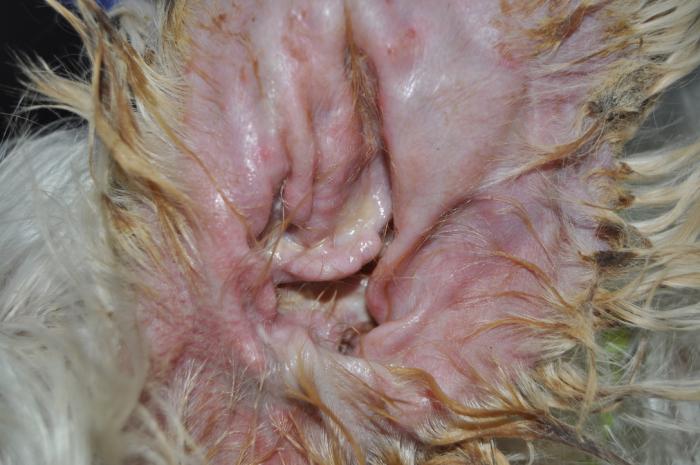
En la exploración otoscópica las membranas timpánicas estaban íntegras. La tutora realizó una valoración del prurito en 7/10 según la escala PVAS.
Definimos el patrón clínico de nuestra paciente como una dermatitis pústulo-costrosa generalizada con hiperqueratosis en las almohadillas plantares y otitis externa purulenta bilateral.
Diagnóstico diferencial
- Pénfigo foliáceo.
- Reacción a fármacos.
- Leishmaniosis; presentación pustular.
- Linfoma epiteliotropo.
- Menos probables serían las causas habituales de una foliculitis (dermatofitosis, foliculitis bacteriana y sarna demodécica) asociadas a otras causas que justificasen las lesiones plantares y la otitis externa.
Técnicas complementarias
Cepillado del pelo; no se encontraron heces de pulga ni parásitos externos.
Examen con lámpara de Wood; negativo.
Raspados cutáneos; negativos.
Analítica con hematología y bioquímica; leve leucocitosis con desviación a la izquierda, proteínas totales altas con Beta-2-globulinas elevadas y fosfatasa alcalina en 140 (13-105).
Serología Leishmania; negativa: 0.14 (0 - 0.9).
Citología (levantando una costra); inflamación neutrofílica y células epiteliales acantolíticas. Alguna forma compatible con Malassezia spp.
Citología auricular; presencia de neutrófilos y bacterias cocoides intra y extracelulares.
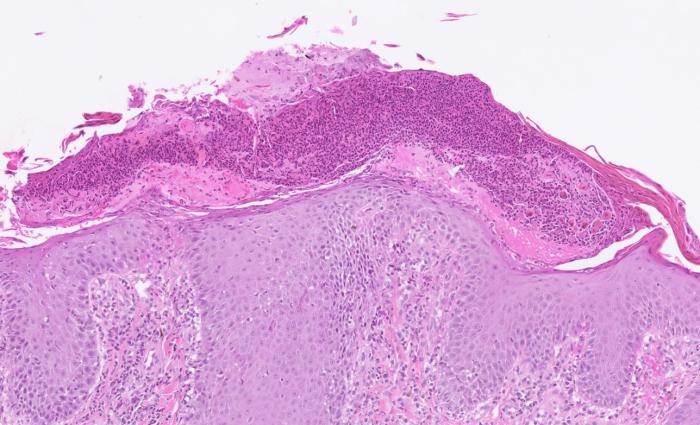
Biopsia con punch 8mm (3x); cuadro inflamatorio mixto con neutrófilos y eosinófilos, con formación de pústulas epidérmicas y foliculares, costrasgranulocíticas con queratinocitos acantolíticos(Figura 7).
El cuadro clínico descrito y los hallazgos histológicos eran compatibles con un diagnóstico de pénfigo foliáceo con otitis externa bacteriana secundaria.
Tratamiento y evolución
Iniciamos tratamiento con:
- Prednisona vía oral 2,5 mg/kg cada 24 h.
- Baños con Malaseb® 2 veces por semana.
- Limpiezas auriculares con Epiotic® 3 veces por semana.
A las 3 semanas de iniciado el tratamiento había una clara mejoría, los conductos auditivos estaban limpios y sin erosiones, las pústulas y costras habían desaparecido y las almohadillas tenían un aspecto normal (Figura 8-10). Además, la paciente no tenía prurito, estaba más animada y había subido de peso. La tutora comentó que tenía poliuria/polidipsia y a veces se orinaba en casa.
En la citología con cinta de Scocht de la superficie cutánea no había levaduras y en la citología del conducto auditivo no tenía células inflamatorias ni bacterias. Se recomendó mantener el tratamiento tópico con el limpiador auricular y los baños de forma semanal y se empezó a reducir progresivamente la prednisona oral, un 25 % aproximadamente cada 2 semanas. Cuando la paciente estaba con una dosis de 1mg/kg/24, se produjo una recidiva de las lesiones cutáneas, con nuevas pústulas y costras sobre todo en zona pectoral y axilar. Se comentó con la tutora, que para controlar nuevamente la enfermedad, deberíamos subir temporalmente la dosis de prednisona, pero que luego tendríamos que asociar un segundo inmunomodulador que nos permitiese reducir y mantener la dosis mínima necesaria de glucocorticoides.
Se volvió a subir la prednisona a 2 mg/kg cada 24 h y se añadió ciclosporina oral 5 mg/kg cada 24 h. A las dos semanas la paciente volvió a estar en una nueva remisión completa, sin lesiones ni prurito, por lo que se fueron reduciendo poco a poco las dosis de ambos fármacos cada 2 semanas hasta lograr un mantenimiento con prednisona 1 mg/kg 2 veces por semana y ciclosporina 5 mg/kg 3 veces por semana. Se recomendó mantener una pauta de higiene frecuente para evitar los sobrecrecimientos/infecciones y realizar un control analítico aproximadamente cada 3 meses.
Discusión
El pénfigo foliáceo (PF) es una enfermedad poco común, aunque es la dermatopatía autoinmune más frecuente en pequeños animales. La patogenia no está del todo clara, pero parece que hay autoanticuerpos que atacan a proteínas de los desmosomas encargadas de la unión entre los queratinocitos. Las proteínas “diana” en este ataque pueden variar entre especies, así, mientras que el PF humano se caracteriza por autoanticuerpos (IgG, IgM e IgE) contra la desmogleína 1 (DSG-1) que es el antígeno principal, y algunas proteínas menores (incluyendo desmocolina-1:DSC-1), en el PF canino los autoanticuerpos (hasta ahora IgG) se dirigen contra DSC-1 (antígeno principal) y DSG-1 (antígeno menor con menos del 10 % de frecuencia). Como consecuencia se produce la acantolisis subcorneal; separación de los queratinocitos, dando lugar a la formación de pústulas con numerosos neutrófilos y células acantolíticas, que como en nuestro caso podemos ver en la citología de las lesiones.
El PF puede afectar de forma espontánea a cualquier raza; nuestra paciente era una perra mestiza de Sabueso, pero parece que la enfermedad tiene cierta predisposición racial, especialmente en Akita Inu y Chow Chow. En otras como Labrador Retriever, Pastor alemán, Cocker Spaniel y Bulldog inglés parece que la incidencia es también más elevada.
La localización de las lesiones puede ser variable (Tabla 1), pero en la mayoría veremos inicialmente lesiones en la cara, plano nasal y orejas. A veces mantienen esta presentación localizada, aunque en algunos tienden a generalizarse y a extenderse a otras regiones. En otros casos, se observa una forma generalizada prácticamente desde el inicio. Esta era la situación de nuestra paciente, que además presentaba lesiones muy características en las almohadillas plantares.
Tabla 1. Áreas afectadas y frecuencia en perros y gatos con PF.
| Localización | Perro % | Gato % |
|---|---|---|
| Facial | 82.5 | 90 |
| Pabellones | 85 | 92 |
| Tronco dorsal | 90 | 41 |
| Tronco ventral | 60 | 35 |
| Pezones (alrededor) | 27 | |
| Pliegue ungueal | 47 | |
| Piel interdigital | 55 | 33 |
| Almohadillas plantares | 27.5 | 37 |
La pústula es la lesión primaria en el PF, pero son superficiales y muy lábiles, por lo que se rompen con facilidad y dan lugar a la formación de múltiples lesiones erosivas y costras. De hecho, la presentación clínica más habitual en un paciente con pénfigo son las costras amarillentas, adherentes y de cierto grosor, por la formación de nuevas capas en los sucesivos ciclos de la enfermedad. Si tenemos la oportunidad de encontrar pústulas íntegras, estas son de tamaño variable, algunas son coalescentes y abarcan varios folículos pilosos. Las úlceras no son una lesión habitual debido a que el PF es una enfermedad de las capas más superficiales de la piel.
El prurito es variable, pudiendo ser intenso en algunos pacientes. Muchos de ellos tienen además signos sistémicos como fiebre, apatía, anorexia, pérdida de peso o dolor/cojera, especialmente si las almohadillas plantares está afectadas.
El diagnóstico de un PF debe basarse en una historia y una presentación clínica compatibles, junto con los hallazgos citológicos e histopatológicos de las lesiones y la exclusión otros diagnósticos diferenciales. Es importante tener en cuenta que la acantólisis no se produce exclusivamente por la autoinmunidad y que debemos descartar especialmente, algunas infecciones bacterianas y fúngicas que pueden mimetizar un caso de PF. En este caso se observaron numerosos neutrófilos no degenerados asociados a células acantolíticas, mientras que en la biopsia se demostró la presencia de pústulas subcorneales amplias, con acantólisis variable. Para incrementar el valor diagnóstico de la biopsia es importante la selección de lesiones adecuadas (pústulas intactas, collaretes, costras), tomar varias muestras y preferiblemente con un punch de 6-8mm, evitando romper las pústulas o perder las costras durante la toma de muestras.
En cuanto al tratamiento, como en todas las enfermedades autoinmunes, se divide una primera fase de inducción en la que empleamos dosis más elevadas de inmunosupresores y una segunda fase de mantenimiento, en la que buscamos la dosis mínima que mantiene al paciente en remisión. En este caso se empezó con una monoterapia con glucocorticoides (GC) que es el abordaje inicial más utilizado, pero en muchos de estos pacientes al intentar reducir la dosis, se produce una recaída, por lo que se debe introducir un segundo fármaco inmunomodulador. Nuestra paciente recibió un tratamiento combinado de prednisona y ciclosporina, que nos permitió un buen control de la enfermedad, reduciendo al máximo las dosis de esteroides y de sus efectos adversos. Como segundo fármaco para combinar tenemos otras opciones como la azatioprina (en perros) o el clorambucilo (sobre todo en gatos), el micofenolato mofetil o la leflunomida. También está descrita la combinación de tetraciclinas y nicotinamida, pero en 2026 no parece una opción aconsejable en vista del grave problema de resistencias microbianas que afecta a muchos de nuestros pacientes. Actualmente, con los nuevos inhibidores de la Janus quinasa para el tratamiento del prurito canino, se abren nuevas posibilidades tanto en monoterapia como en tratamiento combinado, para el manejo del PF y otras dermatosis autoinmunes.
Otras medidas aconsejables son el manejo de las infecciones oportunistas (sobre todo vía tópica), evitar/reducir la exposición solar (ya que es uno de los factores que se asocia con un empeoramiento en los casos de PF) y realizar controles analíticos periódicos para detectar posibles efectos adversos que nos obliguen a modificar nuestro régimen terapéutico.
El pronóstico del PF es reservado, con casos de remisión completa y que se mantienen con dosis muy bajas de fármacos, a otros con respuesta nula o pobre tras emplear dosis demasiado elevadas que producen efectos indeseables. La respuesta inicial favorable al tratamiento es un factor pronóstico positivo. La mayoría de estos pacientes requiere de un manejo crónico durante toda la vida.
Bibliografía
- Gross T. L., Ihrke P.J., Walder E.J., Affolter V.K.:Skin Diseases of the Dog and Cat, Clinical and Histopathologic Diagnosis 2nd Ed., Oxford: Blackwell Publishing Co, 2006; 13:19.
- Olivry T, Linder KE. Dermatoses affecting desmosomes in animals: amechanistic review of acantholytic blistering skin diseases. Vet Dermatol 2009;20:313-26.
- Olivry T, Murphy KM, Bizikova P. Immunosuppression of canine pemphigus foliaceous with traditional vs. pulse oral glucocorticoid protocols: preliminary comparisons of treatment outcome. Vet Derm 2008;19 (supplement 1): 51
- Miller WH, Griffin C E, Campbell KL. Dermatosis autoinmunes einmunomediadas. En: Muller and Kirk’s: Dermatología en pequeños animales. 7ª ed. Inter-Médica, Buenos Aires 2014; 478-552.
- Carrasco I., Martinez M., Albinyana G. Beneficial effect of oclacitinib in a case of feline. Veterinary Dermatology. 2021;32(3):299–301.
- Da Silva MMC, Bernardini M, Lopes NL. Use of oclacitinib in the treatment of pemphigus foliaceous in a dog: case report. Braz J Vet Med. 2025 Mar 20;47:e009024.
 by Multimédica
by Multimédica