Electrolitos: conceptos básicos y alteraciones más frecuentes
Resumen breve
Los electrolitos forman parte de analíticas rutinarias de laboratorio y su interpretación permiten tanto el diagnóstico como la monitorización de múltiples enfermedades. Los principales iones son el Sodio, Potasio, Cloro, Calcio y Magnesio.Índice de contenidos
Introducción
Los electrolitos forman parte de analíticas rutinarias de laboratorio y su interpretación permiten tanto el diagnóstico como la monitorización de múltiples enfermedades. Los principales iones que encontramos en el organismo son el Sodio (Na), Potasio (K), Cloro (Cl), Calcio (Ca) y Magnesio (Mg). Para comprender los procesos patológicos que alteran sus concentraciones en nuestro paciente es necesario conocer cómo se distribuyen de manera fisiológica y de esta forma podremos enmarcar los resultados de laboratorio en el contexto de la enfermedad.
Conceptos básicos
La concentración de electrolitos que se mide en el laboratorio corresponde a la concentración plasmática o sérica. Sin embargo, este resultado no refleja la cantidad real en el organismo, ya que está influenciado por el intercambio entre el fluido extracelular (FEC) y el fluido intracelular (FIC), así como por los procesos de excreción, ingesta y movimientos del agua. Además, este intercambio de iones entre las células y el plasma puede ocurrir in vitro, lo que resalta la importancia de una adecuada toma de muestra y procesamiento (Figura 1).
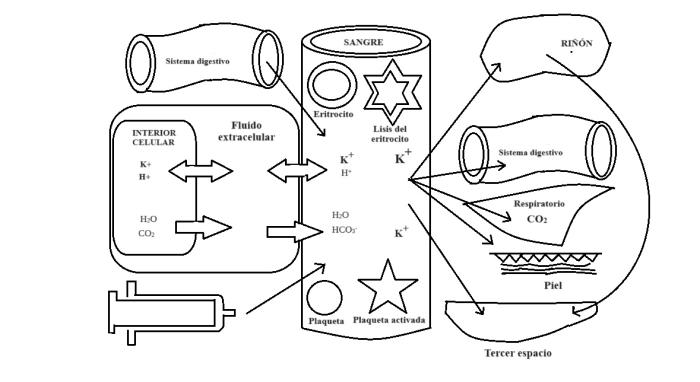
Figura 1. Conceptos básicos de los movimientos de entrada y salida de electrolitos y H2O del plasma. Modificado de Stockham.
La concentración plasmática de iones puede variar por uno o varios de los siguientes procesos:
- Aumento o descenso de la entrada de ellos al organismo.
- Intercambios con el fluido intracelular.
- Aumento de la retención renal.
- Incremento de la pérdida vía renal, gastrointestinal, cutánea o respiratoria.
Es importante destacar que el equilibrio ácido-base y la concentración de iones están estrechamente relacionados. Las alteraciones en la concentración de iones afectarán directamente al equilibrio ácido-base y viceversa. Por esta razón, resulta difícil separar ambos conceptos en el contexto de la enfermedad, y siempre se debe considerar su interpretación en conjunto.
Sodio (Na+)
Fisiología del sodio
La mayor parte del sodio se encuentra en el líquido extracelular, siendo el principal ión responsable de la osmolaridad plasmática. Esto permite que el plasma circule por los vasos sanguíneos sin extravasar hacia las cavidades corporales desempeñando un papel crucial en la regulación de la pérdida o retención de agua en el organismo.
Este equilibrio orgánico es gestionado a través de dos mecanismos que también afectan al resto de iones:
- Regulación de la osmolaridad plasmática, que implica el movimiento de agua.
- Regulación del volumen sanguíneo, que implica el movimiento de agua y sodio.
Regulación de la osmolaridad plasmática
La osmolaridad plasmática es un reflejo del número de partículas de soluto osmóticamente activas, medidas en mosmol/kg. Esta incluye al sodio, cloro, glucosa y urea. La conservación de la osmolaridad plasmática depende principalmente de la concentración de sodio y cloro circulante, ya que se encuentran en mayor número. A su vez, las variaciones en el volumen de agua orgánica generan alteraciones directas en la concentración de sodio y, por ende, en la osmolaridad plasmática. A mayor volumen de agua, menor concentración de sodio, y viceversa.
El organismo regula este proceso principalmente mediante dos mecanismos:
- El estímulo de la sed (ingesta de agua).
- la hormona antidiurética (ADH) (retención de agua en túbulos renales).
Cuando se produce un aumento de la osmolaridad, los osmorreceptores hipotalámicos activan ambos mecanismos con el objetivo de aumentar el volumen plasmático. Es importante destacar que ambos procesos apenas aumentan la concentración del sodio plasmático. Por el contrario, la hipoosmolaridad provoca el efecto contrario, favoreciendo la eliminación renal de agua.
Regulación del volumen sanguíneo
El riñón regula el equilibrio de sodio y agua mediante la pérdida, a través de la filtración glomerular, y la retención, a través de la reabsorción tubular.
Cuando las células yuxtaglomerulares del riñón detectan una menor perfusión sanguínea, se libera renina promoviendo la formación de angiotensina II y aldosterona. La angiotensina estimulará la reabsorción de sodio, cloro y agua en el túbulo renal y aumentará la presión sanguínea, mientras, la aldosterona lo hará mediante los canales de sodio. Esto es conocido como el sistema renina-angiotensina-aldosterona.
Cuanto mayor es la tasa de filtración glomerular, mayor eliminación de agua y sodio. Cuando la presión sanguínea disminuye considerablemente, los barorreceptores del seno carotídeo detectan este cambio y desencadenan la liberación de ADH, lo que resulta en la retención de agua. Por el contrario, el péptido natriurético natural se liberará ante las situaciones de hipervolemia, aumentando la filtración glomerular, disminuyendo la producción de aldosterona y excretando sodio.
Hipernatremia
La hipernatremia se define como el aumento del sodio por encima del intervalo de referencia, pudiendo ocurrir por dos mecanismos: pérdida de agua e incremento total de la concentración de sodio.
El aumento del sodio extracelular eleva la osmolaridad plasmática, generando un gradiente osmótico que favorece la salida de agua de las células. Esta deshidratación celular es lo que da lugar a los signos clínicos asociados a la hipernatremia, que incluyen letargia, debilidad, ataxia, rigidez muscular, espasmos, convulsiones y coma.
Hipernatremia por pérdida de agua
La deshidratación causa hipernatremia debido a la hemoconcentración siendo el mecanismo fisiopatológico dependiente de la causa subyacente. De manera general, puede dividirse en tres procesos: la pérdida de fluidos hipotónicos, el déficit de la ingesta de líquidos o el incremento de la pérdida de agua.
1. Hipernatremia por pérdida de fluidos hipotónicos
Se trata de la causa más común de hipernatremia, produciéndose cuando las pérdidas de agua superan a las de sodio. Pueden aparecer en casos de vómitos y diarrea, lo que resulta en un aumento del sodio plasmático debido a la hemoconcentración. A nivel renal, esta pérdida de fluidos hipotónicos puede ser provocada por la inhibición de la reabsorción de agua debido al uso de ciertos diuréticos.
2. Déficit en la ingesta de líquidos
- Privación de agua: ya sea por enfermedad, o por restricción al acceso.
- Adipsia primaria: causado por un defecto en el mecanismo de la sed y los osmorreceptores del hipotálamo. Como consecuencia la ADH no es secretada y los incrementos en la osmolaridad plasmáticas no son corregidos.
3. Incremento en la pérdida
- Diabetes insípida central: esta enfermedad poco común se debe a la ausencia parcial o total de la capacidad para producir ADH en respuesta a aumentos en la osmolaridad plasmática. Puede ser congénita o adquirida, y los individuos afectados son incapaces de concentrar la orina, lo que resulta en la producción de grandes cantidades de orina hipostenúrica (<1.005). A diferencia de la adipsia primaria, se observa polidipsia, que tiene como objetivo mantener el equilibrio hídrico adecuado.
- Diabetes insípida nefrogénica: en este proceso, aunque existe una adecuada secreción de ADH, el riñón no responde a ella ante un aumento de la osmolaridad plasmática. Este fenómeno se observa con frecuencia en enfermedades sistémicas como el hiperadrenocorticismo, la sepsis, la enfermedad hepática o la enfermedad de Addison, entre otras.
- Agentes osmóticos: estos pueden actuar a nivel renal, como la glucosa o el manitol; o a nivel digestivo, ante ciertas diarreas, enemas de fosfato o ciertos tóxicos. Estos compuestos crean un gradiente osmótico que provoca la salida de agua de las células, lo que resulta en hipernatremia. Aunque también puede haber una ligera pérdida de sodio, el gradiente creado favorece la salida del agua. El acceso libre al agua puede prevenir la hipernatremia.
- Otros procesos: estos incluyen situaciones en las cuales el agua se pierde o se evapora a través de otros órganos, como la piel (en quemaduras extensas) o el sistema respiratorio (en golpes de calor).
Hipernatremia por ganancia excesiva de sodio
1. Ingesta de sodio: no es frecuente, pero puede darse ante la ingestión de sal o la ingesta de agua salada. Cuando se produce un aumento del sodio total se liberará ADH, llevando al organismo a una situación de hipervolemia.
2. Aumento de la retención renal (hiperaldosteronismo): no suele encontrarse un aumento del sodio; sin embargo, en raras ocasiones podemos encontrarlo ligeramente elevado. La retención de agua que se produce en la enfermedad favorecerá que las concentraciones de sodio no se eleven demasiado.
Artefactual
Puede producirse hipernatremia (pseudohipernatremia) si se pierde agua del tubo de muestra de sangre.
Hiponatremia
La hiponatremia, definida como la disminución del sodio por debajo de los valores de referencia, puede ocurrir debido a dos mecanismos: retención excesiva de agua (que diluye el sodio plasmático), o pérdida de sodio total del organismo.
La gravedad de la hiponatremia depende de la velocidad con la que se desarrolla y de la capacidad de los mecanismos orgánicos para evitar su generación. Por lo general, los síntomas clínicos no se manifiestan hasta que el sodio alcanza valores de 125 mmol/l, y son el resultado de la entrada de agua al interior de las células y la formación de edemas. Los signos clínicos asociados pueden incluir ataxia, depresión, letargia, dolor de cabeza, convulsiones, entre otros.
Hiponatremia por exceso de agua
Los desórdenes por exceso de agua son causados por una sobrecarga del volumen plasmático debido a una respuesta indebida que conlleva a la ingesta o retención de agua. Estos desórdenes llevan a una hiponatremia por dilución.
- Hiponatremia por fallo cardiaco congestivo: la insuficiencia cardiaca congestiva (ICC) se asocia a una disminución del gasto cardiaco y, por lo tanto, a una disminución del volumen cardiaco efectivo que da lugar a una estimulación no osmótica de la ADH. Además, el flujo tubular a través de los segmentos diluyentes de la nefrona es insuficiente, lo que dificulta la excreción de agua. La hiponatremia también se ha asociado a un mal pronóstico en perros con ICC. Los diuréticos pueden causar hiponatremia incluso en sujetos sanos, pero a menudo se utilizan en el tratamiento de la ICC y pueden precipitar una mayor hiponatremia en estos pacientes.
- Síndrome nefrótico: la enfermedad renal deteriora la capacidad del riñón para reducir al máximo la osmolalidad de la orina después de la ingesta de agua; por consiguiente, al retener el agua, puede dar lugar a hiponatremia por dilución. Cuando la TFG cae, se produce una disminución en la excreción de agua libre, secundaria a la disminución del aporte de líquido al riñón. Por este motivo, la hiponatremia suele observarse únicamente en casos graves o avanzados de enfermedad renal. Dado que la insuficiencia renal también puede causar hiperpotasemia, los animales con lesión renal aguda pueden presentar valores electrolíticos que imitan el hipoadrenocorticismo, como se comentará más adelante.
Hiponatremia por pérdida de sodio
En la mayoría de las siguientes enfermedades, las pérdidas de sodio no provocarán una disminución exagerada de la concentración total de sodio. Sin embargo, la activación de los mecanismos de la sed puede favorecer la aparición de hiponatremia.
- Artefactuales: hiperproteinemia o lipemia. Ante muestras muy lipémicas, o aumentos marcados de globulinas (normalmente como consecuencia de neoplasias de células plasmáticas o estimulación antigénica intensa) puede producirse pseudohiponatremia debido a un desplazamiento del volumen plasmático.
- Pérdidas gastrointestinales: en estos procesos, tanto la hipernatremia como la hiponatremia es posible, como se comentó anteriormente. Estos fluidos (p.ej. vómitos) son hipotónicos, sin embargo, la respuesta del organismo ante la pérdida de agua será la ingesta y retención de agua, generando una disminución de la concentración del sodio plasmático.
- Pérdidas renales.
- Hipoadrenocorticismo: el hipoadrenocorticismo típico o primario (enfermedad de Addison) se asocia con hiperpotasemia, hiponatremia y una relación Na/K disminuida. En muchos textos, la deficiencia de aldosterona es la causa principal de las alteraciones electrolíticas, permitiendo la retención de potasio y la pérdida de sodio. Sin embargo, la hiponatremia en estos casos se debe casi siempre a un aumento del agua total del organismo (hiponatremia por dilución) y no a la pérdida de solutos.
- La deficiencia de cortisol conduce al exceso en la liberación de ADH. A diferencia de la deficiencia de aldosterona, este es el principal mecanismo que conduce a la hiponatremia en pacientes con Addison. En circunstancias normales, el cortisol actúa en un bucle de retroalimentación negativa para suprimir la liberación de la hormona liberadora de corticotropina (CRH en inglés) del hipotálamo y, posteriormente, de ACTH de la hipófisis anterior. La CRH y la ADH actúan de forma sinérgica para estimular la secreción de ACTH. En ausencia de la retroalimentación negativa del cortisol en pacientes con hipoadrenocorticismo primario, se produce un exceso en la liberación tanto de ACTH como de ADH. Esta última provoca retención de agua e hiponatremia.
- Aumento de la diuresis: las diuresis prolongadas pueden provocar pérdida de sodio y agua, estimulando la liberación de ADH y causando hiponatremia por dilución. Además, los diuréticos tiazídicos y, en menor medida, los diuréticos de asa pueden generar hiponatremia al promover la pérdida de sodio y potasio.
- Cetonuria: los cuerpos cetónicos pueden aumentar la pérdida renal de cationes cuando el riñón no puede reabsorberlos. La diuresis osmótica que acompaña a estos procesos favorece la hiponatremia.
- Nefropatías: las enfermedades renales que afectan a los túbulos pueden provocar una excreción excesiva de sodio debido a la falta de reabsorción de este.
- Pérdidas al tercer espacio: las efusiones pleurales o abdominales llevan a una pérdida de sodio y agua desde el espacio vascular a estos espacios. Cuando se producen se activan los mecanismos de la sed y la liberación de ADH por lo que se puede producir una hiponatremia por dilución. Normalmente se producen cuando existe un drenaje constante de estos fluidos ya que la ingesta de agua no va a compensar las pérdidas de sodio producidas.
Potasio (K+)
Fisiología del Potasio
La mayor parte del potasio orgánico se encuentra dentro de las células. Este ingresa en ellas a través de las bombas sodio/potasio, que transportan 3 iones de sodio hacia fuera de la célula a cambio de 2 iones de potasio hacia dentro, en contra del gradiente de concentración. Este intercambio resulta en una concentración baja de potasio extracelular en comparación con la intracelular (aproximadamente 32 veces más potasio en el interior celular que en el líquido extracelular).
El potasio es absorbido por el organismo a través de los alimentos y su concentración es regulada principalmente por la excreción renal, influenciada por la aldosterona, y por los intercambios entre el espacio extracelular e intracelular.
Regulación renal
La regulación del potasio a nivel renal es llevada a cabo por la aldosterona mediante el siguiente mecanismo:
-
- En las células epiteliales de los túbulos colectores, la aldosterona favorece la formación de canales de sodio, los cuales transportan tres iones de sodio desde el fluido tubular hacia el interior de la célula para luego salir a través de la bomba sodio/potasio hacia el plasma peritubular.
- Para que estos tres iones de sodio salgan por la bomba sodio/potasio, deben entrar dos iones de potasio al interior de la célula epitelial. La aldosterona también favorece la formación de canales de potasio, lo que permite la salida de estos dos iones de potasio hacia el fluido tubular para ser excretado en la orina.
El aumento del potasio plasmático, así como la angiotensina II, son los principales estímulos que desencadenan la liberación de aldosterona.
Además, el flujo sanguíneo regula el potasio plasmático. Un flujo elevado puede provocar la pérdida de potasio, ya que será lavado rápidamente y no será reabsorbido de forma pasiva, mientras que flujos bajos permitirán esa reabsorción.
Hiperkalemia
La hiperkalemia se produce principalmente cuando hay una alteración en la excreción renal o un aumento del intercambio hacia el espacio extracelular.
Las consecuencias clínicas del potasio sérico elevado son evidentes en el tejido cardiaco. A medida que el potasio sérico aumenta, el gradiente de carga a ambos lados de la membrana celular cardiaca disminuye, es decir, se vuelve más neutro, lo que reduce la capacidad de despolarización de la célula. Las células auriculares son especialmente sensibles a los efectos de la hiperpotasemia.
Aumento del intercambio de potasio celular
- Acidosis metabólica por insuficiencia renal: el incremento de ácidos en el organismo intenta compensarse mediante la entrada de estos al interior celular, lo que provoca la salida de potasio para equilibrar las cargas.
- Daño muscular o rabdomiolisis: se va a producir por liberación desde las fibras musculares. Las convulsiones, la deficiencia de selenio y la hipertermia maligna, así como los desórdenes congénitos que afecten al tejido muscular provocarán la liberación de potasio al espacio extracelular.
- Necrosis o destrucción tisular: el síndrome de lisis tumoral, así como lesiones necróticas extensas pueden provocar la liberación del potasio intracelular.
- Trombocitosis: durante la formación de coágulos sanguíneos, las plaquetas liberan potasio. En casos de trombocitosis marcada (>1 000 000 de plaquetas), los valores de potasio en suero pueden aumentar. Debido a este fenómeno, los valores de referencia de potasio en muestras de suero o plasma pueden diferir entre sí.
- Hemólisis: la hemólisis intravascular, así como la hemólisis in vitro (pseudohiperkalemia) van a liberar el potasio intracelular. Un potasio elevado es uno de los resultados químicos falsamente anormales más comunes (junto con una glucosa falsamente baja) en las muestras enviadas a laboratorios externos, en las que el suero o el plasma no se han separado de las células adecuadamente.
- Hipertonicidad plasmática por diabetes mellitus: el aumento de la glucemia favorece un gradiente osmótico que libera el agua de las células, por lo que la concentración de potasio intracelular va a aumentar. Con objetivo de normalizar la concentración de potasio se liberará de las células provocando un aumento del potasio sérico. Esta hiperkalemia no ocurrirá siempre ya que otros factores regularán su concentración (perdidas renales, diuresis osmótica, etc).
Incremento del potasio total
1) Descenso de la excreción renal:
- Estados anúricos u oligúricos del fallo o insuficiencia renal: el menor flujo del fluido tubular conlleva un aumento de la reabsorción pasiva de potasio. A su vez, el menor flujo sanguíneo provocará que menos potasio pase por el riñón y por tanto menos será expulsado por la orina, favoreciendo la hiperkalemia. La enfermedad renal también puede provocar una acidosis metábolica, incrementando el potasio sanguíneo. En los estados de enfermedad renal poliúrica no se esperaría una hiperkalemia ya que las nefronas van a seguir excretando el potasio.
- Obstrucción renal: el descenso de la filtración glomerular en estos casos provocará, como en los estados anúricos, una menor excreción urinaria de potasio, de la misma forma, la acidosis metabólica favorecerá la hiperkalemia.
- Rotura del tracto urinario: la rotura vesical, de uréter o de uretra, provocará que la orina, con unas altas concentraciones de potasio, no sea expulsada del organismo. A su vez, el sodio difundirá hacía la orina libre favoreciendo la hiponatremia, la liberación de aldosterona y la exacerbación de la hiperkalemia.
- Hipoaldosteronismo.
- Enfermedad de Addison (hipoadrenocorticismo): la disminución de la concentración de aldosterona como consecuencia de la hipoplasia adrenal provocará una menor actividad de las bombas Na/K. El sodio no entrará en las células epiteliales tubulares y por tanto, el potasio no saldrá de la sangre para ser excretado. Dando el típico perfil bioquímico de Ratio Na/K disminuido.
- Tratamientos con IECA: si la función renal es adecuada estos pueden provocar una leve hiperkalemia.
- Hipoaldosteronismo primario.
- Tratamiento con trimetroprim y otros fármacos que dan hiperpotasemia: el Trimetropin actúa como diurético ahorrador de potasio. Este bloquea los canales de Sodio que permiten su absorción desde el fluido tubular y por tanto no se produce la liberación posterior de potasio.
2) Incremento en la ingesta: normalmente no tienen significación, ya que, si la función renal es adecuada, no suelen tener efectos patológicos. Sin embargo, la administración de fluidos ricos en potasio en pacientes con compromiso renal puede tener efectos perjudiciales.
Hipokalemia
La hipokalemia es una alteración electrolítica frecuente, causada principalmente por tres motivos: la disminución en la ingesta de potasio, el aumento de la pérdida o la movilización del potasio desde el espacio extracelular al interior de las células.
El signo clínico más común asociado con la hipokalemia es la debilidad muscular. Los animales pueden presentar rigidez al andar, ventroflexión cervical, postura plantígrada o debilidad muscular generalizada. A diferencia de lo que ocurre con la hiperkalemia, la disminución del potasio total puede afectar al músculo cardiaco, causando repolarizaciones lentas y generando arritmias cardiacas.
Disminución de la ingesta
- Anorexia: el potasio solo puede obtenerse a través de los alimentos; durante largos períodos de inanición, el nivel total de potasio disminuye. Esta condición es poco común, ya que los alimentos suelen contener altas concentraciones de potasio; sin embargo, puede ocurrir si coinciden diferentes razones de hipopotasemia debido a la reducción en la ingesta.
- Malabsorción intestinal.
- Causas iatrogénicas: el uso de fluidos con bajo contenido de potasio puede causar hipokalemia, especialmente en pacientes con anorexia. Los fluidos glucosados y la administración de insulina también pueden provocar hipokalemia.
Aumento de la pérdida
1. Gastrointestinal (vómitos y diarreas): ambos procesos conllevan la pérdida de fluidos que son ricos en potasio, lo que resulta en la depleción de este electrolito. Además, debido a la activación del eje renina-angiotensina-aldosterona y a la ingesta de agua, se favorece la pérdida y la dilución del potasio. Además, los problemas gastrointestinales pueden disminuir la absorción de potasio, lo que contribuye a la hipokalemia.
2. Renal:
- Aumento del flujo del fluido tubular: los estados poliúricos favorecen la pérdida de potasio a través del riñón. Entre estos destacan la poliuria con glucosuria, nefropatías perdedoras de sodio, el uso de diuréticos como la furosemida y las diuresis postobstructivas.
- Incremento de la excreción renal de aniones: los cuerpos cetónicos, el lactato y el bicarbonato, al ser pobremente reabsorbidos por los túbulos renales o cuando exceden la capacidad de reabsorción de estos (en el caso del bicarbonato), van a favorecer la pérdida renal de cationes, especialmente potasio en el caso de la cetonuria, y sodio y potasio en el caso de la pérdida de lactato y bicarbonato.
- Hiperaldosteronismo primario: el aumento en la secreción de aldosterona promueve la pérdida renal de potasio mediante las bombas sodio-potasio y la apertura de canales de potasio. En ocasiones, los pacientes con hiperadrenocorticismo también pueden presentar hipokalemia debido al efecto mineralocorticoide de las hormonas secretadas.
Intercambios de potasio
- Alcalosis metabólica: el aumento del bicarbonato en el organismo intenta compensarse mediante la salida de iones de hidrógeno (H+), lo que provoca la entrada de potasio al interior celular para equilibrar las cargas. Del mismo modo, como se mencionó anteriormente, el incremento en la excreción renal de aniones, en este caso el bicarbonato, favorecerá la pérdida de potasio a nivel renal.
- Incremento de la insulina: la insulina promueve la entrada de potasio en las células. Tanto la administración exógena de insulina como los casos de insulinoma pueden causar hipokalemia.
Otros procesos
- Parálisis periódica hipokalémica del gato Burmés: condición genética autosómica recesiva de la raza cuya enfermedad se caracteriza por debilidad muscular asociada a hipopotasemia intermitente.
- Fallo renal hipokalémico en gatos.
Ratio sodio/potasio
- El Ratio Na/K es el cociente resultante entre la concentración sérica o plasmática de sodio y la de potasio. En muchos textos, una ratio disminuida se asocia con el hipoadrenocorticismo. No obstante, al considerar los mecanismos mencionados anteriormente, donde el sodio y el potasio se ven afectados, podemos obtener una visión más completa de cómo puede influir el Ratio Na/K. Como hemos visto, numerosos procesos fisiológicos pueden llevar a la disminución del sodio y al aumento del potasio, lo que afectará directamente a la ratio. Por lo tanto, una disminución de la ratio puede sugerir varios diagnósticos diferenciales clínicos:
- Hipoadrenocorticismo (enfermedad de Addison): en la enfermedad de Addison, la disminución de la producción de aldosterona conduce a una menor reabsorción de sodio y una mayor pérdida de potasio a través de los riñones. Como resultado, los niveles de sodio en el cuerpo tienden a disminuir (hiponatremia) y los niveles de potasio tienden a aumentar (hiperkalemia). Esta relación entre la deficiencia de aldosterona y los desequilibrios en los niveles de sodio y potasio conduce a una disminución de la ratio sodio/potasio.
- Diarrea: la pérdida de sodio y bicarbonato a nivel digestivo, junto con el consiguiente aumento de potasio debido a la acidemia resultante, puede llevar a la disminución del Ratio Na/K. Esto puede ocurrir en situaciones como la diarrea severa o enfermedades que afectan la absorción intestinal y la función renal. También puede aparecer el denominado "pseudo Addison", que se refiere a un conjunto de síntomas que imitan la enfermedad de Addison pero que no son causados por un trastorno primario de las glándulas suprarrenales. En el caso de Trichuris vulpis y otros parásitos intestinales, pueden causar trastornos digestivos graves que resultan en pérdida de electrolitos, incluido el sodio, y desequilibrios ácido-base, lo que puede conducir a una presentación clínica similar a la enfermedad de Addison, pero no involucra una disfunción suprarrenal primaria.
- Fallo renal: en el fallo renal, la disminución en la reabsorción de sodio y la excreción de potasio, especialmente en estados oligúricos, pueden llevar a la disminución de la ratio Na/K.
- Diabetes mellitus: la disminución de la ratio se produce debido al incremento de la excreción de sodio por la diuresis osmótica y a la dilución del plasma por el intercambio de fluidos inducido por el efecto osmótico de la hiperglucemia. La diabetes mellitus no suele ser una causa directa de hiperkalemia. Sin embargo, las disminuciones en la concentración de sodio pueden contribuir a la disminución de la ratio sodio/potasio.
- Pérdidas al tercer espacio: las pérdidas al tercer espacio de efusiones isotónicas y su drenaje pueden llevar a una pérdida de la concentración de sodio. La hiperkalemia puede producirse por varios procesos, como un fallo renal concurrente.
- Otros: cualquier proceso que altere las concentraciones de sodio y potasio va a llevar a una alteración de la relación entre ambos.
Cloro (Cl-)
Al igual que ocurre con el sodio y el potasio, la concentración de cloro que se evalúa en el laboratorio corresponde al cloro extracelular. Así como el sodio, el cloro se encuentra en mayor cantidad fuera de las células, y sus variaciones en la concentración están estrechamente relacionadas con el sodio o el bicarbonato.
Por consiguiente, tanto el aumento como la disminución de la concentración de cloro estarán vinculados al sodio y al estado hídrico del organismo. Por ende, cuando se observen variaciones en la concentración de cloro y no en la de sodio, es probable que nos encontremos ante una alteración en el estado ácido-base.
Hipercloremia
En el caso de hipernatremia concurrente, es importante investigar las causas del aumento de sodio. Sin embargo, las siguientes alteraciones pueden provocar hipercloremia en ausencia de hipernatremia concurrente:
- Diarrea: aumento de la pérdida de bicarbonato en el intestino, lo que conduce a una acidosis metabólica.
- Alcalosis respiratoria crónica.
- Terapias que contiene cloruro, como la fluidoterapia con KCl.
- Nutrición parenteral total: Ciertas dietas contienen grandes cantidades de aminoácidos que liberan cloruro.
- Artefactual: Tratamiento con Bromuro potásico, hiperbilirrubinemia, lipemia.
Hipocloremia
La hipocloremia puede aparecerá junto con la hiponatremia. La hipocloremia con niveles normales de sodio suele sugerir la presencia de alcalosis ya que el organismo intententará reducir el cloro para mantener la electroneutralidad. La causa más común de alcalosis metabólica e hipocloremia en pequeños animales es el vómito. Sin embargo, también puede producirse hipocloremia por:
- Diuréticos como las tiazidas o los diuréticos del asa (por ejemplo, la furosemida).
- Fármacos o fluidos que contentan mayores cantidades de sodio que de cloro, alterando la relación entre ambos.
- Hiperadrenocorticismo: el cortisol y las hormonas esteroideas aumentan la reabsorción de sodio y la pérdida renal de cloruro.
Bibliografía
- Brown, E. A., Markandu, N. D., Roulston, J. E., Jones, B. E., Squires, M., & MacGregor, G. A. (1982). Is the renin-angiotensin-aldosterone system involved in the sodium retention in the nephrotic syndrome?. Nephron, 32(2), 102–107. https://doi.org/10.1159/000182827
- Burton, A. G., & Hopper, K. (2019). Hyponatremia in dogs and cats. Journal of veterinary emergency and critical care (San Antonio, Tex. : 2001), 29(5), 461–471. https://doi.org/10.1111/vec.12881
- Caldin, M. (2013). Electrolitos: Sodio, Potasio y Cloro. In J. J. Cerón Madrigal (Ed.), Análisis Clínicos en Pequeños Animales (1st ed., pp. 237–256). Inter-Médica.
- Etish, J. L., Chapman, P. S., & Klag, A. R. (2014). Acquired nephrogenic diabetes insipidus in a dog with leptospirosis. Irish veterinary journal, 67(1), 7. https://doi.org/10.1186/2046-0481-67-7
- Francis, B. J., Wells, R. J., Rao, S., & Hackett, T. B. (2010). Retrospective study to characterize post-obstructive diuresis in cats with urethral obstruction. Journal of feline medicine and surgery, 12(8), 606–608. https://doi.org/10.1016/j.jfms.2010.03.004
- Gandolfi, B., Gruffydd-Jones, T. J., Malik, R., Cortes, A., Jones, B. R., Helps, C. R., Prinzenberg, E. M., Erhardt, G., & Lyons, L. A. (2012). First WNK4-hypokalemia animal model identified by genome-wide association in Burmese cats. PloS one, 7(12), e53173. https://doi.org/10.1371/journal.pone.0053173
- Khanna, C., Boermans, H. J., & Wilcock, B. (1997). Fatal hypernatremia in a dog from salt ingestion. Journal of the American Animal Hospital Association, 33(2), 113–117. https://doi.org/10.5326/15473317-33-2-113
- Schulman, R. L. (2010). Feline primary hyperaldosteronism. The Veterinary clinics of North America. Small animal practice, 40(2), 353–359. https://doi.org/10.1016/j.cvsm.2009.10.006
- Shimokawa Miyama, T., Iwamoto, E., Umeki, S., Nakaichi, M., Okuda, M., & Mizuno, T. (2009). Magnetic resonance imaging and clinical findings in a miniature Schnauzer with hypodipsic hypernatremia. The Journal of veterinary medical science, 71(10), 1387–1391. https://doi.org/10.1292/jvms.001387
- Simpson, C. J., Mansfield, C. S., Milne, M. E., & Hodge, P. J. (2011). Central diabetes insipidus in a cat with central nervous system B cell lymphoma. Journal of feline medicine and surgery, 13(10), 787–792. https://doi.org/10.1016/j.jfms.2011.07.005
- Skelly, B. (2016). Electrolyte imbalances. In E. Villiers & J. Ristić (Eds.), BSAVA Manual of Canine and Feline Clinical Pathology (BSAVA, pp. 142–164). BSAVA.
- Stockham, S. L., & Scott, M. A. (2008). Fundamentals of Veterinary Clinical Pathology (2nd ed.). Blackwell Publishing.
- Ueda, Y., Hopper, K., & Epstein, S. E. (2015). Incidence, severity and prognosis associated with hypernatremia in dogs and cats. Journal of veterinary internal medicine, 29(3), 794–800. https://doi.org/10.1111/jvim.12582
 by Multimédica
by Multimédica