Enfermedad Renal Crónica con sus crisis urémicas en un gato a través de más de cinco años de tratamiento
Resumen breve
La enfermedad renal crónica es la primera causa de muerte entre los gatos domésticos de más de 10 años en los países occidentales. La medicina veterinaria aún no ha descubierto porque hay pacientes con este diagnóstico que progresan rápidamente y mueren en pocos meses mientras que otros como el que se presenta en este artículo viven muchos años a pesar de haber sufrido diversas complicaciones a lo largo del tiempo. Lo que sí…Índice de contenidos
Resumen
La enfermedad renal crónica es la primera causa de muerte entre los gatos domésticos de más de 10 años en los países occidentales. La medicina veterinaria aún no ha descubierto porque hay pacientes con este diagnóstico que progresan rápidamente y mueren en pocos meses mientras que otros como el que se presenta en este artículo viven muchos años a pesar de haber sufrido diversas complicaciones a lo largo del tiempo. Lo que sí que el veterinario clínico debe tener claro en estos casos de enfermedad renal crónica es que el tratamiento adecuado basado en una buena nutrición renal y una adecuada hidratación hacen que tanto la calidad como la esperanza de vida del paciente sean maximizadas.
Introducción
La enfermedad renal crónica felina es una entidad clínica extremadamente frecuente en gatos mayores de 10 años en todo el mundo occidental1. Hace ya algunos años se empezó a cambiar el término insuficiencia renal crónica por enfermedad renal crónica (ERC) ya que se reserva el término insuficiencia cuando el riñón del paciente no cuenta con capacidad suficiente para mantener al organismo vivo. Sin embargo, es común que el veterinario clínico confunda el termino ERC con un diagnóstico y, ciertamente, no lo es2.
Así lo que primero debe intentar el clínico es llegar al diagnóstico, ya que, sin él, le será imposible sugerir un pronóstico, cosa que por otro lado es casi lo primero que le va a pedir el cuidador del gato. Desgraciadamente, esto de llegar al diagnóstico es más fácil de decir que de alcanzar ya que muy a menudo le tocará al veterinario inferir este diagnóstico y por lo tanto la fiabilidad del pronóstico se puede ver gravemente alterada.
Afortunadamente, no todo es difícil en el manejo de esta entidad clínica en el gato. Hoy en día, se dispone de grandes estudios con elevado grado de evidencia científica que indican cuándo y cómo deben tratarse las diferentes complicaciones de esta patología.
En este artículo se describe un caso clínico que, por su duración, resistencia a las diferentes crisis y complicaciones permite ilustrar muchas de las terapias que se pueden realizar hoy en día en este tipo de pacientes.
Tratamientos por episodio
Tratamiento durante el primer episodio (color amarillo)
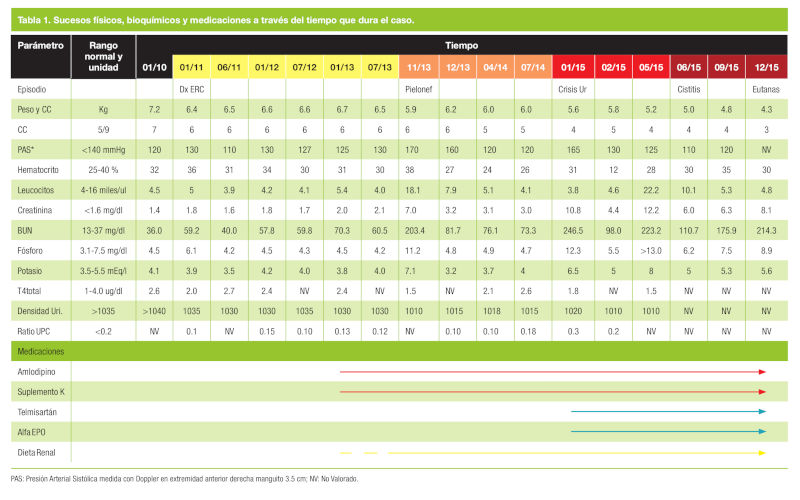
Cuando se obtuvieron los primeros análisis alterados, en enero de 2011 el único valor clínico importante que tiene el paciente alterado es la creatinina. Sin embargo, se debe recordar que existió una pérdida de capacidad de concentración de la orina importante y que cuando el clínico diagnostica a un paciente como enfermo renal, existen valores especiales para el fósforo marcados por la IRIS para cada fase de esta enfermedad, diferentes de los que se utilizan en un paciente sano (Tabla 2).
Así como primera medida terapéutica, se le calcularon los niveles de calorías mínimos siguiendo la fórmula: RER (kcal/día) = 70 x (peso en kg)0.75 (RER: resting energy requirements o requerimientos energéticos en reposo; Fórmula para el cálculo de calorías en un gato con sobrepeso. Si el gato estuviera en su condición corporal ideal se utiliza esta misma fórmula y se multiplica por 1.2)3.
Se debe recordar que esta fórmula es sólo orientativa y que puede quedarse corta o pasarse según el paciente, por lo tanto, la individualización es clave para el correcto mantenimiento de la condición corporal. En este caso el RER obtenido fue de 282 kcal/día, mientras que el cálculo de las calorías consumidas era de media superior a las 360 kcal/día, ya que estaba comiendo unos 100 g de alimento seco diariamente, con una energía metabolizable entre 3600 y 3895 kcal/kg.
Una vez terminado el estudio nutricional se le plantea a la propietaria una dieta donde existía una restricción progresiva de calorías y un incremento del consumo de agua. Para ello se sustituyó el 50 % de las calorías ingeridas por el gato en forma de comida en lata, repartidas en cuatro tomas. Esta medida fue aceptada por la cuidadora y por el gato con entusiasmo, sin embargo, como se puede observar en la Figura 5 el peso no bajó de forma adecuada ya que la restricción calórica por parte de la cuidadora no fue seguida correctamente.
La hidratación y por tanto el grado de diuresis es esencial para mantener el equilibrio ácido-base correcto, mejorar la perfusión renal y por consiguiente mejorar la tasa de filtración glomerular (TFG), además lógicamente de mejorar la eliminación de deshechos nitrogenados, fosfato, etc. Como se explicó al inicio de la descripción del caso el paciente ingería el 100 % de sus calorías en forma de dieta seca, por lo que además de añadir la comida húmeda se fomentó al máximo posible su consumo de agua. Estas estrategias fueron las siguientes:
- Se añadieron más bebederos en su casa, un mínimo de tres y se pidió que se cambiara al menos el agua de cada uno cada ocho horas aproximadamente. Aunque se carecen de estudios muchos veterinarios y cuidadores de gatos han observado que cada vez que se limpia y se rellena el bebedero con agua limpia y fresca el gato aparece para beber.
- Fomentar los momentos donde el gato bebe de forma extraordinaria. Hay gatos que beben de un grifo (p. ej., fregadero de la cocina, grifo del lavamanos del WC, del vaso del cuidador mientras este come en la mesa o incluso les gusta lamer la pared de la ducha).
- Algunos gatos beben en más ocasiones de una fuente, aunque parece que en el único estudio que se probó no se logró reducir el nivel de densidad urinaria en la población estudiada. Es muy probable que dependa mucho del paciente y de la capacidad del propietario de seguir el primer punto de esta lista4.
- Se puede ayudar al consumo de agua si esta tiene algún tipo de saborizante. En España no es muy común usar caldos para los gatos, sin embargo, muchos países anglosajones utilizan los caldos de pollo, de pescado o incluso sólo de vegetales para estimular el consumo de agua de sus felinos. En la casuística del autor depende mucho del gato y del propietario. Pero de gustarle al gato es una buena opción, asegurándose que no llevan ajo o cebolla, incluso comprando los caldos en Tetra Brick® bajos en sal (aunque varios estudios indican que no hay una relación marcada entre diversas cantidades de sal presentes en las dietas secas comerciales y los incrementos de la presión arterial en esta especie, en situaciones como la ERC o cardiopatías [es decir, siempre que el sistema RAAS se encuentre activado] parece lógico no sobrecargarlo con más sodio del necesario. Aunque se insiste en que no existe evidencia que la restricción de sal (NaCl) en ERC felina ayude al manejo de la enfermedad o a reducir la presión arterial, se recomienda evitar aporte excesivo de sal en la dieta o en los premios, simplemente por precaución20).
| Tabla 2. Tabla de objetivos de fosfatemia según IRIS. |
| Fase IRIS | Creatininemia | Objetivo fosfatemia |
| 2 | 1.6-2.8 mg/dl | 2.5-4.5 mg/dl |
| 3 | 2.9-4.9 mg/dl | 2.5-5 mg/dl |
| 4 | ≥5 mg/dl | 2.5-6 mg/dl |
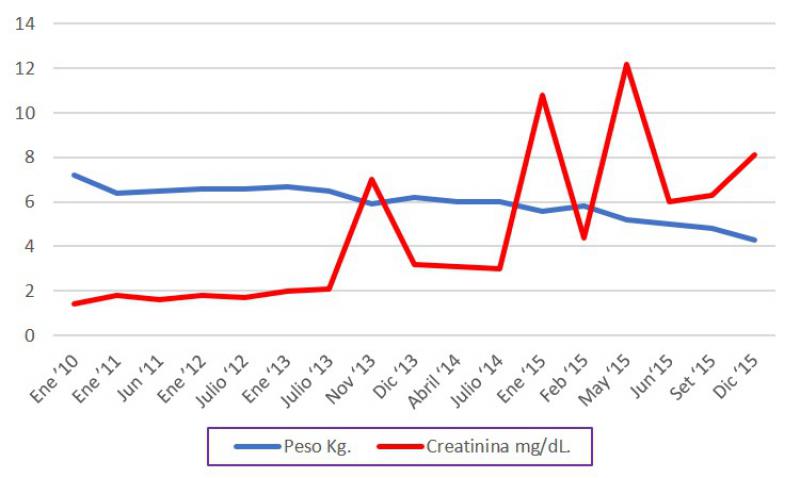
El aumento de agua consumida por el paciente fue suficiente para mantener el nivel de fósforo dentro de los límites que marca la IRIS para la fase II de la ERC hasta que se llegó cerca de las creatininas de 2 mg/dl.
A medida que el paciente avanza a lo largo de este periodo y cuando ya llega sobre los 2 mg/dl de creatininemia se le recomienda a la propietaria que inicie de forma muy paulatina el cambio a una dieta renal5. En los casos como el que se presenta aqui, la ERC es una carrera de fondo, por lo que es muy importante recalcar al cuidador que el cambio del alimento habitual al nuevo debe hacerse de forma lenta. No hay ventajas al hacerlo rápido si el gato la rechaza, es más, el gato puede perder masa muscular o incluso crear aversión a la nueva dieta.
Es quizás uno de los puntos más importantes a todos los niveles, la dieta renal en el momento adecuado ha demostrado tener una evidencia científica de primer grado tanto para alargar como para mejorar la calidad de vida del paciente, reduciendo las comorbilidades y las hospitalizaciones por crisis urémicas. Sin embargo, esta gran arma de tratamiento contra la ERC y sus complicaciones puede volverse en contra si el paciente deja de comer y el cuidador siente la frustración de no estar haciendo lo mejor para su felino. Algunos trucos que utilizados para introducir el alimento renal a los pacientes son:
- Introducción gradual y muy lenta, intentando tener al paciente comiendo sólo dieta renal entre los 30 y 60 días tras el inicio del cambio. En gatos poco exigentes se va sustituyendo cada dos días, un 5 % de calorías de su comida habitual, por un 5 % de las calorías del nuevo alimento renal.
- En gatos muy exigentes se puede iniciar el cambio con dos comederos, uno con el pienso original sin mezclar y otro con una mezcla del nuevo renal y el original e ir reduciendo las cantidades de pienso original.
- A gatos que les gustan los caldos se puede intentar mezclar un poco del pienso con el caldo. Si el gato no es amante de las texturas húmedas tiene pocas posibilidades de triunfar. A algunos puede ser útil utilizar la salsa de sus latas favoritas mezclada con el pienso nuevo.
- Hay que recordar al propietario que se deben evitar ingredientes altos en proteína y fósforo. Por este motivo hay que evitar premios como: carnes, pescados o mariscos, lácteos, huevos o legumbres. Sin embargo, unas grandes aliadas para este proceso pueden ser las grasas. Estas vehiculizan muy bien olores y sabores, haciendo momentáneamente un alimento a priori poco apetecible para los pacientes como algo que vale la pena empezar a comer. En experiencia del autor las que mejor suelen funcionar son: los aceites que quedan de freír bacon, la manteca de cerdo no procesada ni salada o la mantequilla. El aceite de las latas de atún puede ser de utilidad, pero de nuevo su contenido, habitualmente alto en sal, requiere ser prudentes en su uso. En cualquier caso, las calorías de extras o premios deben aportar como máximo 10 % de las calorías para no desequilibrar el alimento base. Puede ser interesante para el clínico recordar que las grasas aportan aproximadamente 9 kcal por gramo.
- Bajo ningún concepto se debe empezar una dieta renal durante la hospitalización a no ser que el paciente ya la conozca y la prefiera. Esto no debe preocupar ni al veterinario prescriptor ni al propietario ya que durante las hospitalizaciones el nivel de diuresis que se obtiene por la fluidoterapia ayuda a mantener la concentración sérica de fósforo y compuestos de desecho nitrogenados a niveles bajos.
Tratamiento durante elsegundoperiodo (color naranja en la línea temporal)
Este periodo se extiende desde el inicio de la dieta renal hasta el final de la primera crisis provocada por una pielonefritis. Las infecciones urinarias y por extensión de los riñones son más comunes en aquellos pacientes felinos que sufren de alguna patología que les produce poliuria. Así se sabe que los pacientes felinos con ERC, diabetes mellitus o hipertiroidismo tienen entre un 13 y 15 % de posibilidades de sufrir de cistitis bacterianas6,7.
Muchas de ellas son silentes, es decir, sin signos clínicos aparentes, la poliuria ya viene dada por la enfermedad primaria y la hematuria macroscópica que es una manera que tiene el cuidador de percatarse de la infección urinaria no se presenta por la marcada dilución de la orina. Es importante recordar que una cistitis bacteriana silente o sin signos clínicos no es sinónimo de una bacteriuria silente8.
En este caso, el clínico debe sospechar de pielonefritis (infección del riñón y de la pelvis renal) siempre que haya dolor lumbar, fiebre, y leucocitosis en un paciente felino con pérdida de la capacidad de concentración de la orina.
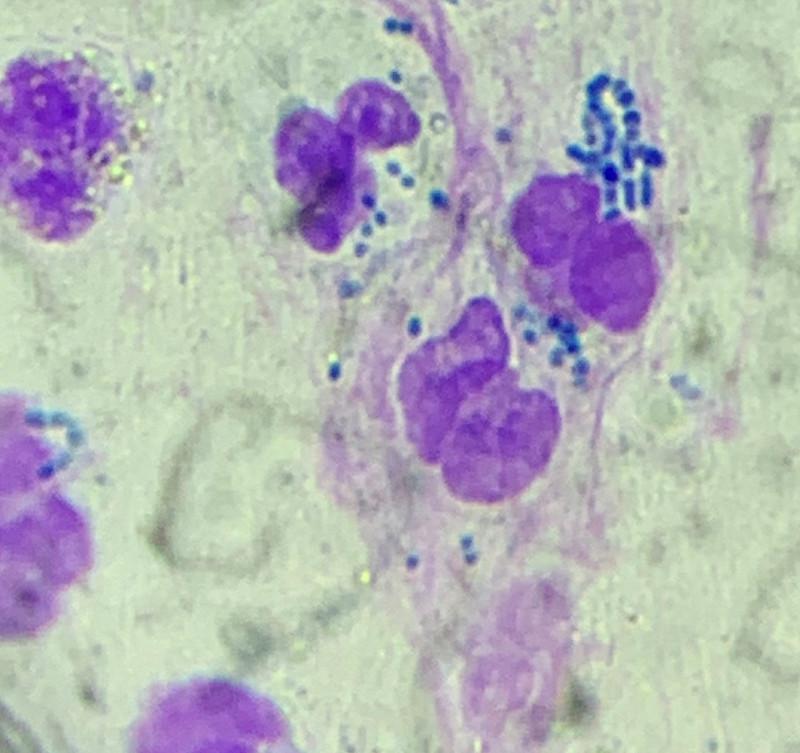
En el urinanálisis suele haber una pérdida marcada de la capacidad de concentración urinaria, hematuria, piuria (de diferentes grados) y, a menudo, bacteriuria. A pesar de todo ello, el signo citológico que el clínico debe buscar con ahínco es la presencia en el sedimento de bacterias fagocitadas por neutrófilos o macrófagos. De no encontrarlas, pero con el resto de los signos clínicos presentes y la pérdida súbita de función renal el clínico deberá cursar un urocultivo e iniciar una terapia antibiótica con una aminopenicilina (amoxicilina o ampicilina)9. Si el cultivo arroja un resultado positivo y el antibiograma confirma la elección se seguirá durante 2-3 semanas, mientras que si el cultivo fuera negativo y no hubiera una mejora espectacular de los niveles de creatinina en sangre se detendría el tratamiento antibiótico empírico.Precisamente esto fue lo que sucedió en este caso.
El paciente perdió capacidad de concentración de la orina y sus niveles de creatininemia empeoraron de forma súbita. En el estudio del sedimento de la orina se observaron neutrófilos con formas cocoidales en su interior (Figura 6) y se inició un tratamiento con ampicilina (30 mg/kg/8h IV).El cultivo 24 h más tarde confirmó la presencia de Enterococcus faecalis sensible a las aminopenicilinas y a las fluoroquinolonas. Al pasarlo a terapia oral se le prescribió durante tres semanas amoxicilina (30 mg/kg/8h PO).
Vale la pena recordar que las bacterias de este género no producen betalactamasas por lo que la adición de clavulanato no aporta ninguna ventaja y puede incrementar la prevalencia de diarrea post-antibiótica.Para el control de la temperatura en estos pacientes hay que evitar en medida de lo posible los antiinflamatorios no esteroideos. De hecho, en este caso, se utilizó la fluidoterapia y ventilación forzada en la jaula de hospitalización durante las primeras 24 h para controlar los picos de fiebre.
A las 24 h los antibióticos habían hecho su trabajo y la temperatura se normalizó. Para la presión arterial en un caso como este, lo primero es asegurarse de dos cosas:
- El paciente no sufre dolor, ya que este podría ser la causa de la hipertensión. Se trató inicialmente con metadona (0.2 mg/kg/4h IV lenta las primeras 24h) después fue tratado con buprenorfina (0.01 mg/kg/12h TM).
- Una vez hidratado y con tratamiento analgésico, y la hipertensión continua por encima de 160 mmHg, es adecuado iniciar un tratamiento antihipertensivo. Sin embargo, la rapidez con la que se instaure este tratamiento depende de muchos factores que se escapan al objetivo de este artículo. En este caso, el paciente llegó con 200 mmHg a pesar de la deshidratación. A las dos horas tras la analgesia su presión arterial sistólica (PAS) se estabilizó alrededor de 170 mmHg y en ese momento se pautó amlodipino (0.625 mg/24h PO). A las 4 h aproximadamente de la administración empezó a reducirse la PAS y se estabilizó entre 130 y 140 mmHg. El tratamiento se mantuvo tras el alta hospitalaria10.
Para el control de la hipercalemia se administró un bolo de 1 ml/kg de glucosado al 40 % y el fluido que se le infundió durante el primer día hasta que el potasio se normalizó fue glucosalino isotónico. Al normalizarse el flujo normal de orina, la calemia ya no volvió a subir.
Una vez terminada la crisis por la pielonefritis (cerca de un mes más tarde) el gato presenta una creatininemia de 3.2 mg/dl, una hipocalemia 3.2 meq/l y de nuevo hipertensión a pesar de la dosis de amlodipino que tomaba, así que se le aumenta la dosis a 1.25 mg/24h PO. Se le administró para mantenerlo dentro de una normocalemia cloruro potásico 2 meq/48h PO mezclado con una de las latas. Su estado en este momento se clasifica como ERC en fase IRIS III no proteinúrica pero sí hipertensiva.
Tratamiento durante eltercerperiodo (color rojo en la línea temporal)
Al poco más de un año de la crisis por pielonefritis el paciente desarrolla su primera crisis urémica “pura” por así llamarlo. Su creatininemia se disparó hasta 10 mg/dl. Aparece por primera vez una proteinuria y también se empieza a ver una tendencia a mantener un hematocrito especialmente bajo.
A parte de la lógica dificultad que todos los clínicos conocen bien para reducir los niveles de azotemia en enfermos renales avanzados, una de las complicaciones más frecuentes es la dificultad para mantener durante ese tiempo la ingesta de calorías. El paciente estuvo esta vez 7 días hospitalizado y tras ver que seguía sin comer a las 48 h del ingreso se le colocó una sonda nasoesofágica para administrarle comida.
Dependiendo de los días de ano/hiporexia que lleve el gato se deberá iniciar una pauta creciente de calorías para evitar las complicaciones de la realimentación. Estos efectos indeseados van desde las náuseas, pasando por los vómitos hasta el complejo síndrome de realimentación. Aunque no existen pautas fijas para evitar este temido y potencialmente mortal síndrome, ni tan sólo en medicina humana11, de nuevo la monitorización cercana y la individualización de cada caso es el mejor aliado del clínico.
En este caso se inició la nutrición enteral por sonda utilizando una dieta líquida con un 60 % del objetivo calórico, seguidas por un 75 % y el tercer día ya se estaba administrando el 100 % del RER. Al cuarto día de alimentarlo empezó a chupar la salsa de las latas que se le ofrecían y al quinto ingirió por el mismo la mitad de las calorías de su RER. Se le retiró la sonda y se mandó a casa.
Una vez en casa el paciente siguió comiendo y se inició una terapia para la proteinuria con Telmisartán 1 mg/kg/24h PO12. Se reinició el amlodipino 1.25 mg, que se había suspendido durante la crisis urémica para asegurar un máximo de riego al riñón y se continuó con la misma dosis de cloruro potásico que también durante la crisis fue suspendido y pasado por vía IV.
A las pocas semanas de esta crisis urémica y viendo que la falta de vitalidad era muy llamativa la cuidadora volvió a traer al paciente. Su creatininemia se había estabilizado en 4 mg/dl, la calemia estaba dentro de los límites normales y no parecía que existieran náuseas. A nivel analítico lo único que llamó la atención fue una anemia marcada con un hematocrito del 12 % (VN: 25-40 %). En ese momento se inició un tratamiento con eritropoyetina (EPO) alfa recombinante humana 50 U/kg SC 3 veces a la semana y se cambió el cloruro potásico por una solución de gluconato potásico con suplemento de hierro.
Se controló el hematocrito y a las 3 semanas al alcanzar el 25 %, se redujo primero a dos veces a la semana y después a una vez a la semana. En este paciente se llegó a dar una dosis cada 10 días que mantuvo el hematocrito alrededor del 30 %13.
Es importante recordar al clínico que hay tres hechos importantes beneficiosos y tres posibles complicaciones de la administración de EPO en el gato:
Beneficios:
- Mejora la actitud del paciente (los dueños lo ven más “despierto”).
- Mejora el apetito del paciente (suelen comer más, ganando peso y masa muscular).
- Mejora la tolerancia al ejercicio (lo propietarios lo ven jugar o lo pueden hacer jugar otra vez).
Complicaciones:
- Hipertensión. En todos los casos donde se use EPO hay que controlar además del hematocrito semanalmente, también la PAS y más en un caso como el descrito que ya era hipertenso. Se tuvo suerte y el amlodipino administrado fue suficiente.
- Creación de anticuerpos (Ac) anti-EPO humana. Esto hace que la terapia se vuelva ineficiente pero además hay que tener en cuenta que suelen provocar reacción cruzada con la poca EPO que hace el gato con lo que se puede acabar con un paciente que si se quiere que siga viviendo va a necesitar transfusiones continuas durante varios meses. De aparecer estos Ac suelen hacerlo normalmente sobre los 6 meses de tratamiento.
- Aparición de convulsiones. Aunque la casuística del autor ha demostrado que estas convulsiones son poco habituales es probable que la presencia de convulsiones esté relacionada con una hipertensión arterial no diagnosticada correctamente.
Tratamiento durante elcuarto periodo"final" (color granate en la línea temporal)
A las 12 semanas aproximadamente de iniciar el tratamiento con la EPO humana y a 18 de la crisis urémica el paciente vuelve a ser hospitalizado por vómitos y anorexia. El análisis de orina revela bacilos gram negativos en abundancia y piuria marcada, por lo que se inicia de forma empírica un tratamiento con amoxicilina/clavulánico 30 mg/kg/8 h IV.
El paciente responde rápidamente y su creatinina pasa de 12 a 6 mg/dl en 72 h. Se le da el alta con tratamiento oral con el mismo antibiótico a razón de 25 mg/kg/8 h durante siete días más (diez en total). Desgraciadamente, tras esta última hospitalización el paciente no vuelve a presentar la vitalidad que había venido siendo normal en él y cada vez le cuesta más a su cuidadora darle la medicación y lograr que ingiera la comida necesaria.
Se le trata con maropitant, mirtazapina y fluidoterapia subcutánea sin grandes cambios, así que a los seis meses de esta última crisis por cistitis y casi seis años del diagnóstico inicial el paciente es eutanasiado.
Discusión
Todos los clínicos que se dedican a pequeños animales por pocos gatos que visiten saben lo frecuente que es esta patología. Sin embargo, es muy común correr demasiado en estos casos. Se corre para dar un diagnóstico, se corre para dar un tratamiento y se corre, sobre todo a dar un pronóstico. Y, precisamente si algo se sabe de esta enfermedad es que las prisas son malas consejeras.
La mayoría de los casos que se van a visitar son gatos mayores o muy mayores (>10 años) donde el diagnóstico suele ser por exclusión, ya que la biopsia no está recomendada2. Siendo conscientes de esto, se debe recordar que existen más de una veintena de enfermedades que cursan con un síndrome de ERC. Por lo tanto, una de las primeras cosas que se deben pedir a los clientes es tiempo y confianza.
Tiempo para hacer todas las pruebas complementarias que son recomendadas por las diferentes guías internacionales para su estadiaje y para descartar o confirmar la presencia o ausencia de comorbilidades. Sin toda esta información, dar un pronóstico es casi imposible.
Se debe recordar que además existen gatos que se denominan con fenotipo progresivo y gatos con fenotipo regresivo. Esto intenta explicar por que, en dos pacientes con edades similares y patologías iguales, uno evoluciona lentamente mientras que el otro lo hace de forma rápida. Esto en medicina humana han comenzado a vislumbrarlo, sin embargo, en medicina felina todavía se va muy retrasado al respecto y sólo se es capaz de asegurar que aquellos pacientes con más comorbilidades tienen más probabilidades de progresar con mayor rapidez14,15.
Es importante desde el punto de vista de un clínico recordar que la creatininemia ni expresa la tasa de filtración glomerular (TFG) ni la masa renal funcional de forma similar a una recta, sino que se trata de una curva, donde las primeras décimas de incremento implican una mayor pérdida de TFG que los incrementos de puntos enteros a partir de 4 o 5 mg/dl de esta16. Además, debe recordar siempre el clínico que la creatinina en sangre también puede verse afectada por la masa muscular del paciente.
Es importante recalcar que como ha ido saliendo en diversas ocasiones la individualización de los casos renales felinos maximiza la eficacia como diagnosticadores y como terapeutas. Dicho de otro modo, el clínico debería huir de los denominados “pack renales” donde todo gato con una creatinina X sale del centro veterinario con una dieta, con un nutracéutico o un antiproteinúrico sin saber si el paciente está en la fase donde es necesario o si la medicación va a ser adecuada o contraproducente.
En este sentido es de importancia mayor recordar que durante las crisis hipovolémicas o las hipotensivas las medicaciones con efecto sobre el glomérulo como son los inhibidores de la enzima convertidora de angiotensina, los bloqueantes de los receptores de la angiotensina o los hipotensores (desde los bloqueantes del Ca2+ a los sedantes como las fenotiacinas) deben descontinuarse hasta alcanzar la volemia o la PAS normal. A modo de recordatorio el clínico debe tener presente que entre el 19 y el 65 % de los gatos con ERC sufrirán de hipertensión10, más o menos de una forma similar (20 %) sufrirán de hipocalemia17, mientras que menos de un 20 % aproximadamente sufrirá de proteinuria. Sirva pues este artículo como reflexión de qué fármacos se recetan y por qué a los pacientes felinos renales.
Finalmente, las dietas renales son la piedra angular del tratamiento de la ERC tanto en el perro como en el gato, pero actualmente se sigue con un fuerte vacío de evidencia en las fases tempranas de la patología si no existe hiperfosfatemia o proteinuria.
Y es que, si uno se basa sólo en el nivel de creatinina en sangre, hasta creatininemias entre 2-2.4 mg/dl, no está claro que dietas se deben prescribir5. De hecho, hace unos pocos años, en una revista de gran prestigio científico a nivel veterinario se publicaron dos artículos, uno abogando por un tratamiento dietético precoz y otro defendiendo ser más conservadores al respecto18,19. Existe la esperanza de que se cuente pronto con estudios bien diseñados que ayuden a identificar correctamente el mejor momento para empezar una dieta renal.
Caso clínico
Antes de empezar con la descripción del caso clínico. Este se ha dividido en cuatro episodios clínicos diferenciados para el mejor entendimiento del lector. Sin embargo, este debe entender que es un caso clínico que fue desarrollado durante seis años y que se han ahorrado multitud de detalles, así como revisiones para que su lectura y aprovechamiento sean óptimos.
El paciente es un macho castrado gato europeo común que, en el momento de la presentación inicial, tenía 11 años y lo habíamos visitado desde pequeño, aunque la primovacunación y la castración se realizaron con el veterinario de la protectora donde fue adoptado. Tanto en el momento de la adopción como en el momento de la castración el gato fue negativo tanto para antígeno de leucemia felina como para anticuerpos de inmunodeficiencia felina.
Su vida como gato adulto y maduro transcurrió sin problema alguno, salvo por un angioedema que sufrió con 7 años al cazar una avispa, fue tratado sintomáticamente y se fue vacunando cada 2-3 años con una vacuna atenuada trivalente y desparasitando correctamente ya que vivía con dos Yorkshire Terriers que si salían a la calle. Su alimentación durante todo ese tiempo fue casi en exclusividad alimento seco de alta calidad a libre disposición. Su condición corporal estuvo entre 6-7/9.
Primer periodo (color amarillo)
Cuando el paciente cumplió los siete años se le propuso a su cuidadora empezar a hacer análisis anuales de orina. La densidad de orina durante los primeros cuatro análisis fue muy por encima de 1040 (Valor Normal > 1035) (Tabla 1), siendo un resultado normal en un paciente que sólo consumía alimentación seca. Al llegar el paciente a los diez años además de un análisis de orina se le solicitó un análisis de sangre (Tabla 1). En ese momento todos los parámetros realizados fueron normales.
(Haz clic sobre la imagen para ampliar)
Sin embargo, algo pasó durante los siguientes doce meses, ya que al realizar el examen para segundo análisis de sangre (coincidiendo con los 11 años del paciente) destacó una pérdida de peso importante (>10%), un aumento de la creatininemia de 0.4 puntos, situándose en 1.8 (VN < 1.6 mg/dl) y la densidad urinaria pasó a 1035 (VN > 1035).
En ese momento se le solicitó a la propietaria un estudio de imagen tanto con radiografía abdominal como con ecografía. En la radiología abdominal tan sólo destacó la artrosis lumbosacra que sufría el paciente sin aportar una gran información sobre los riñones, los uréteres o la vejiga. En cambio, el examen por ultrasonidos demostró que existían signos de alteraciones renales típicas de la edad del paciente, como pérdida de la diferenciación córtico-medular bilateral y reducción del tamaño renal izquierdo pero sin dilatación de la pelvis renal en ninguno de los dos riñones (Figuras 1-3).
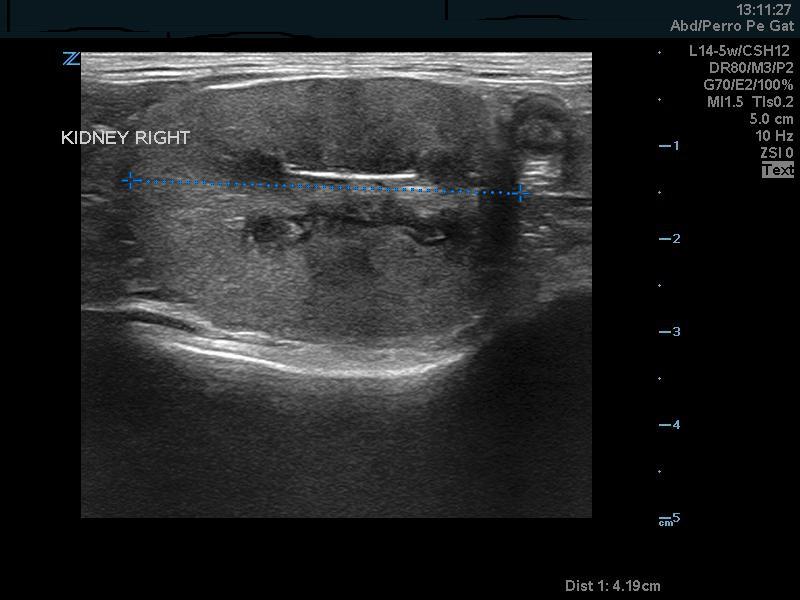
Durante la ecografía se tomó una muestra de orina por cistocentesis y se realizó un cultivo de orina, que fue negativo, y un ratio proteína-creatinina en orina (UPC) que dio <0.2 (rango de referencia <0.2). Ese fue el punto inicial del diagnóstico, siendo la nefritis intersticial el principal diagnóstico diferencial.
En ese momento el paciente pasa a ser considerado un paciente con ERC y entra en el plan de control para este tipo de enfermedades tal como recomienda la IRIS (International Renal Interest Society®). Se estadía como ERC en fase II no proteinúrica y no hipertensiva.
En el momento del diagnóstico, también se le pidió a la propietaria que rellenara la ficha dietética (Figura 4) de forma completa durante los siguientes 15 días, para poder hacer un cálculo correcto de las calorías, proteínas y fósforo ingerido por parte del paciente, así como averiguar las cantidades de agua consumidas a diario para mejorar en la medida de lo posible la condición corporal del gato (ver en el apartado de tratamiento las estrategias de cada momento).
Durante los siguientes años se sigue de cerca al paciente con revisiones y controles analíticos cada seis meses. Aproximadamente a los dos años del diagnóstico de la enfermedad cuando la creatininemia llega a los 2 mg/dl. Se inicia al paciente en una dieta renal con una adaptación muy lenta y progresiva. Como este paciente resultó ser muy neofóbico no fue nada fácil y se tardó entre seis y siete meses en encontrar una dieta renal adecuada que comiera con regularidad.
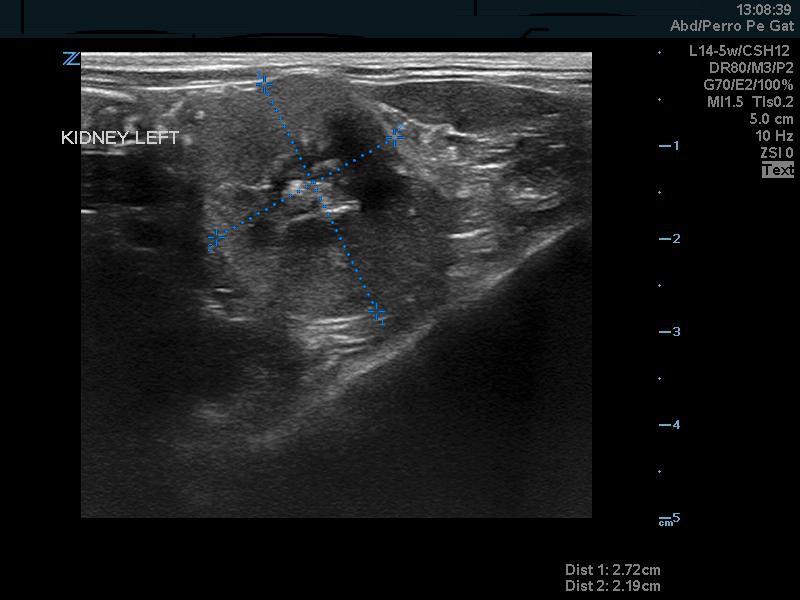
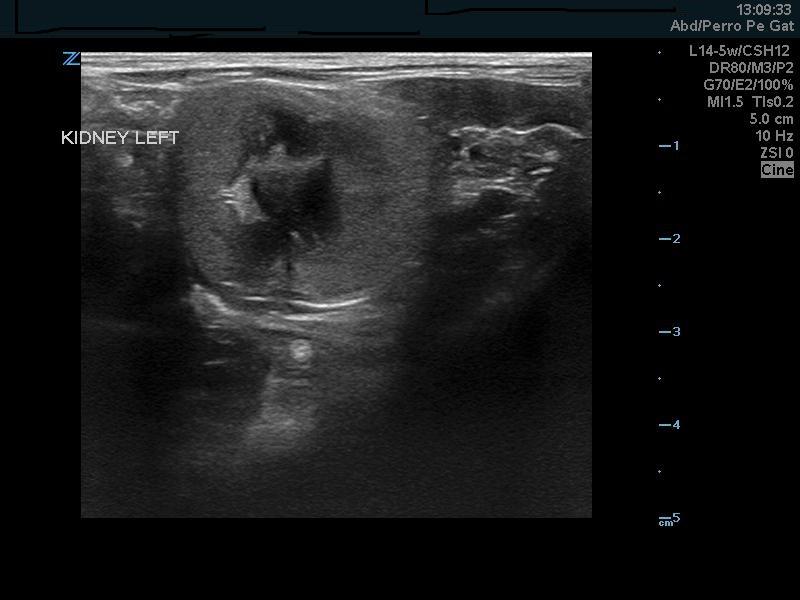
Segundo periodo (color naranja)
Casi diez meses tras el inicio de la terapia nutricional con una dieta renal y ya con una edad de 14 años, el paciente nos es traído de urgencias. Se ha pasado toda la noche vomitando. Tras un examen físico completo cabe destacar: una fuerte deshidratación, dolor lumbar, una temperatura corporal de 39.9 ºC a las 9:35 de la mañana y su presión arterial en ese momento, a pesar de la falta de volemia, fue de 200 mmHg. En el estudio de la orina destacó piuria con presencia de cocos Gram + fagocitados en su interior.
El análisis bioquímico destacó una creatininemia de 7 mg/dl y una hipercalemia importante, lo que lleva a pensar que el paciente está sufriendo de una pielonefritis. Una vez estabilizado mínimamente se le realizó una ecografía renal detectando una dilatación pélvica bilateral que junto con el cultivo positivo a Enterococcus faecalis confirma el diagnóstico clínico.
Una vez la fiebre se controló y empezó a comer (48 h post ingreso) se le dio el alta para seguir en casa el tratamiento por vía oral. Durante las siguientes revisiones se confirmó que en esta nueva “fase” el paciente era hipertenso de forma mantenida e hipocalémico de forma intermitente (ver en el apartado de tratamiento las estrategias de cada momento) y su creatininemia se estabilizó sobre los 3.2 mg/dl. El paciente se reclasificó como fase IRIS III hipertensiva no proteinúrica.
Tercer periodo (color rojo)
Casi al año del episodio de la pielonefritis el paciente vuelve de urgencias. Lleva varios días hiporéxico. En la exploración física, la deshidratación severa (>10%) es el único síntoma clínico relevante y tras la toma de muestras, en esta ocasión, no se encuentra motivo alguno para su empeoramiento y se clasifica el evento como “crisis urémica”.
En este episodio el paciente requirió bastante más tiempo de hospitalización (7 días) y necesitó de nutrición enteral asistida mediante sonda nasoesofágica. Como resultado de esta crisis, la creatininemia una vez estabilizado el paciente se quedó en 4 mg/dl, entrando así en fase IRIS IV, hipertensiva y proteinúrica. Sin embargo, lo que marcó una gran diferencia es que el hematocrito del paciente que se mantuvo alrededor del 12% llamando mucho la atención la falta de actividad física y la pérdida de apetito.
Por este motivo se instauran una serie de medidas terapéuticas (ver en el apartado de tratamiento las estrategias de cada momento).
Cuarto periodo "final" (Línea granate)
A las 18 semanas de la crisis urémica el paciente vuelve a ser hospitalizado por vómitos, hematuria y periuria. En este momento, el cultivo de orina devuelve un resultado positivo a E. coli. No hay dilatación pélvica renal, ni fiebre. Afortunadamente el tratamiento con antimicrobianos resulta con una rápida mejoría clínica del paciente que empieza a comer a las 72 h del ingreso. La creatininemia se estabiliza en 6 mg/dl y cada vez se hace más difícil que ingiera las calorías mínimas que junto con la dificultad cada vez mayor de administrar medicación obligó a su cuidadora a solicitar la eutanasia humanitaria del paciente.
Bibliografia
- Lund EM, Armstrong PJ, Kirk CA, et al. Health status and population characteristics of dogs and cats examined at private veterinary practices in the United States. J Am Vet Med Assoc. 1999 y 214:1336–1341.
- http://www.iris-kidney.com/guidelines/index.html. [En línea]
- Witzel AL, Bartges J, Kirk C et al. Nutrition for the normal cat En: The Cat Clinical Medicine and Management. Aut Little S. (2012) Capítulo 16.
- Jun, Grant DC. Effect of water source on intake and urine concentration in healthy cats. Feline Med Surg. 2010 y 12(6):431-4.
- Ross SJ, Osborne CA, Kirk CA, Lowry SR, Koehler LA, Polzin DJ. Clinical evaluation of dietary modification for treatment of spontaneous chronic kidney disease in cats. J Am Vet Med Assoc. 2006 Sep 15 y 229(6):949-57.
- Dorsch R, von Vopelius-Feldt C, et al. Urinary tract infections in cats. Prevalence of comorbidities and bacterial species, and determination of antimicrobial susceptibility to commonly used antimicrobial agents. Tierarztl Prax Ausg K Kleintiere Heimtiere.
- Mayer-Roenne B, Goldstein RE, Erb HN. Urinary tract infections in cats with hyperthyroidism, diabetes mellitus and chronic kidney disease..J Feline Med Surg. 2007 Apr y 9(2):124-32. [En línea]
- Dorsch R, Teichmann-Knorrn S, Sjetne Lund H. Urinary tract infection and subclinical bacteriuria in cats: A clinical update. J Feline Med Surg. 2019 Nov y 21(11):1023-1038.
- Weese JS, Blondeau J, Boothe D et al. International Society for Companion Animal Infectious Diseases (ISCAID) guidelines for the diagnosis and management of bacterial urinary tract infections in dogs and cats. Vet J. 2019 May y 247:8-25.
- Taylor SS, Sparkes AH, Briscoe K. ISFM Consensus Guidelines on the Diagnosis and Management of Hypertension in Cats. J Feline Med Surg. 2017 Mar y 19(3):288-303.
- Matthews KL, Palmer MA, Capra SM. Dietitians' opinions regarding refeeding syndrome, clinical guidelines and extended scope of practice. Nutr Diet. 2018 Sep y 75(4):397-405.
- Sent U, Gössl R, Elliott J, Syme HM, Zimmering T. Comparison of Efficacy of Long-term Oral Treatment with Telmisartan and Benazepril in Cats with Chronic Kidney Disease. J Vet Intern Med. 2015 Nov-Dec y 29(6):1479-87.
- Langston CE, Reine NJ, Kittrell D. The use of erythropoietin. Vet Clin North Am Small Anim Pract. 2003 Nov y Review., 33(6):1245-60.
- King J, Tasker S, & Gunn-Moore D. et al. Prognostic Factors in Cats with Chronic Kidney Disease. Journal of veterinary internal medicine. 21(5):906-16 · September 2007.
- Chakrabarti S, Syme, HM and Elliott J. Clinicopathological variables predicting progression of azotemia in cats with chronic kidney disease. J Vet Intern Med 2012 y 26:275-281.
- http://asocolnef.com/wp-content/uploads/2018/06/Cap%C3%ADtulo-Enfermedad-Renal-Cro%CC%81nica.pdf. [En línea]
- Dow SW1, Fettman MJ, Curtis CR, LeCouteur RA. Hypokalemia in cats: 186 cases (1984-1987). J Am Vet Med Assoc. 1989 Jun 1 y 194(11):1604-8.
- Scherk MA, Laflamme DP. Controversies in Veterinary Nephrology: Renal Diets Are Indicated for Cats with International Renal Interest Society Chronic Kidney Disease Stages 2 to 4: The Con View. Vet Clin North Am Small Anim Pract. 2016 Nov y 46(6):1067-94. [En línea]
- Polzin DJ, Churchill JA. Controversies in Veterinary Nephrology: Renal Diets Are Indicated for Cats with International Renal Interest Society Chronic Kidney Disease Stages 2 to 4: The Pro View. Vet Clin North Am Small Anim Pract. 2016 Nov y 46(6):1049-65. [En línea]
- Reynolds BS, Chetboul V, Nguyen P, Testault I et al. Effects of dietary salt intake on renal function: a 2-year study in healthy aged cats. J Vet Intern Med. 2013 May-Jun y 27(3):507-15.
 by Multimédica
by Multimédica