Emergencias oncológicas en caninos y felinos
Resumen breve
El cáncer es un conjunto de enfermedades crónicas complejas que puede involucrar uno o más sistemas del organismo. Se puede originar en casi cualquier tejido del paciente y se caracteriza por una proliferación anormal y descontrolada de células que sobrepasan los límites habituales. Como regla general, conlleva la invasión de estructuras cercanas y/o la propagación a otros órganos en el proceso conocido como metástasis.El cáncer en líneas generales evoluciona de forma progresiva…
Índice de contenidos
Introducción
El cáncer es un conjunto de enfermedades crónicas complejas que puede involucrar uno o más sistemas del organismo. Se puede originar en casi cualquier tejido del paciente y se caracteriza por una proliferación anormal y descontrolada de células que sobrepasan los límites habituales. Como regla general, conlleva la invasión de estructuras cercanas y/o la propagación a otros órganos en el proceso conocido como metástasis.
El cáncer en líneas generales evoluciona de forma progresiva siendo casi siempre predecible. El veterinario puede anteponerse a las complicaciones que vayan aconteciendo antes que estas lleven al paciente a un evidente sufrimiento y rara vez se está ante una emergencia propiamente dicha ocasionada por el cáncer de forma directa. Otra forma de analizar las emergencias oncológicas puede darse entendiendo que cualquier paciente con esta enfermedad puede llegar a una instancia de descompensación en la que la emergencia aparezca. Tal es el caso de un mesotelioma que genera un derrame pleural o una neoplasia en la base cardíaca con derrame pericárdico. En estas situaciones, habrá un punto en el que el paciente pueda llegar a padecer una disnea aguda de tipo restrictiva o un colapso cardíaco derecho con riesgo de vida inminente. El punto radica en que probablemente la emergencia se genere por una inacción previa más que por la enfermedad oncológica en sí.
Al hablar de emergencia como su nombre indica se refiere, por ejemplo, a la ruptura repentina del bazo debido a un hemangiosarcoma. La hemorragia activa que genera requiere atención inmediata por parte del veterinario. Por otro lado, el mismo paciente puede presentarse por un cuadro de decaimiento inespecífico, en la palpación rutinaria en la consulta clínica o con una ecografía de abdomen previo a la ruptura del órgano. En este caso requiere un accionar expédito, pero sin que eso se considere una emergencia. En definitiva, el lector puede advertir que el hemangiosarcoma esplénico no es una emergencia oncológica en sí misma, sino que la emergencia será la ruptura del órgano con un compromiso hemodinámico agudo.
Resulta interesante considerar que el tutor de un paciente con cáncer está muy afectado emocionalmente y puede confundir con facilidad una situación de descompensación de la enfermedad oncológica con una emergencia, así como probablemente pueden pretender que se realicen tratamientos para la enfermedad con la premura de una emergencia cuando esto puede no ser lo más conveniente.
Por último, es necesario recordar dos situaciones que, aunque de forma poco habitual, pueden llevar a una emergencia. La primera incluye los síndromes clínicos asociados a la neoplasia conocidos como “síndromes paraneoplásicos” si bien hay muchos, la hipercalcemia y la hipoglucemia son las que pueden llevar al paciente a una situación de emergencia rápidamente. La segunda situación no está vinculada a la enfermedad propiamente dicha sino a los tratamientos oncológicos que pueden de forma muy ocasional generar un “síndrome de lisis tumoral aguda” o signos secundarios de gravedad por el tratamiento instaurado, que puede llevar o contribuir a la descompensación del paciente poniendo en riesgo la vida.
En este artículo se desarrollarán las situaciones oncológicas que pueden encuadrarse dentro de una emergencia, pero que el manejo detallado de las mismas no tiene en sí particularidades distintas al manejo de pacientes no oncológicos.
Primeros pasos al recibir al paciente
Desde un punto de vista general las familias de pacientes con enfermedades oncológicas pueden saber o no que el paciente tiene cáncer debiendo el veterinario analizar los parámetros clínicos afectados en orden de prioridad adecuado y evaluar las causas de dichas alteraciones.
A modo de resumen se sintetizan en la Tabla 1diversas situaciones que pueden aparecer en una primera consulta con una reflexión para cada una. Es recomendable que cuando el veterinario de emergencias determina que el paciente no tiene una emergencia pueda dar las explicaciones y la contención necesaria a la familia y colabore con los primeros pasos para el manejo correspondiente. Hay que considerar que el veterinario en guardia de emergencias puede ser quien contacta por primera vez con un paciente oncológico. La comunicación adecuada y la contención puede hacer la diferencia para que el propietario decida en ese momento atender, diagnosticar y tratar al paciente o decidir la eutanasia.
Tabla 1. Situaciones típicas de pacientes con cáncer que se pueden presentar al consultorio de emergencias sin que se trate ciertamente de una emergencia oncológica. Lejos de desatender al paciente se propone que el especialista en emergencias conozca las mismas y oriente al paciente en los primeros pasos para concluir el proceso diagnóstico y terapéutico específico.
| Característica clínica en la primera consulta | Comentarios |
|---|---|
| Epistaxis por una neoplasia nasal | Situación muy angustiante que no suele ser emergencia. Normalmente la rinoscopia permite descartar diagnósticos diferenciales y si se desconoce la causa de la hemorragia, pueden considerarse otros diferenciales a nivel sistémico. La tomografía se utiliza para establecer la extensión y las relaciones de la neoplasia con otras estructuras anatómicas. Siempre recordar que hay enfermedades como el tumor venéreo transmisible (TVT) que pueden curarse aún en casos de compromiso local muy severo en la cavidad nasal. El diagnóstico oncológico más frecuente suele ser carcinomas o sarcomas de cavidad nasal |
| Sangrado tumoral por neoplasias de tejidos blandos | Situación muy angustiante que no suele ser emergencia. Pueden ser crónicas e inducir anemia, cuando son activas. Típicamente se ven en hemangiosarcomas cutáneos o neoplasias mamarias. Suelen requerir atención rápida pero pocas veces el cuadro implica una emergencia. Los vendajes y protección de la lesión son un buen inicio hasta que el paciente se pueda estadificar y considerar una intervención quirúrgica de intención definitiva o algún tratamiento paliativo. En casos de infección o extensa necrosis suele recomendarse terapia antibiótica de amplio espectro. |
| Neoplasia en cavidad oral | Situación muy angustiante que no es una emergencia. Se caracterizan por sangrado a veces activo que aparece cuando el paciente se muerde la neoplasia. Otros signos clínicos son el dolor moderado a severo, la dificultad para abrir la boca, la deformación facial, el compromiso ocular y/o nasal y siempre están asociadas a infección con halitosis. El sangrado suele resolverse solo espontáneamente pero es recurrente. Se recomienda el examen de la cavidad oral bajo sedación y el manejo analgésico ambulatorio. Es necesario completar la estadificación oncológica y recordar que algunos tipos histológicos de la cavidad oral como el melanoma tiene alto potencial metastásico. La tomografía computada es útil para el planeamiento quirúrgico de intención curativa o la decisión de un tratamiento paliativo con radiación o electroquimioterapia. |
| Disquecia o tenesmo por una masa intestinal, anal o perianal | Situación angustiante que no es una emergencia. Normalmente las neoplasias de la región perianal producen dificultad para defecar, pacientes muy incómodos que vocalizan al defecar o deambulan intentando una posición más cómoda. Es un síntoma derivado del crecimiento de la masa que obstruye el colon, recto o el esfínter anal. En una instancia posterior puede programarse la estadificación completa, diagnóstico específico y evaluar la posibilidad de un procedimiento resolutivo o paliativo para permitir la normal defecación. |
| Disuria por neoplasia en trígono vesical o uretra | Las neoplasias del trígono vesical o la uretra no suelen ser consideradas dentro de las emergencias, suelen presentarse con polaquiuria y/o hematuria por semanas o incluso meses, pero en determinados casos el crecimiento tumoral y/o la contracción de esfínter uretral interno pueden conducir a una obstrucción urinaria, por lo tanto es en este momento donde el cuadro puede considerarse de resolución urgente. En ciertos casos más extremos puede romperse la vejiga con el consiguiente uroabdomen que debe atenderse como una emergencia. Normalmente asegurar la vía urinaria permeable con una sonda o con una derivación vesical es suficiente para dar tiempo a la estadificación del paciente, diagnóstico oncológico y tratamiento. |
| Convulsiones por neoplasia que compromete directa o indirectamente el SNC | Las convulsiones en sí son motivo de urgencia independientemente del origen de esta. En el caso de neoplasias suele observarse un incremento de la presión endocraneana en conjunto con el efecto compresivo de la masa, pudiendo haber signos previos a la convulsión que lleven al veterinario a sospechar de una masa en SNC, sobre todo en perros añosos de aparición repentina. Por otro lado, puede darse el caso que el paciente concurra a una primera consulta de emergencia en status convulsivo. La atención específica y el uso de corticoides suele estar indicado de forma paliativa mientras se planifica la estadificación o mientras se llega al diagnóstico con tomografía o resonancia magnética y en una instancia posterior, se considera la posibilidad de una intervención quirúrgica o radioterapéutica según justifiqué. Ninguna de estas maniobras se realiza de emergencia. |
| Caquexia oncológica | Es un síndrome clínico muy frecuente y que cuando la familia lo advierte suele angustiarse mucho. Denota una condición crónico consuntiva de larga data, si bien en algunos pacientes el deterioro puede ser más rápido (por ejemplo en linfomas o sarcomas histiocíticos) no conlleva en ningún caso una condición de urgencia o emergencia. Es una condición en general de avance tumoral y por tal motivo debe considerarse su intervención rápida desde el punto de vista terapéutico antitumoral; desde lo metabólico consiste en la modificación de un plan nutricional, el tratamiento del dolor si lo hubiere o tratar la causa de base. |
| Dolor agudo o Dolor Severo | El dolor es muy frecuente en muchas dolencias oncológicas suele ser crónico, progresivo y normalmente su manejo se instaura desde el inicio, por lo cual rara vez una agudización conlleva una emergencia. Hay que considerar que algunos tutores acuden a servicios de emergencias por el dolor como motivo de consulta, independientemente de su origen. En estos casos suele requerir una rápida integración del cuadro clínico para considerar en conjunto el origen y el tipo de dolor para un correcto plan de analgesia. El dolor cuando es severo puede descompensar o incluso poner en riesgo la vida del paciente. El manejo del dolor es transversal al manejo de la enfermedad de base sea oncológica o no, o sea una emergencia o no lo que acomete al paciente. |
| Crecimiento abrupto del tumor. En cualquier ubicación anatómica | La tendencia de cualquier masa neoplásica es al crecimiento progresivo, hay casos en los que el crecimiento lento no es tenido en cuenta. Cuando una masa de crecimiento lento crece más rápido el propietario asume un criterio de emergencia lógicamente sin serlo. Estos casos no son emergencias, pero si requiere una acción rápida de estadificación y guía de un especialista en oncología para considerar alguna alternativa de tratamiento que pueda instaurarse. Es menester aclarar que en una fase de crecimiento abrupto la intervención quirúrgica sin planificación puede conllevar riesgos para el paciente, para el desenlace de la enfermedad y no se recomienda. La ubicación de la neoplasia puede ser importante ya que en ciertos casos puede rápidamente llevar al paciente a una situación de emergencia, ejemplo típico de una masa laríngea. |
Lamentablemente, así como muchos pacientes oncológicos concurren a guardia de emergencias sin emergencias, la situación inversa también ocurre, en la cual un paciente con una afección grave espera con demora un turno oncológico cuando requiere atención urgente para su compensación ingresando al consultorio en situación de emergencia sin haber considerado la gravedad del caso (Figura 1).
Emergencias causadas por el tumor primario
La ruptura de un órgano, estructura vascular o el derrame de líquido pleural o pericárdico son las emergencias oncológicas más habituales. El riesgo de su presentación estará determinado por la localización y cronicidad de aparición en el paciente. Como se mencionó anteriormente el sangrado de neoplasias cutáneas o nasales, si bien son causales de atención primaria, rara vez son emergencias oncológicas pero requieren una pronta atención.
Hemoabdomen
Es una de las principales emergencias relacionadas directamente con el tumor primario o sus metástasis. Se genera específicamente por la ruptura del órgano involucrado de manera espontánea o ante un trauma leve como bajar de cierta altura o movimientos bruscos en diversas situaciones. La principal enfermedad oncológica en la que aparece esta situación es el hemangiosarcoma, principalmente el de origen esplénico, pero también se lo puede encontrar en hígado, riñón, rara vez en vejiga, adrenal o próstata; incluso puede estar en cavidad torácica en relación a la base cardíaca, o en otras localizaciones como el músculo esquelético, tejido subcutáneo o piel. La principal razón del sangrado es la tortuosidad o malformación de los vasos sanguíneos causada por la angiogénesis tumoral excesiva que tiende a la generación de micro-coágulos, consecuente isquemia y necrosis, tornándose esto en un círculo vicioso. Otros tumores también pueden generar un hemoabdomen como el carcinoma hepatocelular masivo, el adenocarcinoma adrenal (sobre todo aquel que invade la vena cava) o el linfoma esplénico. Es interesante que el número de masas puede ser variable así como su tamaño, de igual manera el crecimiento abrupto de la lesión puede llevar frecuentemente a esta situación. En la mayoría de los casos la intervención quirúrgica de forma urgente es la indicación más adecuada y el paciente quedará hospitalizado hasta su recuperación. Puede ocurrir el caso de pacientes con hemorragia cuya resolución quirúrgica no sea sencilla, ya sea por una eventual irresecabilidad o por la presencia de múltiples lesiones metastásicas; en estos casos, el equilibrio entre un intento quirúrgico para la resolución de la hemorragia y la eutanasia es muy delicado ya que estos casos una vez compensados vuelven a repetir episodios de sangrado. El manejo paliativo con transfusiones reiteradas ante hemorragias activas es más frecuente en medicina humana y no es práctica recomendada en veterinaria.
El abordaje clínico de un paciente con hemoabdomen oncológico no difiere de aquel causado por enfermedades no tumorales. Los signos clínicos son los compatibles con un shock hipovolémico con mucosas pálidas, decaimiento abrupto, incoordinación, ausencia de respuesta a estímulos, abdomen doloroso o distensión abdominal. Las maniobras complementarias para identificar el sangrado como: sucusión, laparocentésis con visualización de líquido hemorrágico que no coagula y medición de hematocrito para su comparación con la sangre periférica y/o realización de eco-FAST permitirán la identificación del cuadro. La ultrasonografía no es absolutamente necesaria, pero en el caso que pueda ser realizada sin dilaciones puede ser de gran ayuda para localizar el órgano, identificar la presencia de la masa o incluso evaluar otros órganos mientras se planifica la extirpación de el/los órgano/s afectado/s por laparotomía exploratoria.
Dentro de los estudios de estadificación de esta situación siempre y cuando el paciente esté estable para su realización, comprende además del perfil general de sangre, las radiografías de tórax en tres proyecciones, el electrocardiograma y ecocardiograma para descartar masas en la base cardíaca y presencia de arritmias. Es necesario que el veterinario que está atendiendo la emergencia conozca la enfermedad, evalúe el grado de compensación del paciente y tome las medidas que se consideren para salvar al paciente. Estadificar al paciente de forma completa puede no ser la mejor opción en muchos casos ya que puede demorar la intervención y llevar al fallecimiento del paciente.
Durante la cirugía la prioridad es la extirpación del órgano que tiene la neoplasia de forma tal de controlar la hemorragia. Siempre el cirujano que realice la intervención debe estar preparado para resolver situaciones inesperadas, ya que el paciente que se opera en emergencia puede tener una estadificación incompleta y en el momento puede haber hemorragia en dos o más órganos requiriendo una intervención más compleja que la planificada en un principio. Por ejemplo, esplenectomía y nefrectomía o esplenectomía y lobectomía hepática. Las tomas de muestras adicionales son necesarias pero la pertinencia de las mismas se considerará en el balance de riesgos para el paciente.
El uso de transfusiones sanguíneas con sangre entera de donante in situ es lo ideal, ya que se permite reponer todos los hemocomponentes. Luego, pueden utilizarse hemoderivados como opción para reponer glóbulos rojos que es lo prioritario en la mayoría de los casos. Existen reportes de que la autotransfusión puede ser una alternativa en situación de emergencia pero se debe considerar esto una situación excepcional en un contexto en el que no haya alternativas. Otra complicación muy frecuente en masas grandes del bazo es la presencia de arritmias cardíacas producto de la liberación de sustancias arritmogénicas desde el bazo tumoral y su tratamiento antes, durante y después de la cirugía es necesario. Normalmente son arritmias extracardíacas que no imposibilitan el procedimiento pero deben monitorearse incluso hasta 48 h después de la cirugía.
El órgano extirpado debe ser remitido indiscutiblemente entero a histopatología para su diagnóstico definitivo y el manejo oncológico será específico para ese paciente y estadio.
Derrames en cavidades
La efusión es la colecta de líquido anormal dentro de una cavidad corporal. Una pequeña cantidad de líquido acelular y bajo en proteínas es fisiológico, pero cuando la capacidad reabsortiva se supera, ya sea por aumento de secreción de las células mesoteliales, causado por cuadro obstructivo del drenaje, irritación, inflamación, aumento de gradiente oncótico o aumento de presión hidrostática, o inclusive por el desarrollo de tumores de origen mesotelial, se crea derrame formando un tercer compartimiento.
En los pacientes oncológicos con determinados tipos tumorales la presencia de derrame pleural, pericárdico o peritoneal puede ser un cuadro común de encontrar (Figura 2).
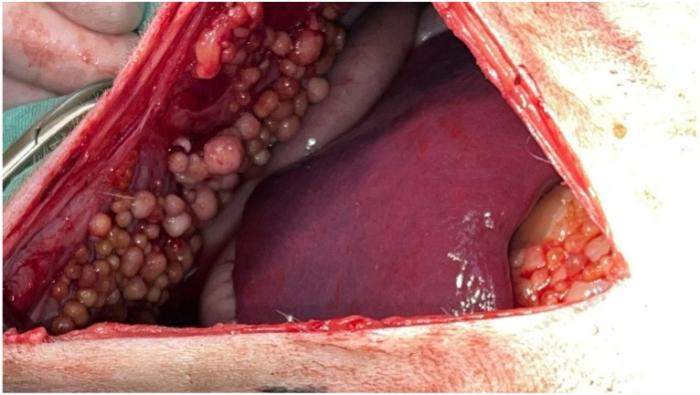
Es relativamente infrecuente que un derrame de origen oncológico pueda generar una emergencia, aunque en el caso del derrame pericárdico o pleural severo puede haber colapso circulatorio poniendo rápidamente en riesgo la vida del paciente. En la Tabla 2 se resumen las neoplasias frecuentemente relacionadas con derrames en cavidades.
Tabla 2. Neoplasias frecuentemente asociadas con derrames en cavidades.
| Colecta líquida o hemorrágica en pleura Carcinoma primario de pulmón / Metástasis pleuropulmonares de diversos primarios / Mesotelioma/ Linfoma mediastínico / Timoma / Tumores cardíacos / Pacientes pericardiectomizados por derrame pericárdico |
| Colecta líquida o hemorrágica en Peritoneo Neoplasia hepática / Hemangiosarcoma esplénico/ Metástasis peritoneal / Mesotelioma / Carcinomatosis. |
| Colecta líquida o hemorrágica en pericardio Hemangiosarcoma de la base cardíaca / Quimiodectoma / Mesotelioma |
Una emergencia por un derrame es indudablemente más frecuente cuando afecta al saco pericárdico. Los tumores cardíacos más frecuentes son los hemangiosarcomas (HSC) cardíacos y las neoplasias neuroendocrinas del cuerpo aórtico (NCA). En el caso del HSC los derrames suelen ser hemorrágicos y en los NCA serosanguinolentos. El espacio pericárdico es el que menos cantidad de líquido puede alojar, por lo cual las colectas pueden llevar a un aumento de presión dentro del saco que puede colapsar el corazón derecho llevando a una emergencia. El paciente puede tener al examen general sonidos cardíacos apagados, pulso débil, signo hepatoyugular, debilidad, congestión hepática y llevarlo directamente a un estado de shock. Los hallazgos en las radiografías simples pueden hacer sospechar de una colecta pericárdica debido al hallazgo típico de una silueta cardíaca de aspecto globoso y la ultrasonografía confirma la sospecha (Figura 3).
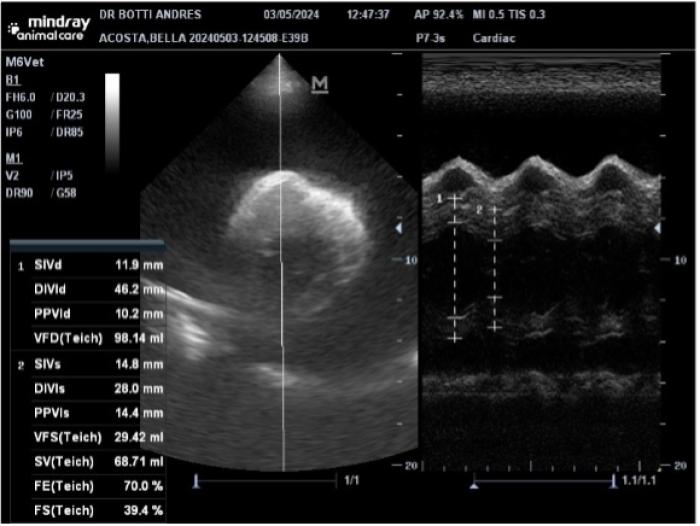
Con la ultrasonografía se puede evidenciar la colecta pericárdica con facilidad e incluso puede ser usada para guiar el drenaje. El líquido pericárdico obtenido debe acondicionarse con y sin anticoagulante, centrifugar y analizar el sedimento para realizar citología. Es importante recordar que, si bien está indicado el análisis del líquido, lamentablemente pocas veces alcanza un nivel de confianza tal que permita validar un diagnóstico definitivo; la concentración mediante cytospin o citocentrífuga permite aumentar la sensibilidad de la muestra.
Otra complicación que puede darse en las neoplasias cardíacas, probablemente más común que el derrame pericárdico, es la presencia de arritmias consideradas extracardíacas y dadas en muchos casos por compresión de la masa sobre el propio corazón. En estos casos la arritmia puede ser tratada y rara vez conlleva una emergencia.
El linfoma mediastínico tanto en gatos como en perros (Figura 4) puede traer un derrame pleural asociado por compresión, infiltración e inflamación. A su vez puede haber pacientes que presenten aumento severo del tamaño del linfocentro mediastínico, más comúnmente en felinos, sin presencia o mínima de líquido pleural, malinterpretando los resultados radiológicos o clínicos. Contar con un estudio de eco-FAST o ecografía torácica permite la identificación y posible toma de muestra. Si bien estos casos rara vez generan una emergencia, puede haber situaciones que conllevan a la misma y contar con un rápido diagnóstico citológico permitirá iniciar rápidamente un tratamiento que reduzca el tamaño de la masa y disminución del líquido consecuente.
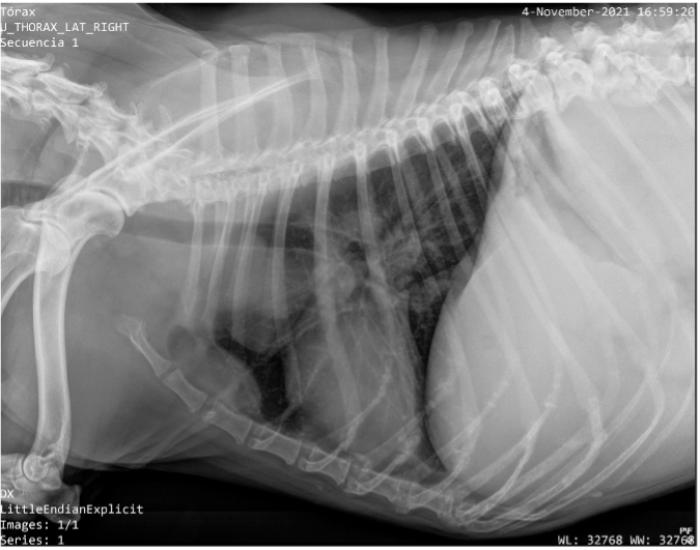
Hemorragias externas
Como se mencionó anteriormente las hemorragias externas por tumores sangrantes no suelen ser una emergencia, pero sí una situación desesperante para los tutores. La mayoría de los pacientes con pérdida continua de sangre están compensados clínicamente y permite al veterinario su estabilización para la resolución del cuadro. A modo de ejemplo se pondrán las dos situaciones de mayor frecuencia y relevancia en pacientes oncológicos.
El sangrado nasal espontáneo por carcinomas o sarcomas nasales suele ser precedida por epistaxis uni o bilateral de curso más prolongado. La resolución quirúrgica de los tumores nasales suele ser compleja y pocas veces resolutiva dependiendo del estadio y el subtipo tumoral. El manejo de la hemorragia está direccionado al control de manera farmacológica o mecánica, y posterior evaluación resolutiva del cuadro primario. La aplicación de electroquimioterapia (EQT) y/o quimio-radioterapia en determinados casos puede ayudar a disminuir los signos clínicos logrando una respuesta parcial.
Por otro lado, la pérdida continua de sangre dada por tumores cutáneos como el carcinoma escamoso (CCE) o el hemangiosarcoma cutáneo (HC) suele ser continua y de larga data, generando una anemia que suele ser de tipo normocítica normocrómica y arregenerativa moderada o marcada dependiendo de la frecuencia y el tiempo. Estas dos patologías suelen ser encontradas en perros despigmentados o en regiones de alopecia producidas por la actividad de rayos UV. El abordaje terapéutico en ambos casos requiere el control del proceso tumoral. La cirugía oncológica es el método de elección para el CE y el HC pero en determinadas localizaciones anatómicas la EQT por su efecto “vascular lock” que provoca el cierre transitorio de la microvasculatura y respuesta tumoral eficaz, puede ser un tratamiento de primera línea.
Síndromes paraneoplásicos como causales de emergencias
Los síndromes paraneoplásicos (SP) pueden definirse como los signos sistémicos causados por efectos remotos del cáncer o sus metástasis. Es importante que el médico veterinario sea capaz de identificar y manejar los SP, ya que estos pueden incrementar la morbimortalidad del cáncer. Su aparición puede ser el primer signo de que el paciente padece cáncer o indicar la recidiva en pacientes en remisión. En algunos casos pueden ser tan severos que descompensan al paciente hasta su fallecimiento.
Hipercalcemia paraneoplásica
Es uno de los síndromes paraneoplásicos que frecuentemente puede generar una situación de emergencia. Entre sus causas, la secreción sistémica de la proteína relacionada con la hormona paratiroidea (PTHrP) es la más usual pero también pueden encontrarse niveles séricos elevados de1,25-dihidroxivitamina D y hormona paratiroidea (PTH). Este síndrome puede encontrarse en linfomas, en general mediastínico y/o fenotipo T, carcinomas apocrinos de sacos anales (AGASACA), carcinoma mamario, algunas neoplasias neuroendocrinas y mieloma múltiple, entre otras.La identificación de la hipercalcemia (más de 12 mg/dl o 1.45 mmol/l) en caninos es principalmente paraneoplásica, a diferencia del gato. Otras causas no neoplásicas de hipercalcemia que deben considerarse son: error del laboratorio, falla renal, enfermedades granulomatosas, enfermedad de Addison, intoxicación con vitamina D, lesiones esqueléticas o crecimiento fisiológico.
La presentación clínica de la hipercalcemia suele ser inespecífica y desarrollarse gradualmente lo que lleva a un diagnóstico tardío. Los signos comprenden náuseas, vómitos, anorexia, deshidratación, polidipsia y poliuria, pérdida de peso y debilidad. En casos severos pueden ocurrir complicaciones cardiovasculares o signos neurológicos como convulsiones. El manejo terapéutico consiste en identificar y tratar el tumor primario. El manejo médico de la hipercalcemia depende de su severidad y de su relación con signos clínicos. En elevaciones ligeras (12.5 mg/dl) con signos clínicos mínimos solo requieren de la hidratación del paciente. En elevaciones moderadas con signos clínicos se debe expandir el volumen vascular con 100-130 ml/Kg/día de solución salina para incrementar la tasa de filtración glomerular, con la consecuente disminución de la absorción renal de calcio e incremento en la excreción de sodio y calcio. En pacientes bien hidratados se puede administrar furosemida a dosis de 2-4 mg/kg endovenoso o por vía oral 2 veces al día, ya que inhibe la resorción de calcio a nivel de asa de Henle. Se puede utilizar también prednisolona a dosis de 0.5-1 mg/kg/día ya que inhibe el factor activador de osteoclastos, prostaglandinas y la absorción de calcio a nivel intestinal. Debido a que los esteroides tienen efectos citotóxicos contra linfoma, se recomienda no administrar antes de confirmar el diagnóstico; su uso puede retrasar la confirmación de la enfermedad y/o generar resistencia al tratamiento quimioterápico. Los bifosfonatos que se unen a la hidroxiapatita en hueso e inhiben la disolución de cristales, el pamidronato a 1-2 mg/kg Intravenoso en infusión lenta en paciente que está recibiendo fluidos y está hidratado es recomendable en pacientes refractarios.
Hipoglucemia paraneoplásica
La concentración normal de glucosa en plasma varía de 70-120 mg/dl. Un paciente es considerado hipoglucémico cuando es menor a este rango aunque en una hipoglucemia paraneoplásica puede llegar a valores desde indetectables para el método rápido hasta 40-50 mg/dl. Los mecanismos propuestos de hipoglucemia en cáncer son secreción de insulina o un factor similar a insulina por el tumor, falla de la gluconeogénesis o metástasis hepática masiva. Los principales tumores asociados con hipoglucemia son insulinomas, carcinomas hepatocelulares, hemangiosarcomas, carcinomas mamarios y el carcinoma pulmonar. La causa más común de hipoglucemia de origen extrapancreático es la producción de un factor de crecimiento insulínico (IFG) por el tumor, este factor se une a receptores celulares estimulando el crecimiento celular resultando en efectos anabólicos sobre músculo, tejido adiposo e hígado. Los signos clínicos varían dependiendo del grado y duración de la hipoglucemia, así como de la tasa de disminución de la glucosa, generalmente predominan los signos neurológicos como son debilidad, ataxia, ceguera, convulsiones y/o coma, que suelen ponerse en evidencia de forma típica postprandial. Es habitual que se active un mecanismo compensatorio adrenérgico ante hipoglucemia crítica mostrando los pacientes temblores, taquicardia, vómito, hambre y varios grados de ansiedad.
La evaluación diagnóstica consiste en realizar una estadificación completa del paciente mediante radiografía de tórax y ultrasonografía de abdomen para determinar el nivel de glucosa sanguínea e insulina en el mismo momento. Lógicamente, valores bajos de glucemia con niveles anormalmente altos de insulina deberían hacer sospechar de un insulinoma. El tratamiento de la hipoglucemia consiste en tratar la neoplasia primaria ya sea por resección quirúrgica, radiación y/o quimioterapia. Sí no es posible retirar el tumor primario debido principalmente a su localización a nivel de rama derecha pancreática e insensibilidad a tratamientos direccionados, se realiza manejo paliativo de la hipoglucemia con alimentaciones frecuentes con una dieta alta en proteína y carbohidratos complejos, la administración de glucocorticoides ya que disminuyen el ingreso periférico de glucosa al músculo al interferir con los receptores de insulina, estimulan la glucogenólisis y gluconeogénesis hepática. La administración de diazóxido (benzotiazida no diurético) que inhibe la secreción de insulina por los islotes pancreáticos, reduciendo el reclutamiento de transportadores GLUT-4 de glucosa a músculo y adiposo y estimula la liberación de adrenalina desde la médula adrenal. La dosis es de 5 mg/kg 2 veces al día vía oral incrementando hasta 30 mg/kg. También puede utilizarse los β-bloqueantes (bloquean la liberación de insulina) como el propanolol o los análogos de la somatostatina (sandoztatin) que decrece la producción hormonal en una variedad de tumores neuroendocrinos, siendo su dosis de 10-20 μg/kg 2-3 veces al día, aunque estos últimos resultan menos efectivos.
Emergencias asociadas al tratamiento oncológico
La mayoría de eventos secundarios posterior al uso de agentes quimioterápicos son de bajo impacto en la calidad de vida y bienestar del paciente oncológico. A diferencia de medicina humana las complicaciones por el uso de fármacos citotóxicos ronda entre un 30-40 % siendo frecuente de grado 1 y 2, 5-10 % de pacientes en grado 3 y esporádicamente pacientes que son considerados en grado 4 o 5.Se identifican tres situaciones de mayor riesgo para el paciente oncológico que puede ocurrir producto del uso de fármacos antitumorales: síndrome de lisis tumoral aguda, neutropenia febril y extravasación de quimioterápicos vesicantes. Por otro lado, si bien los signos gastrointestinales pueden revestir gran importancia no suelen generar un contexto de emergencia, a menos que las situaciones antes mencionadas sean las responsables del cuadro por lo cual serán tratadas en conjunto.
Síndrome de lisis tumoral aguda
SLTA es un conjunto de alteraciones metabólicas causadas por la muerte celular tumoral masiva principalmente causado por el tratamiento quimioterápico. La liberación rápida de sustancias intracelulares genera las complicaciones musculoesqueléticas, cardíacas, renales y neurológicas típicas del cuadro.En medicina humana la muerte celular espontánea puede generar SLTA, que en medicina veterinaria no está reportada y principalmente está asociada a tumores de origen hematopoyético, principalmente al linfoma multicéntrico. El mecanismo fisiopatológico comprende la liberación rápida y en gran cantidad de fosfatos, ácido úrico, ácidos nucleicos, calcio y potasio a partir de la aplicación de un fármaco citotóxico. Esto genera una incapacidad renal de filtración y excreción excediendo su capacidad generando su acumulación.
El principal actor en el daño multiorgánico es el daño renal causado por la acumulación de ácido úrico a nivel del sistema colector tubular de las nefronas generando insuficiencia renal por cuadro obstructivo. La hiperpotasemia es el cambio más rápido debido a su liberación precoz de la célula y su acumulación debido a la insuficiencia renal; por otro lado, la hiperfosfatemia altera el equilibrio fósforo-calcio generando hipocalcemia. La precipitación de cristales de fosfato de calcio en la microcirculación y a nivel de túbulos renales agrava y aumenta la posibilidad de insuficiencia renal. Estos cambios suelen suceder posterior a la aplicación de drogas quimioterápicas dentro de las 48 h aproximadamente y con cambios súbitos en la clínica del paciente. Suele cursar con signos de decaimiento marcado, vómitos incoercibles, diarrea, palidez de mucosas e inclusive cuadro de hipertermia.El tratamiento consiste en la observación temprana por parte del oncólogo y el tutor, por lo cual es clave la comunicación y educación para el reconocimiento de los signos. Frente a la aparición de ellos es necesaria una rápida instauración de fluidoterapia con el objetivo de lograr una hiperhidratación, se entiende como tal la aplicación de por lo menos el doble del volumen de mantenimiento en el día ( 80-120 ml/kg/día). Si el paciente no está con vómitos la utilización de hidróxido de aluminio como quelante de fósforo es de alta utilidad.
Un cuadro que reviste igual importancia y gravedad es el caso del mastocitoma. La muerte celular masiva de mastocitos producto de la utilización no solo de fármacos quimioterápicos si no de inhibidores de tirosina quinasa genera degranulación (Figura 5) de sus componentes intracelulares. El desarrollo clínico de esta situación reviste una gravedad similar al cuadro de SLTA pero los responsables del cuadro son los componentes presentes en los gránulos: quimioquinas, interleuquinas y aminas vasoactivas las cuales son las de mayor relevancia, e incluyen a la histamina y la heparina. El tratamiento es la fluidoterapia, corticoterapia (para evitar degranulación) y la utilización de antihistamínicos y protectores gástricos (omeprazol, sucralfato).
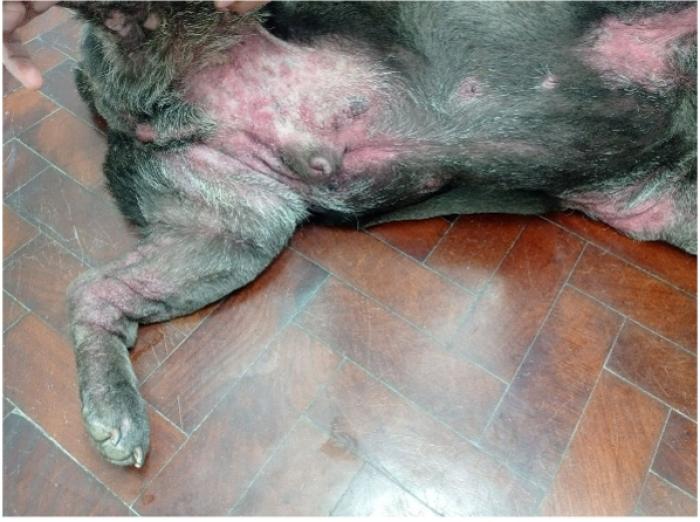
La prevención en SLTA y muerte mastocitaria es difícil, pero evitar quimioterápicos de alto impacto y efectividad con alta carga tumoral, como por ejemplo la utilización de doxorubicina monodroga de primera línea en linfoma multicéntrico, puede evitar la muerte celular masiva y con mayor control, sin alterar la mediana de sobrevida de los pacientes.
Neutropenia febril
La neutropenia inducida por la quimioterapia (NIQ) es un evento relativamente frecuente pero pocas veces reviste gravedad para el paciente. En la mayoría de los casos el descenso de neutrófilos es asintomática y no está asociada a un valor exacto solamente, si no en la susceptibilidad de cada paciente frente al descenso en el conteo. La neutropenia febril (NF) se da en aquellos pacientes que debido a un valor nadir de neutrófilos, el cual puede rondar entre los 1000 a 1500 c/dl o menor a este valor todavía, conduciendo a un síndrome febril generalmente inducido por translocación bacteriana a nivel gastrointestinal, pero puede verse por cuadros bronconeumónicos o cistitis bacterianas. En determinados casos y excepcionalmente puede ocurrir cuando el número se encuentra por debajo de los 500 c/dl, la fiebre puede no presentarse debido a que no se genera suficiente IL-6 para inducir la respuesta hipotalámica producto del escaso conteo celular. La mayoría de los pacientes que suelen cursar con NIQ o NF son aquellos que están en tratamiento con protocolos multidrogas, ejemplos de estos pueden ser el CHOP (ciclofosfamida - doxorubicina - vincristina - prednisolona) o el VAC (vincristina - doxorrubicina - ciclofosfamida). Además, suele haber fármacos como la vinblastina, lomustina o carboplatino (principalmente en perros con peso menor a 10 kg), comúnmente utilizados en protocolos monodroga, que pueden generar valores neutrofílicos bajos debido a ser consideradas drogas con capacidad de generar mielosupresión moderada a marcada.
La NIQ no suele requerir tratamiento siempre y cuando el valor de neutrófilos no descienda por debajo de 1200/1000 neutrófilos según diferentes estudios. En los casos que suceda, independientemente de si haya o no cuadro febril asociado, se recomienda realizar antibioticoterapia profiláctica con amplio espectro. Por su parte la NF, a pesar del valor de neutrófilos, requiere abordaje terapéutico siempre y se recomienda manejo en internación cuando está por debajo de las 500 c/dl. El uso de factor estimulante de colonia granulocítica (G-CSF/filgrastim) es controversial ya sea de manera profiláctica o terapéutica. Es bien conocida la posibilidad de generación de autoanticuerpos y por otro lado la diferencia entre los valores de pacientes tratados y no tratados no es clara. Un artículo menciona la posibilidad de pacientes que hayan sufrido anteriormente NF el uso de G-CSF posterior a la ciclofosfamida en pacientes bajo protocolo CHOP disminuye la severidad de la neutropenia, pero el número de pacientes y el valor estadístico del estudio no es claro. Como nota de autor la mayoría de los pacientes que experimentan NF o NIQ responden bien al manejo sintomático y el uso de filgrastim no mejora la respuesta con respecto a los no tratados.
Extravasación de fármacos quimioterápicos
La aplicación de quimioterapia en caninos y felinos debe ser manejado por personal idóneo, en un ambiente preparado para tal fin y con un paciente que colabore con la correcta colocación de un catéter; la sujeción química con el uso de tranquilizantes mayores y menores ya sea por vía oral y/o endovenosa permitirá minimizar los riesgos de la maniobra. Se puede plantear que solo debería existir quimioterapia en el vial, en la jeringa y/o suero con el cual se va a aplicar el fármaco y dentro del paciente, cualquier condición que escape a esto traerá consigo problemas y riesgos para el personal, tutor y paciente.La extravasación de quimioterapia es problemática en casi todas las drogas, pero en aquellas drogas clasificadas como vesicantes (con probabilidad de necrosar el tejido) puede dar lugar a una emergencia. Hay dos categorías de clasificación por el cual se destruye el tejido local y subyacente al lugar de derrame: la unión del fármaco al ADN o microtúbulos de las células que genera su destrucción y, a su vez, acción más prolongada en el tiempo; mecanismos independientes a la unión al ADN. Si bien la causa más frecuente de extravasación es iatrogénica, el uso continuo de las venas puede llevar a fibrosis de las mismas con cambios de permeabilidad vascular provocando este fenómeno a pesar de una correcta maniobra de canalización.La doxorubicina en medicina veterinaria, debido a la frecuencia de uso y su poder altamente vesicante por su unión al ADN y capacidad de generar radicales libres, es la droga con la cual se asocia la mayoría de los problemas debido a la extravasación, pudiendo la misma llegar a requerir la amputación del miembro afectado. La vincristina y la vinblastina suelen ser menos dañinas y el derrame en el tejido subcutáneo suele generar úlceras que resuelven con el manejo adecuado. En la tabla 3 se detallan pautas de tratamiento para la extravasación.
Tabla 3. Accionar frente a extravasación de fármacos quimioterápicos más frecuentes
| Doxorubicina | Vincristina / Vinblastina |
|---|---|
| 1° detener la infusión 2° NO retirar el catéter e intentar aspirar la droga residual 3° Aplicación de dexrazoxano dentro de la hora a 1000 mg/m2 y repetir la dosis a las 12 a 24 h. 4° aplicación tópica de DMSO al 99% cada 8 hs y compresas frías. | 1° detener la infusión 2° NO retirar el catéter e intentar aspirar la droga residual 3° aplicación de hialuronidasa en el lugar extravasado 4° compresas calientes para inactivación del fármaco cada 4 a 6 h |
Bibliografía
- Bergman PJ.Paraneoplasticsyndromes. In:WithrowSJ, Vail DM, Page RL, eds. Small AnimalClinicalOncology. Saunders Elsevier; 2013:83-97.
- Brown, C. (2020).ParaneoplasticSyndromes.ClinicalSmall AnimalInternalMedicine, 1217-1222.
- De Souza, A. P., & Borges, O. M. M. (2018).Paraneoplasticsyndromesindogs.Approachesinpoultry,dairy&veterinarysciences,3(2), 229-230.
- Elliott, J. (2014).Paraneoplasticsyndromesindogsandcats.InPractice,36(9), 443-452.
- Lucas, P., Lacoste, H., DeLorimier, L. P., & Fan, T. M. (2007).Treatingparaneoplastichypercalcemiaindogsandcats.VeterinaryMedicine,102(5), 314-331.
- NeuwaldEB, Teixeira LV, Conrado FO,HlavacNRC, da Silva MOD,GonzalezFHD.Occurrenceofparaneoplasticsyndromesin 29dogswithlymphoproliferativeneoplasia.ArchVetSci. 2012;17(Suppl.1):120:373-375.
 by Multimédica
by Multimédica