Manejo hospitalario del felino con lipidosis hepática
Resumen breve
Se ha dicho muchas veces que el felino es una especie muy particular, que no es un perro pequeño y que debe ser tratado por propietarios y por veterinarios de manera adecuada. Metabólicamente también es así, los felinos tienen un requerimiento proteico mayor que otras especies, aproximadamente el 20% de las Kcal diarias, es por esto que un paciente que se encuentre en anorexia/hiporexia difícilmente pueda cubrir estos requerimientos. La lipidosis hepática felina (LHF) es una entidad que puede…Índice de contenidos
Introducción
Se ha dicho muchas veces que el felino es una especie muy particular, que no es un perro pequeño y que debe ser tratado por propietarios y por veterinarios de manera adecuada. Metabólicamente también es así, los felinos tienen un requerimiento proteico mayor que otras especies, aproximadamente el 20% de las Kcal diarias, es por esto que un paciente que se encuentre en anorexia/hiporexia difícilmente pueda cubrir estos requerimientos.
La lipidosis hepática felina (LHF) es una entidad que puede ser primaria o secundaria a otro evento patológico que genere perdida del apetito en el gato, cualquier gato puede padecerla, pero es más habitual encontrarla en aquellos gatos obesos que por alguna causa hayan dejado de ingerir alimentos. Es por esto que el manejo nutricional de estos pacientes es clave en el tratamiento. Aunque es una enfermedad potencialmente mortal, tratada adecuadamente puede tener una recuperación de aproximadamente un 90%.
Fisiopatología
La falta de ingesta de alimentos en los gatos genera la movilización de lípidos de reserva como forma de obtener energía, esto ocurre con apenas 24h de anorexia, no son necesarios períodos prolongados de ayuno para que esto ocurra por ello, la anorexia en los gatos debe ser atendida inmediatamente, esta movilización de lípidos se genera hacia el hígado el cual comienza a acumularlos en sus hepatocitos, a su vez la falta de ingesta de proteínas no permite al hígado conjugar estos lípidos con proteínas que conforman lipoproteínas de muy baja densidad (VLDL) que es el mecanismo que tiene el hígado para liberar estos lípidos a la circulación en forma de triglicéridos, la consecuencia de esto es la acumulación de los lípidos en el hepatocito.
Ciertos aminoácidos esenciales son vitales en el metabolismo lipídico en el hígado, la carnitina es uno de los más importantes, forma compuestos con los lípidos que son trasladados al interior de la mitocondria para su metabolismo final para la producción de energía, al no generarse estos compuestos se perpetua la acumulación de lípidos en el citoplasma del hepatocito.
Se ha demostrado que en la ultraestructura de los hepatocitos de gatos con lipidosis hepática, existe reducción del número y cambios morfológicos en organelas vitales para el metabolismo de las grasas como son las mitocondrias, retículos endoplásmicos y aparatos de Golgi, además se observó daño en el citoesqueleto lo que se asoció con colestasis debido a la dificultad para trasladas la bilis hacia los canalículos biliares.
A todo esto, se suma que en los gatos la desembocadura del conducto billar en el duodeno es compartida con el páncreas, por lo que este cuadro clínico podría desencadenar una pancreatitis que prolongara la anorexia aún más. Los procesos metabólicos a nivel hepático se verán reducidos, en el hígado de los gatos los procesos metabólicos dependen en gran medida de procesos de conjugación con sustratos que rápidamente se agotan y que lleva mucho tiempo recuperar. Si estas situaciones se prolongan en el tiempo las células hepáticas se cargan de lípidos dificultando su funcionamiento lo cual puede concluir con un cuadro de fallo hepático.
Presentación clínica
Los gatos con LHF suelen llegar a la atención luego de varios días de anorexia, este debe ser el primer signo de alarma, se debe indagar sobre alguna situación estresante que pudo percibir el paciente como la llegada de una mascota nueva, nacimiento de un bebe, fallecimiento de alguna persona en la casa, cambio de dieta, etc. Los gatos con sobrepeso están más predispuestos a padecer LHF, los propietarios suelen relatar una notable pérdida de peso que en algunos casos puede alcanzar entre un 30% y un 50% de su peso.
Los signos que los pacientes presentan habitualmente son anorexia, letargia, diarrea, vómitos, ictericia, deshidratación, a veces es muy difícil apreciar la ictericia sobre todo en gatos de pelaje oscuro, como contrapunto en los gatos blancos los propietarios rápidamente notan el tinte amarillento en la piel y suele ser ese el motivo de consulta. En aquellos gatos de pelaje oscuro la esclerótica del ojo suele ser un lugar ideal para observar la ictericia ya que la bilirrubina tiene especial afinidad por las fibras elásticas ubicadas allí.
Muchas veces la LHF está acompañada de otros procesos patológicos, colangiohepatitis, anomalías vasculares portosistémicas, obstrucciones biliares, hipertiroidismo, neoplasias hepáticas, pancreatitis o diabetes mellitus son algunas enfermedades que pueden presentar en forma secundaria LHF, claro está que estas comorbilidades disminuyen sustancialmente las posibilidades de recuperación del paciente.
Diagnóstico
El diagnóstico de LHF se basa en los antecedentes y los signos clínicos, pero debe ser confirmado con estudios complementarios, los análisis de sangre son un primer paso para aproximar al diagnóstico definitivo de LHF. El hemograma suele no presentar cambios a no ser que exista una condición infecciosa de base que pueda alterar el conteo de glóbulos blancos, la bioquímica sanguínea si puede mostrar numerosas alteraciones como aumento de la actividad de la fosfatasa alcalina, ALT y AST, los valores de bilirrubina también se encuentran aumentados, es importante conocer que es factible encontrar bilirrubinuria antes de encontrar bilirrubinemia elevada, es por ello que la bilirrubinuria en los gatos siempre debe ser valorada cuando aparece.
El colesterol es variable ya que suele estar aumentado en casos en que la LHF este asociada pancreatitis, diabetes, insuficiencia renal u obstrucción de vías biliares y bajo en situaciones como malabsorción, insuficiencia pancreática exocrina o shunt porto sistémico.
El nitrógeno ureico sanguíneo (BUN) suele encontrarse por debajo de los rangos de referencia en pacientes con LHF que ya cursan un fallo hepático pudiendo a su vez encontrarse altos niveles de amoniaco. Si existiera un fallo renal concomitante pueden verse niveles más elevados de BUN y creatinina.
La albúmina se encuentra descendida respecto del rango de referencia debido al fallo hepático y las globulinas no suelen estar alteradas excepto que exista un proceso infeccioso-inflamatorio subyacente que estimule su producción.
Las alteraciones de la coagulación deben ser tenidas en cuenta en todos los pacientes que padezcan algún trastorno a nivel hepático y la LHF no es la excepción. Más del 50% de los gatos con LHF tienen trastornos de la coagulación, aunque no se observen sangrados clínicamente. El coagulograma es una herramienta que nos aportara datos sobre los tiempos de coagulación y el riesgo del paciente a padecer hemorragias, un estudio sobre 74 gatos con LHF demostró que estos pacientes pueden desarrollar coagulopatias con buena respuesta a vitamina K.
La tromboelastometría es hoy la prueba de coagulación de elección ya que se trata de una prueba en tiempo real.
La evaluación de ionograma es un punto importante a evaluar en el paciente con LHF ya que se ha encontrado hipopotasemia e hipomagnesemia en el 30% de los gatos con LHF e hipofosfatemia en un 17%, el calcio bajo puede encontrarse midiendo su forma ionizad , pero debe tenerse en cuenta que en casos de pancreatitis, sepsis o falla renal puede encontrarse por debajo de su nivel de referencia por lo que el ionograma debe acompañarse de los estudios mencionados anteriormente.
Las radiografías no van a aportar datos importantes más que un aumento del tamaño de la sombra hepática en aquellos gatos que estén con hepatomegalia, es por ello que la ecografía es más acertada para acercarnos al diagnóstico de LHF, la observación de hepatomegalia e hiperecogenicidad difusa son indicativos de LHF, aunque en los primeros estadios no se detecta hepatomegalia por lo que la ecografía es más efectiva en estadios más avanzados de la LHF.
La biopsia es el método complementario confirmatorio para LHF, es posible realizar una muestra por aspiración para citología, pero de esta manera se puede omitir algún sector del hígado donde aparezca algún proceso inflamatorio-neoplásico de base que este siendo la causa primaria del problema. La biopsia tomada de distintos lóbulos hepáticos es más representativa y permitirá al patólogo una evaluación mucho más completa del órgano. Estudios han demostrado que los pacientes con LHF tienen mayores riesgos de sangrado y complicaciones al tomar las biopsias sobre todas en aquellas tomadas en forma percutánea.
Tratamiento
El éxito en el tratamiento de la LHF está directamente ligado al tiempo de evolución que tenga el paciente, cuanto mayor es el tiempo de evolución sin tratamiento adecuado menores son las posibilidades de una resolución satisfactoria.
Los pilares del tratamiento de la LHF son la corrección de los desórdenes hidroelectrolíticos y la adecuada nutrición del paciente de manera de detener la movilización de lípidos hacia el hígado. La fluidoterapia se inicia inmediatamente el paciente es admitido en la clínica, se decide la cantidad de fluido a administrar en base a los datos que arroja la evaluación inicial, el ringer lactato se utiliza con éxito, no es recomendable suplementar con dextrosa ya que se ha demostrado que aumenta el acumulo de triglicéridos y potencia la diuresis osmótica pudiendo generar mayor deshidratación y depleción electrolítica. Como se mencionó anteriormente en la LHF se ha identificado la presencia de hipopotasemia, hipomagnesemia e hipofosfatemia siendo las dos primeras las más frecuentes, el potasio puede ser suplementado en el fluido de reposición a razón de 20 a 30 meq/l sin exceder los 0,5 meq/kg/hora como ritmo de infusión, es ideal realizar controles seriados de los niveles de potasio en lo posible 2 veces al día para monitorear la evolución. El magnesio suele estar bajo en casos de LHF y además de las consecuencias propias de la hipomagnesemia puede dificultar la respuesta a la suplementación de potasio y perpetúa la perdida renal de potasio, se infunde 1 meq/kg/día de sulfato de magnesio.
Una cobertura antibiótica de amplio espectro se debe instaurar para evitar la colonización hepatopancreática desde el intestino, pueden hacerse combinaciones como enrofloxacina y clindamicina, pero siempre debe tenerse en cuenta que la función hepática puede estar alterada por lo que debe utilizarse la dosis mínima efectiva o alterar los intervalos de las mismas.
La terapéutica de control de vómitos es importantísima en estos pacientes ya que vamos a intentar alimentar al paciente ya sea por propia voluntad como por medio de sondas. Hay varias drogas que cumplen esta función, pero para el autor es de preferencia el maropitant en dosis de 1 mg/kg/día que tiene excelente acción antiemética central pero hoy se sabe que además aporta analgesia. Como alternativa se puede utilizar ondansentrón 0,1-0,2 mg/kg/8h o metoclopramida 0,2-0,5 mg/kg/SC/8h, esta última aporta además actividad gastrocinética.
Suplementar con vitaminas K, B y E es necesario en los pacientes con LHF, en busca de reducir los riesgos de coagulopatía, y favorecer la oxidación de los ácidos grasos, a su vez es indispensable suplementar L-carnitina en dosis de 250-500 mg/gato/día ya que es clave para el metabolismo lipídico a nivel mitocondrial. También se suele suplementar taurina en dosis de 250 mg/día, aunque los alimentos comerciales para gatos ya vienen suplementados por lo que la correcta alimentación del paciente a través de la sonda de alimentación suele ser suficiente en este aspecto. El ácido ursodesoxicólico (AUDC) es un ácido biliar citoprotector utilizado en hepatopatías agudas o crónicas, es utilizado en situaciones de colestasis sin obstrucción parcial de las vías biliares, en casos de mucocele asintomático, en gatos con colangitis o hepatitis cualquiera sea la causa o en enfermedades hepáticas crónicas. En el caso de la LHF los ácidos biliares ya suelen estar elevados por lo que administrar AUDC puede empeorar esta situación, por otro lado, la LHF no tiene componentes inflamatorios/infecciosos/fibróticos para el cual se indica AUDC y no ha demostrado aportar mejoría en cuadros similares en otras especies como la humana.
La adecuada nutrición es fundamental para tratar al paciente con LHF. La dieta utilizada debe contener abundante cantidad de proteínas, las calorías de la dieta deben ser cubiertas principalmente con grasas, se calcula que deben administrarse 50-60 Kcal/kg/día y no deben emplearse los hidratos de carbono como fuente energética, se aportan solo en un 20% y en forma de glucosa que es una buena fuente de energía para los enterocitos. La principal dificultad que tiene este punto es que el paciente viene en estado de anorexia por lo que no presenta voluntad de alimentarse, es por este motivo que se bebe contemplar la colocación de un tubo de alimentación enteral ya sea naso esofágico, de esofagostomía o de gastrotomía. La alimentación forzada no supone una opción ya que estresa al paciente y genera en este síndrome de aversión lo que demora la vuelta a alimentarse por sí mismo.
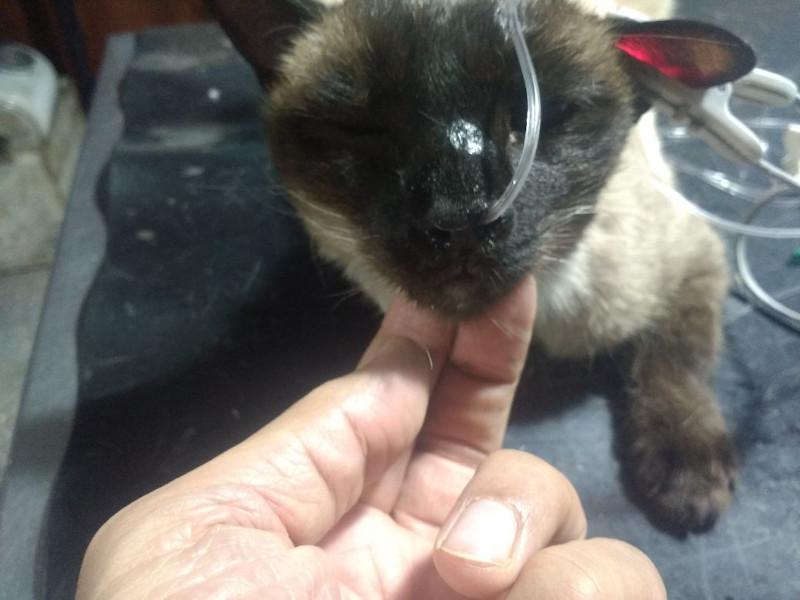
Para colocar sonda nasogástrica se utiliza una sonda de calibre acorde al tamaño de las narinas del paciente, se instilan 2 o 3 gotas de lidocaína en la narina elegida para la colocación, se deja actuar 10 minutos aproximadamente, se mide la sonda desde la nariz hasta la 7° costilla, se toma el extremo fenestrado de la sonda y se desliza rápidamente por ventro medial de la narina hasta que el paciente muestre deglución, la sonda debe correr fácilmente, si se detiene debe retirarse y volver a intentar, se coloca hasta la marca realizada en el momento de la marcación, no debe llegar hasta el estómago para evitar esofagitis por reflujo. Una vez colocada se instila por la sonda una pequeña cantidad de solución fisiológica al 0,9% si esta maniobra genera tos, la sonda está ubicada en la tráquea por lo que debe retirarse y reintentar la colocación, posteriormente se fija la sonda mediante pegamento instantáneo a la piel del plano nasal y debe colocarse un collar isabelino si el paciente intenta sacarse la sonda. El calibre que presentan las sondas nasoesofágicas solo admiten alimento líquido, el alimento procesado y hecho papilla muchas veces tapan la sonda (Figura 1).
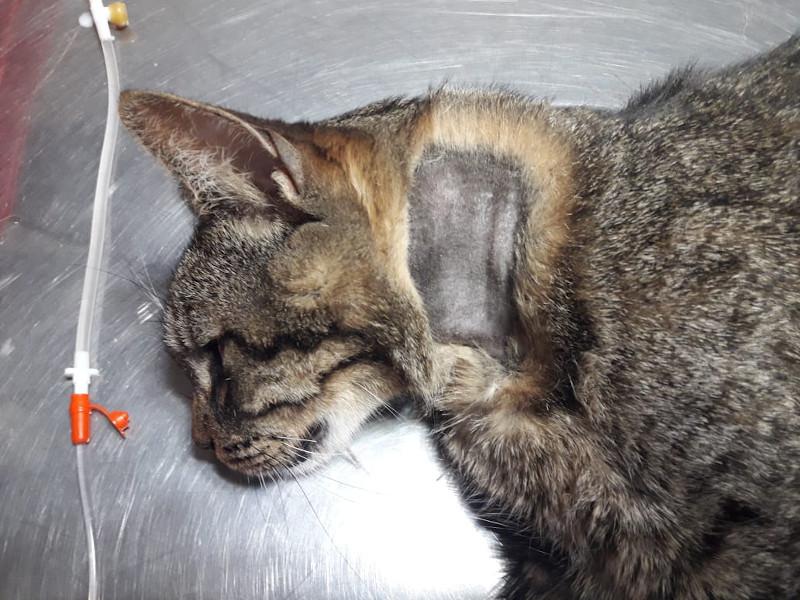
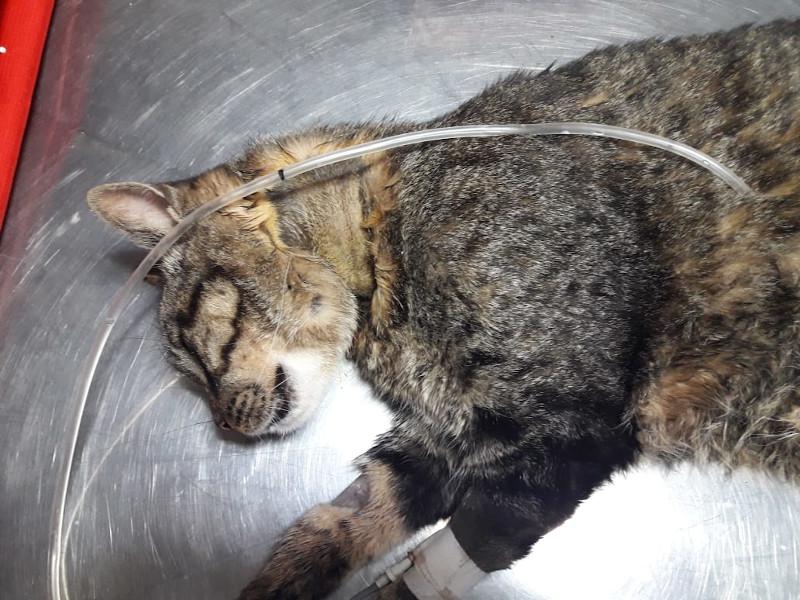
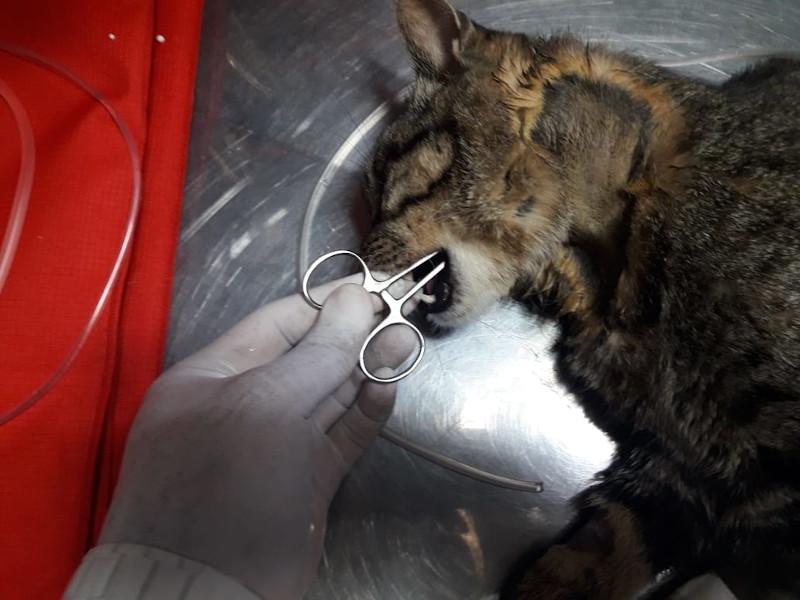
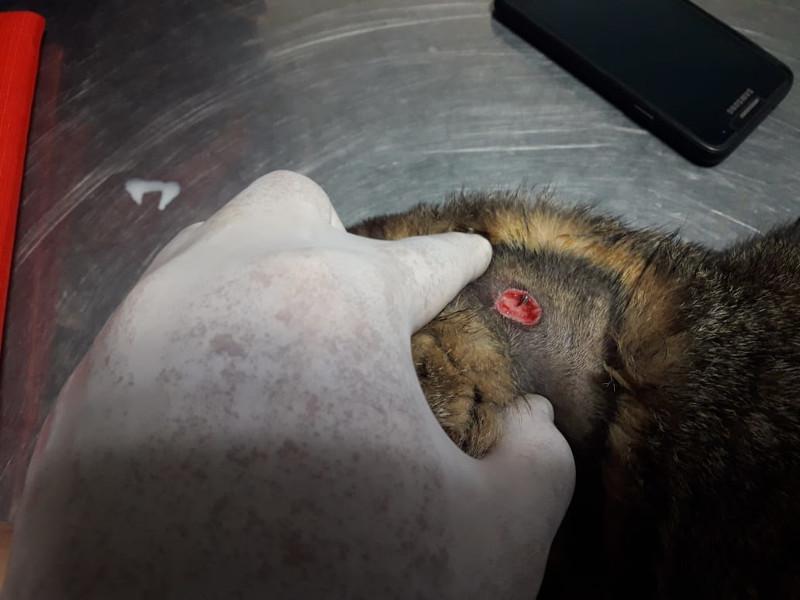
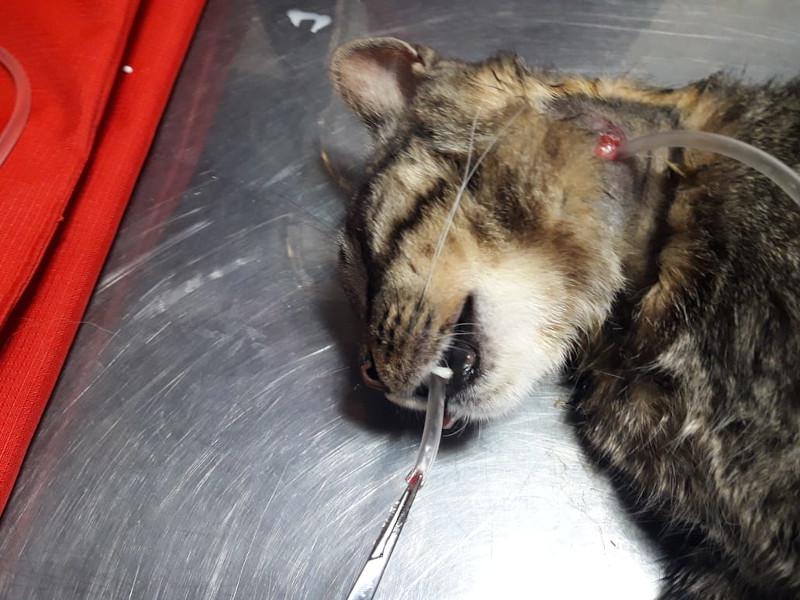
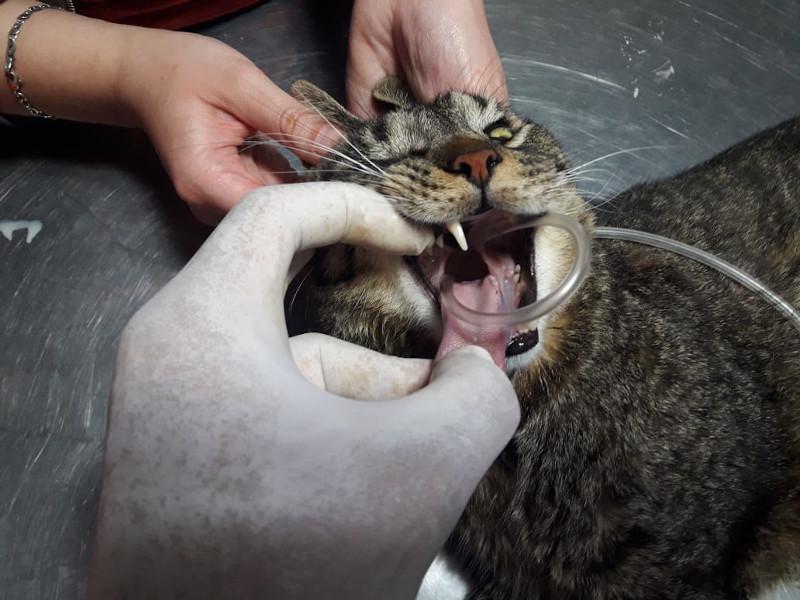
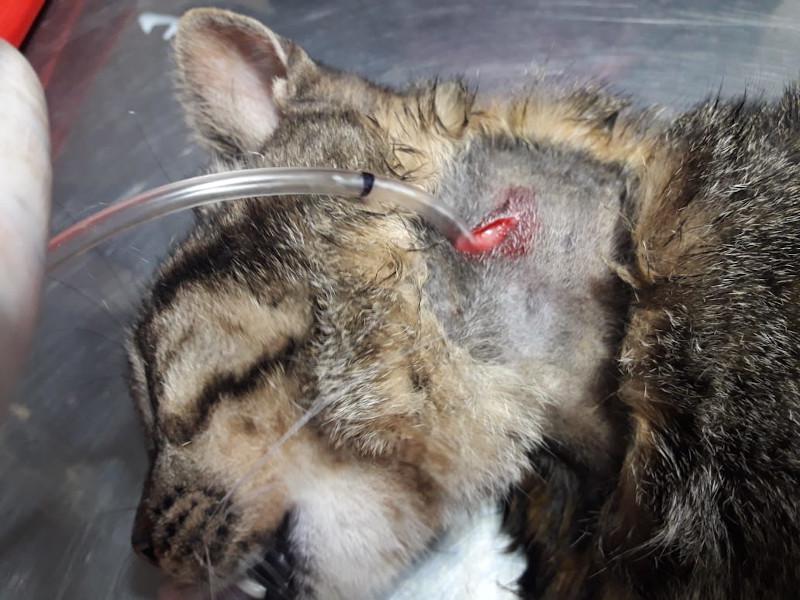
Para la sonda de esofagostomía se utilizan dispositivos de mayor calibre por lo que admiten más alimento y más groseramente procesado, para la colocación de este dispositivo es necesaria la anestesia general del paciente por medio de drogas de acción corta como el propofol titulado a efecto y monitoreando al paciente en forma permanente ya que suele inducir apnea. Se debe tener en cuenta que este procedimiento se debe realizar una vez que el paciente ha sido correctamente hidratado y corregido sus desordenes electrolíticos. La técnica para la colocación del tubo de esofagostomía es sencilla y segura y consiste en depilar y preparar el lateral izquierdo del cuello del paciente limpiándolo con iodo jabonoso y topicándolo con iodo solución, luego se coloca una pinza tipo halsted curva desde la boca hasta el esófago proximal por encima de la vena yugular para evitar lesionar a esta última al momento de realizar el corte en la piel. La piel se incide tomando como referencia la punta de la pinza y luego se continua suavemente incidiendo hasta que la punta de la sonda asome, abriendo la punta de la sonda se toma el extremo fenestrado del tubo y se lleva hacia craneal sacándolo por la boca, a continuación el extremo fenestrado de la sonda se da vuelta y se vuelve a introducir hacia el esófago tomando como guía el cuerpo de la sonda, y se procede a colocarlo hasta la marca previamente realizada en el mismo(entre la 7° y 9° costilla), luego se fija realizando una sutura tipo sandalia romana y se coloca un vendaje cubriendo la herida. El tubo de esofagostomía debe quedar colocado el tiempo que sea necesario, es bien tolerado por los felinos, una vez que el paciente comienza a comer el tubo se deja colocado durante 4-5 días para asegurarnos de que el paciente ingiere la cantidad de alimento necesario para cubrir sus requerimientos, solo una vez comprobado esto se procede a retirar el tubo de esofagostomía, quitando la sutura y jalando del mismo sin necesidad de suturar la piel (Figura 2A-G).
Tubo de gastrotomía: en este caso se requiere un periodo de anestesia mayor, lo cual no es recomendable en pacientes con lipidosis hepática, además existe el riesgo de que el tubo se desplace y genere una peritonitis por lo que el autor prefiere no utilizar esta opción excepto que sea estrictamente necesario (Figura 3A-B).

El ritmo en la administración de alimento es un punto importante a tener en cuenta, se deben calcular los requerimientos calóricos del paciente en reposo (RER) que se calculan en 50-60 Kcal/kg/ día teniendo en cuenta que la realimentación debe ser lenta y gradual, se comienza aportando el 20% del RER administrando alimento cada 2-3h y se aumenta aproximadamente 10% por día hasta cubrir el RER si la anorexia del paciente no ha sido muy prolongada es posible cubrir los requerimientos más rápido, luego de cada administración de alimento es importante administrar un poco de agua para limpiar la sonda y evitar contaminaciones.
Todas las medidas terapéuticas buscan reducir la cantidad de lípidos alojados en el hígado de manera de evitar la progresión a fallo hepático y encefalopatía hepática (EH), en algunos casos los gatos con LHF pueden llegar a presentar EH, la cual se manifiesta principalmente con depresión y ptialismo, es raro que en los felinos se manifieste con signos neurológicos de excitación, los niveles de amonio en estos pacientes están elevados. En estos pacientes de debe proceder a administrar lactulosa, 1-3 ml/kg vía oral o mediante enema de manera de reducir el pH intestinal y evitar la absorción de amoniaco y dar metronidazol en dosis de 2,5 a 5 mg/ kg/12h EV para reducir la cantidad de bacterias productoras de amoniaco. Cabe aclarar que la combinación de LH y EH tienen un pronóstico sombrío.
Bibliografía
- Minamoto T, Walzem RL, Hamilton AJ, Hill SL, Payne HR, Lidbury JA, Suchodolski JS, Steiner JM. Altered lipoprotein profiles in cats with hepatic lipidosis. Journal of feline medicine and surgery, 2019
- Mouly, J. Emergencias y cuidados críticos en pequeños animales, Multimedica ediciones veterinarias, Barcelona-España 2018
- Pavlick M, Webster CR, Penninck DG. Bleeding risk and complications associated with percutaneous ultrasound-guided liver biopsy in cats, Journal of feline medicine and surgery, 2019
- Perez Rivero, A. Hepatología clínica y cirugía hepática en pequeños animales y exóticos, Editorial Servet, Zaragoza, España, 2012
- Kuzi, S., Segev, G., Kedar, S., Yas, E., Aroch, I. Prognostic markers in feline hepatic lipidosis: a retrospective study of 71 cats, veterinary record, 2017
- Silverstain, D. Small animal critical care medicine, 2° edición, Elsevier,2000
 by Multimédica
by Multimédica