Reporte de 8 casos de parálisis laríngea tratados con lateralización aritenoidea percutánea translaríngea (TPAL) como puente hacia la cirugía de lateralización aritenoidea definitiva
Resumen breve
El objetivo de este trabajo es poner en evidencia una técnica de lateralización percutánea aritenoidea translaríngea modificada (TPALm), como opción de salvataje para cuadros de insuficiencia respiratoria aguda inducida por parálisis laríngea. A pesar de ser un número pequeño de casos, puede concluirse que dicha técnica aporta excelentes resultados en el tratamiento inicial de las parálisis laríngeas.Índice de contenidos
Introducción
El objetivo de este trabajo es poner en evidencia una técnica de lateralización percutánea aritenoidea translaríngea modificada (TPALm), como opción de salvataje para cuadros de insuficiencia respiratoria aguda inducida por parálisis laríngea.
La parálisis laríngea es una entidad clínica que se caracteriza por la falla en la abducción de los cartílagos aritenoides debido al daño en la inervación de sus músculos cricoaritenoideos dorsales. Los nervios laríngeos caudales y laríngeo recurrente, son los responsables de la inervación de los músculos mencionados. La forma más habitual de presentación es la idiopática, que se presenta en perros gerontes, aunque se han descripto formas congénitas y también se ha observado en pacientes que padecen traumatismos cervicales, tumores cervicales, torácicos o en casos de cirugías donde pudiera resultar lesionado el nervio laríngeo recurrente.
La forma de presentación idiopática denominada parálisis laríngea idiopática (PLI) es una polineuropatía periférica degenerativa común en perros, en algunos textos también se la denomina neuropatía periférica tardía (LPN). La PLI/LPN se considera una axonopatía, caracterizada por la degeneración y pérdida de los axones más grandes y largos, siendo el nervio laríngeo recurrente y el nervio ciático, los que muestran las consecuencias clínicas más importantes. Clínicamente, la PLI/LPN parece ser una neuropatía periférica que afecta a los nervios motores, aunque la afectación sensorial no se ha examinado a fondo.
La disfunción de los nervios periféricos provoca una variedad de signos clínicos que incluyen dificultad respiratoria, estridor, tos, arcadas, disfagia, regurgitación, pérdida de la propiocepción de las extremidades pélvicas y paraparesia progresiva. La PLI/LPN afecta principalmente a los perros mayores (> 9 años) de razas grandes a gigantes. Aunque la PLI/LPN está documentada en muchas razas, aproximadamente el 70 % de los casos se observan en Labrador retriever. La PLI/LPN comparte muchas características fisiopatológicas, histopatológicas y clínicas con las neuropatías periféricas hereditarias observadas en humanos, incluida la enfermedad de Charcot-Marie-Tooth tipo 2 y la neuropatía motora hereditaria distal, de esta manera la PLI puede ser tenida en cuenta para estudios comparativos en medicina humana.
Normalmente el aparato laríngeo genera el 6 % de la resistencia al flujo de aire. Al momento de la inspiración los músculos cricoaritenoideos dorsales generan la abducción de los cartílagos aritenoides y pliegues vocales, lo que genera un aumento del diámetro de la rima glottidis reduciendo la resistencia al flujo de aire.
La atrofia muscular por denervación se genera de forma progresiva y el paciente suele mostrar signos clínicos en situaciones de ejercicio físico o cuando las altas temperaturas demandan un mayor flujo de aire para bajar la temperatura corporal, lo que produce no solo hipoxia sino también shock térmico, poniendo en riesgo su vida.
El esfuerzo inspiratorio sostenido por los músculos intercostales y el diafragma generan que los cartílagos aritenoides y los pliegues vocales se desplacen hacia medial, cerrando de esta manera la rima glottidis, a su vez se produce la edematización de la mucosa laríngea empeorando aún más el cuadro.
Diagnóstico
El diagnóstico de parálisis laríngea se realiza en base a la clínica del paciente. Se puede observar disnea marcadamente inspiratoria, ortopnea, facies ansiosa. También se pueden percibir estertores de la vía aérea superior y cianosis.
El diagnóstico definitivo se realiza mediante la observación de la laringe bajo sedación que permite apreciar la falta de abducción de los cartílagos aritenoides.
Para la sedación se puede utilizar acepromacina junto con butorfanol, lo que permite observar la laringe sin dificultades. Existe la posibilidad de realizar una observación endoscópica transnasal utilizando acepromacina, butorfanol e instilando lidocaína en la cavidad nasal (Radlinsky 2004).
Descripción de la técnica y antecedentes
Esta técnica esté pensada como una alternativa menos invasiva a la cirugía de lateralización definitiva de urgencia, traqueostomía temporal o stent laríngeo. La TPAL tiene como ventaja respecto de otros procedimientos la rapidez con la que permite estabilizar al paciente antes de realizar la cirugía definitiva.
La técnica de TPAL consiste en la colocación de una sutura que puede ser de polipropileno 2/0 en u horizontal o vertical en el cartílago aritenoide, a través de un abordaje cutáneo. Los extremos de la sutura que salen a través de la piel son pasados por un botón y fijado a la superficie del cuello evitando la vena yugular.
En un estudio publicado donde se desarrolló esta técnica en 9 cadáveres de perros, se midió la sección transversal media de la rima glottidis luego de colocar la sutura mediante la técnica de TPAL, según los resultados presentados, la sección transversal media mejoró en todos los casos pasando de 126.3 mm2 a 172.1 mm2 lo que significó un 25 % de aumento en la rima glottidis.
Un estudio experimental (Sanple 2017) con 5 pacientes, indujo una parálisis laríngea mediante neurectomía recurrente bilateral. Todos los pacientes se trataron con TPAL craneocaudal y ventrodorsal, logrando aumentar el diámetro de la rima glottidis.
Ambos estudios muestran resultados alentadores respecto del uso de TPAL en pacientes con parálisis laríngea, pero hasta el momento, la técnica no ha sido testada en casos reales de obstrucción de la vía aérea superior debido a parálisis laríngea.
Aplicación de la técnica TPAL modificada en casos clínicos reales
En el término de 1 año y medio los autores han recibido un total de 8 pacientes con parálisis laríngea a los cuales se les ha practicado la técnica de TPAL modificada como tratamiento de rescate, con miras a realizar la cirugía de lateralización aritenoidea defintiva.
Del total de pacientes admitidos 3 fueron Mestizos, 2 Caniche, 1 Bretón, 1 Ovejero belga y 1 Beagle, el rango etario fue entre los 8 y 14 años, 5 pacientes fueron hembras y 3 fueron machos.
Caso 1: Emma, Bretón, hembra, 12 años. Ingreso con disnea inspiratoria severa, sin antecedentes de episodios anteriores de disnea. Al momento del ingreso la paciente presentaba hipertermia (40.2 °C) sin evidencias de masas en la región cervical, ni evidencias de masas intratorácicas, luego de realizadas las RX de rutina. La inspección de la laringe bajo sedación, evidenció la falta de abducción de los cartílagos aritenoides (Figura 1).
Figura 1. Paciente con parálisis laríngea intubado.
Caso 2: Tito, Beagle, macho, 11 años, paciente con sobrepeso (Figura 2). Al momento del ingreso presenta notable disnea inspiratoria acompañada de hipertermia / shock térmico (41 °C). En análisis de medio interno se evidenció hipernatremia y acidosis metabólica, por lo que se sospechó de posible insuficiencia renal asociada. En este caso el tratamiento con fluidos se inició con agua estéril por infusión IV para corregir la hipernatremia mencionada (Figura 3).
Figura 2. Paciente con sobrepeso.
Caso 3: Antonio, Ovejero belga, macho, 10 años. Ingresa con disnea y mucosas cianóticas. Sin antecedentes clínicos de relevancia, la inspección de la laringe bajo sedación mostró reducción extrema de la rima glottidis (Figura 3). No se observaron masas cervicales ni torácicas mediante RX.
Figura 3. Inspección de la laringe bajo sedación; obsérvese la falta de abducción de los cartílagos aritenoides.
Caso 4: Lola, Caniche, hembra, 12 años. Ingresó con disnea inspiratoria, mucosas cianóticas, sin antecedentes clínicos de relevancia. Se observó presencia de masa en mediastino craneal mediante RX.
Caso 5: Jack, canino, Mestizo, macho, 8 años. Ingresa con disnea inspiratoria severa, con refuerzo abdominal. Sin antecedentes médicos de importancia, no se evidencian masas mediante estudios complementarios de imagen, ni en cuello ni en tórax.
Caso 6: Luna, canino, Mestizo, hembra, 9 años. Al ingreso se observó disnea inspiratoria, se escuchaban sibilancias en vías aéreas superiores. Presentaba antecedentes de enfermedad renal crónica y de haber sido esplenectomizada por un hemangiosarcoma. Se descartó presencia de metástasis pulmonar por RX y en aurícula derecha, por ecocardiografía (Figura 4).
Figura 4.
Caso 7: Amalia, Caniche, hembra, 10 años. Presenta disnea inspiratoria con refuerzo abdominal y falta de abducción de los cartílagos aritenoides a la inspección. Antecedente de cirugía de neoplasia mamaria, se realizaron RX. torácicas sin evidencia de metástasis a nivel pulmonar.
Caso 8: Emma, canino, Mestizo, hembra, 14 años. Ingresa con disnea severa y mucosas cianóticas. En tratamiento por enfermedad renal crónica. Como antecedente presenta además episodio de ataque por otro canino, de un año de evolución, en donde presentó serias heridas en la región ventral del cuello a nivel de la zona de la laringe (Figura 5).
Figura 5.
Todos los pacientes fueron hospitalizados y se les solicitó un panel completo de laboratorio para evaluar su estado general. También se solicitaron radiografías de cuello y tórax en busca de presencia de masas cervicales o intratorácicas.
En todos los casos la presentación clínica de los pacientes fue a partir de una disnea inspiratoria severa y refuerzo abdominal de la respiración. Se realizó la inspección de la laringe bajo sedación con butorfanol 0.2 mg/kg, midazolam 0.2 mg/kg y propofol titulado a efecto, mediante la cual se constató la parálisis de los cartílagos aritenoides, mostrando déficit en su abducción.
El procedimiento inicial, seguido por los autores, consistió en la intubación endotraqueal a todos estos pacientes para poder oxigenarlos y salvar la obstrucción de la vía aérea que supone la reducción de la luz de la rima glottidis, además de bajar la temperatura en los casos en los que se presentó hipertermia. Con cada paciente estabilizado y bien oxigenado, se prepararon los elementos necesarios para practicar TPALm.
La práctica se realizó de manera percutánea, como ya se describió, con el tubo endotraqueal colocado de manera de evitar la falta de oxígeno. Una vez colocado el botón percutáneo, el tubo endotraqueal se retiró para observar nuevamente la laringe y constatar si se había logrado ampliar la luz de la laringe lo suficiente como para mejorar el flujo de aire a través de esta.
En todos los casos se logró una lateralización aritenoidea suficiente como para garantizar un flujo de aire adecuado a través de la laringe, por lo que el paso siguiente fue el de permitir que los pacientes despertaran de la sedación, para evaluar el funcionamiento del botón percutáneo en el paciente despierto (Figura 6A-C).
A
Figura 6. (A) Paciente de la Figura 5 con la sutura colocada a través de la laringe; se observa la mejoría en la luz de la laringe al traccionar de la sutura. (B) Paciente de la Figura 5, inspección de la laringe una vez practicada la TPALm, se puede notar la apertura de la luz de la rima glottidis. (C) Paciente de la Figura 5 despierta luego de la colocación del botón percutáneo.
B
C
En los casos descriptos la respuesta fue positiva a la técnica realizada, el despertar fue muy bueno, y aquellos pacientes que habían llegado con hipertermia lograron regular su temperatura. La mecánica ventilatoria mejoró notablemente; aunque durante la hospitalización continuaron recibiendo protocolo de neuroleptoanalgesia con butorfanol y midazolam, o butorfanol y haloperidol 0.2 mg/kg con el objetivo de que permanecieran tranquilos, logrando una respiración lenta.
Una vez que los pacientes se recuperaron se inició la administración de agua para evaluar la voluntad de ingesta en cada paciente y su deglución, superado con éxito este primer desafío, se continuó con la administración de alimento sólido, siempre evaluando que la deglución sea correcta, ya que la broncoaspiración es una complicación posible en pacientes a los cuales se les ha aplicado la técnica TPALm.
El tiempo promedio de hospitalización fue de 48 h. En 3 de los casos se practicó la cirugía de lateralización aritenoidea definitiva a las 48 h posteriores al episodio de disnea por lo que la hospitalización se extendió por 48 h más. En el resto de los casos, la cirugía fue diferida por diferentes motivos, realizándose entre los 3 y 5 días posteriores al episodio. En estos casos particulares los pacientes fueron dados de alta con el botón percutáneo colocado pudiendo mantenerse estables en sus hogares hasta el momento de la cirugía (Figura 7).
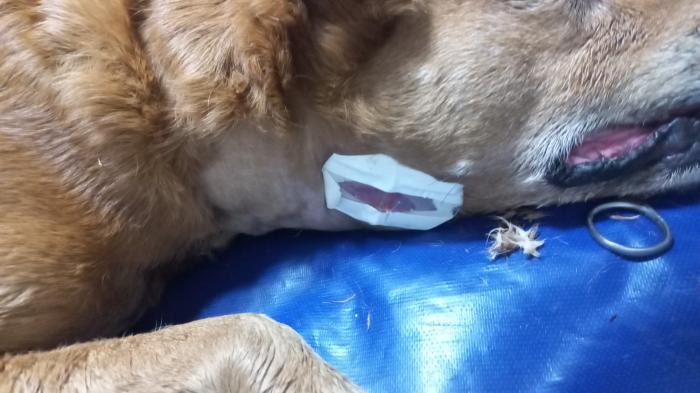
Figura 7. Implante percutáneo de lateralización laríngea.
Conclusiones
Si bien la parálisis laríngea no es un cuadro de presentación frecuente, cuando se produce, pone en riesgo la vida del paciente si no se actúa con celeridad. En la experiencia de los autores la colocación del botón percutáneo de lateralización aritenoidea ha resultado de gran utilidad para intervenir en la situación crítica rápidamente, de manera mínimamente invasiva, permitiendo la programación en tiempo diferido de la cirugía definitiva. Todos los pacientes mostraron excelente tolerancia al implante, sin dificultades en la deglución y con un correcto flujo de aire a través de la laringe. Cabe aclarar que a los pacientes que esperaron la cirugía en sus hogares, se les indicó restricción de sus actividades.
Creemos que este trabajo resulta alentador ya que describe el uso de la técnica TPALm en casos clínicos reales. A pesar de ser un número pequeño de casos, puede concluirse que dicha técnica aporta excelentes resultados en el tratamiento inicial de las parálisis laríngeas, como modo de estabilización del paciente para preparar la cirugía de lateralización aritenoidea definitiva con mayores chances de éxito.
Bibliografía
- Anderson RS, Chu AK, Rylander H, Binversie EE, Duncan ID, Baker L, Salamat S, Patterson MM, Gruel J, Kohler NL, Kearney HK, Ale SM, Momen MM, Muir P, Svaren JP, Johnson R, Sample SJ. Pathologic classification of a late-onset peripheral neuropathy in a spontaneous Labrador retriever dog model. J Comp Neurol. 2024 Mar;532(3):e25596.
- BookbinderLC,FlandersJ,BarryJS,CheethamJ.Idiopathic canine laryngeal paralysis as one sign of a diffuse polyneuropathy: an observational study of 90 cases (2007–2013).Vet Surg.2016;45(2):254260.
- King, L. Enfemedades respiratorias en el perro y el gato, Multimédica ediciones veterinarias, Barcelona, España, 2006.
- LetkoA,MinorKM,FriedenbergSG,et al.A CNTNAP1 missense variant is associated with canine laryngeal paralysis and polyneuropathy.Genes (Basel)2020;11(12):1426.
- MacPhailCM.Laryngeal disease in dogs and cats an update.Vet Clin North Am Small Animal Pract.2020;50(2):295–310.
- Magallanes, V. Marcos, M. Mouly, J. Asistencia en aflicción respiratoria aguda en un paciente con parálisis laríngea. Método de fijación laríngea percutánea modificado. Acerca de un caso, revista clinurgenvet N° 18, Multimedica ediciones, Barcelona, España, 2020.
- Montoya Alonso, J. García guasch,L. Manual de enfermedades respiratorias en animales de compañía, Multimédica ediciones veterinarias, Barcelona, España, 2016.
- Perino JH, Patterson M, Momen M, Borisova M, Heslegrave A, Zetterberg H, Gruel J, Binversie EE, Anderson RS, Rylander H, Cameron S, Miranda B, Conidi G, Svaren J, Sample SJ. Neurofilament light chain concentration does not correlate with disease status in Labrador Retrievers affected with idiopathic laryngeal paralysis. Am J Vet Res. 2024 Feb 23;85(4).
- SampleSJ,StilinA,BinversieEE,BakerLA,HardieRJ.Late-onset laryngeal paralysis: 0wner perception of quality of life and cause of death.Vet Medicine Sci.2020;6(3):306–313.
- StanleyBJ,HauptmanJG,FritzMC,RosensteinDS,KinnsJ.Esophageal dysfunction in dogs with idiopathic laryngeal paralysis: a controlled cohort study.Vet Surg.2010;39(2):139149.
- ThiemanKM,KrahwinkelDJ,SimsMH,SheltonGD.Histopathological confirmation of polyneuropathy in 11 dogs with laryngeal paralysis.J Am Anim Hosp Assoc.2010;46(3):161167.
 by Multimédica
by Multimédica
