Presentación de reacción alérgica durante una anestesia en un canino raza Shih Tzu; reporte de un caso clínico
Resumen breve
La anafilaxia es una reacción generalizada o sistémica que puede tener consecuencias graves o potencialmente mortales. Aunque rara vez ocurre durante la anestesia, puede provocar una morbilidad y mortalidad significativa.Las definiciones comúnmente aceptadas la describen como ''una reacción alérgica sistémica grave, potencialmente mortal, que se produce repentinamente tras el contacto con una sustancia que causa alergia'' así como ''una reacción alérgica grave…
Índice de contenidos
Introducción
La anafilaxia es una reacción generalizada o sistémica que puede tener consecuencias graves o potencialmente mortales. Aunque rara vez ocurre durante la anestesia, puede provocar una morbilidad y mortalidad significativa (Harper et al., 2009; Armitage–Chan, 2010).
Las definiciones comúnmente aceptadas la describen como ''una reacción alérgica sistémica grave, potencialmente mortal, que se produce repentinamente tras el contacto con una sustancia que causa alergia'' (Sampson et al., 2006) así como ''una reacción alérgica grave de aparición rápida y que puede causar la muerte'' (Simons et al., 2011).
Desde el punto de vista inmunológico, se define como una “reacción de hipersensibilidad sistémica de tipo I inmediata, generalmente mediada por inmunoglobulinas E (IgE), caracterizada por la liberación de mediadores inflamatorios como la histamina entre otros, procedentes de mastocitos y basófilos” (Lieberman, 2011). Este proceso, desencadena una vasodilatación generalizada y un aumento de la permeabilidad vascular responsables de las manifestaciones clínicas sistémicas de la enfermedad.
La anafilaxia puede ser desencadenada por una amplia variedad de antígenos, entre los que se incluyen: veneno de insectos y reptiles, diversos fármacos, vacunas y alimentos (Cohen, 1995; Schaer et al., 2005; Keller, 2000; Dowling, 2009).
En un estudio a gran escala de accidentes asociados a la anestesia en humanos, que incluyó 1.284.957 casos, la Sociedad Japonesa de Anestesiólogos observó una baja incidencia de anafilaxia perioperatoria: 1 en 40.000 (aproximadamente el 0.0025 %), incluyendo un caso de paro cardiorrespiratorio y tres de hipotensión grave (Masuda, 2014).
Los relajantes musculares (58.08 %) son las sustancias causantes más comunes de anafilaxia perioperatoria, seguidos del látex (19.65 %), los antibióticos (12.85 %), los coloides (3.43 %), los sedantes (2.34 %) y los anestésicos (1.69 %) (Mertes et al., 2011). El propofol causa anafilaxia con tan poca frecuencia que ni siquiera se menciona entre los factores causales comunes si bien, en medicina humana, la administración de esta droga a pacientes alérgicos al huevo o a la proteína de soja está contraindicada o requiere de un manejo cuidadoso por parte del anestesiólogo (Tashkandi, 2010; Cochico, 2012).
El potencial del propofol para desencadenar reacciones anafilactoides se ha investigado en perros debido, a que es un agente suspendido en un sistema de emulsión que incluye lecitina de yema de huevo y aceite de soja, generando preocupación sobre su uso en pacientes alérgicos a estas sustancias, lo que conlleva a una cuidadosa monitorización anestésica perioperatoria y protocolos de espera cuando se usa este fármaco, en pacientes con antecedentes de enfermedades alérgicas o altos niveles de IgE específica para pollo o soja (Onuma et al., 2017). Así también, se reportó una reacción alérgica sospechada a este fármaco en una carta al editor (Ho y Bradbrook, 2020).
Muchas de las principales manifestaciones clínicas, afectan a órganos con altas concentraciones de mastocitos, cuya distribución en medicina veterinaria, varía entre las diferentes especies. En caninos, el sistema gastrointestinal y el hígado son los principales órganos afectados (Cohen, 1995; Boothe, 2002; Waddell, 2005; Dowling, 2009; Quantz et al, 2009).
Los signos y síntomas pueden dividirse en cuatro categorías principales: cutáneos, respiratorios, cardiovasculares y gastrointestinales. Las manifestaciones cutáneas observadas en perros, incluyen habitualmente eritema generalizado, urticaria, prurito y angioedema facial (Cohen, 1995; Dowling, 2009).
Las manifestaciones respiratorias más comunes comprenden disnea, broncoespasmo, estridor, taquipnea y tos (Dowling, 2009). El compromiso cardiovascular se caracteriza fundamentalmente por la presencia de hipotensión (Brown, 2005) y los cuadros gastrointestinales frecuentes pero inespecíficos, incluyen náuseas, vómitos y diarrea, la cual puede presentarse incluso de forma hemorrágica (Lucke y Thomas, 1983; Johnson y Peebles, 2004; Dowling, 2009; Lieberman et al., 2010;).
La anafilaxia constituye un diagnóstico fundamentalmente clínico, basado en la identificación de estos signos y síntomas, no obstante, en el período perioperatorio pueden ser difíciles de diagnosticar dado que, la anestesia general puede atenuar o enmascarar manifestaciones típicas como la hipotensión, las obstrucciones de las vías respiratorias superiores y la broncoconstricción, por ejemplo. El edema periférico y las erupciones cutáneas pueden pasar desapercibidas debido al uso de paños quirúrgicos o al pelaje del animal.
A pesar de todo esto, se ha descrito en personas, que aproximadamente el 90 % de las mismas, ocurren en la etapa de inducción anestésica (Moneret-Vautrin y Mertes, 2010). En veterinaria, dicha etapa suele implicar la administración de co-inductores, lo que en algunos casos podría complicar la identificación del agente responsable de la misma.
En lo que respecta al tratamiento, la epinefrina es considerada el fármaco de elección. Su principal acción es la vasoconstricción, mejorando la hemodinamia del paciente y la misma se administra a una dosis de 0.01 mg/kg por vía intramuscular (IM) (Cohen, 1995; Sampson et al., 2006; Kemp et al., 2008; Dowling, 2009; Simons et al., 2011). En función de la gravedad del cuadro y de la respuesta clínica a la dosis inicial, la administración puede repetirse cada cinco a quince minutos según necesidad. En casos en los que ya se ha desarrollado un cuadro de shock, se recomienda la administración en infusión continua intravenosa a una taza de 0.05 ug/kg/min, con titulación controlada y progresiva, según respuesta clínica (Mink et al., 2004; Dowling, 2009).
Los tratamientos complementarios incluyen fluidoterapia, antihistamínicos H1 y H2, corticosteroides y broncodilatadores; sin embargo, estas intervenciones no deben sustituir a la epinefrina.
En pacientes con hipotensión, se recomienda instaurar de manera precoz una fluidoterapia agresiva con cristaloides, como solución de Ringer Lactato tan pronto como sea necesario. En los primeros momentos posteriores a una reacción anafiláctica grave, una porción significativa del volumen intravascular, se extravasa hacia el espacio intersticial. Este fenómeno, combinado con el efecto vasodilatador sistémico, conduce al desarrollo de un shock distributivo (Fisher, 1986; Sampson et al., 2006; Armitage-Chan, 2010; Mitsuhata, 2012; Shmuel y Cortes, 2013).
Como tratamiento antihistamínico, se recomienda la administración de difenhidramina a dosis de 1-4 mg/kg en perros (Plumb, 2002; Greenberger et al., 2007), por vía IM o vía oral (VO) cada 8-12 h. Asimismo, la ranitidina puede administrarse a dosis de 0.5-2,25 mg/kg intravascular (IV), subcutánea (SC) o VO (Plumb, 2002; Dowling, 2009).
Los corticosteroides de elección incluyen la dexametasona a una dosis de 1-4 mg/kg IV (Cohen, 1995), el succinato sódico de metilprednisolona a 30 mg/kg IV (Dowling, 2009) o el succinato sódico de prednisona en dosis de 10-25 mg/kg IV (Cohen, 1995). Para episodios más leves, la administración oral de prednisona 0.5-1 mg/kg podría ser suficiente (Sampson et al., 2006).
Como broncodilatador, el salbutamol puede ser útil en el manejo de las manifestaciones respiratorias (Sampson et al., 2005; Sampson et al., 2006; Simons, 2010; Simons et al., 2011). El mismo se administra por vía inhalatoria, una a dos inhalaciones cada quince minutos hasta un máximo de tres administraciones, logrando un efecto directo sobre el músculo liso bronquial y aliviar el broncoespasmo (Plumb, 2002; Johnson y Peebles, 2004; Dowling, 2009). Sin embargo, no reemplaza a la epinefrina ya que, sus efectos vasoconstrictores son mínimos y no previene ni alivia el edema laríngeo ni la obstrucción de las vías respiratorias superiores (Sampson et al., 2006; Peavy y Metcalfe, 2008; Chan, 2010; Simons et al., 2011). La aminofilina también puede resultar beneficiosa administrada a 5-10mg/kg IM o IV lento (Cohen, 1995; Plumb, 2002).
El pronóstico depende de la gravedad de los signos clínicos, observándose peores evoluciones, en reacciones graves asociadas a la administración por vía parenteral del antígeno (Schaer et al., 2005; Tran y Muelleman, 2006; Dowling, 2009; Shmuel y Cortes, 2013).
Objetivo
El objetivo de este trabajo fue presentar un caso clínico de un paciente sometido a anestesia general, que desarrollo una reacción adversa medicamentosa, sospechada al propofol, inmediatamente después de la inducción en un perro, así como también, revisar las pautas de manejo y soporte frente a reacciones anafilácticas.
Materiales y métodos
Se presenta a cirugía una hembra canina Shih-Tzu, de 5 años para ovariohisterectomía indicada por presencia de una colecta uterina. Los parámetros fisiológicos basales evaluados previo a la cirugía fueron: frecuencia cardíaca 120 lpm, frecuencia respiratoria 35 rpm y temperatura rectal 38.5 °C.
El estado físico de la paciente fue clasificado como ASA III y un riesgo anestésico moderado. Se colocó un catéter intravenoso 22 G en la vena cefálica antebraquial y la fluidoterapia de mantenimiento se realizó con solución salina 0.9 % a una tasa de infusión de 3 ml/kg/h. Como profilaxis antibiótica se administraron 20 mg/kg de ampicilina y sulbactam por vía IV.
La premedicación incluyó dexmedetomidina 1 ug/kg, midazolam 0.25 mg/kg y ketamina 2 mg/kg vía IV, con el objetivo de alcanzar un estado de sedación moderada. El paciente se preoxigenó con mascara durante cinco minutos. Para la inducción anestésica se utilizó propofol titulado IV, hasta alcanzar un plano compatible con la intubación endotraqueal.
Inmediatamente después de la inducción y la intubación del paciente, el mismo presentó eritema generalizado (Figura1), angioedema facial (Figura 2) y taquipnea, lo que llevó a sospechar de una reacción adversa al propofol.
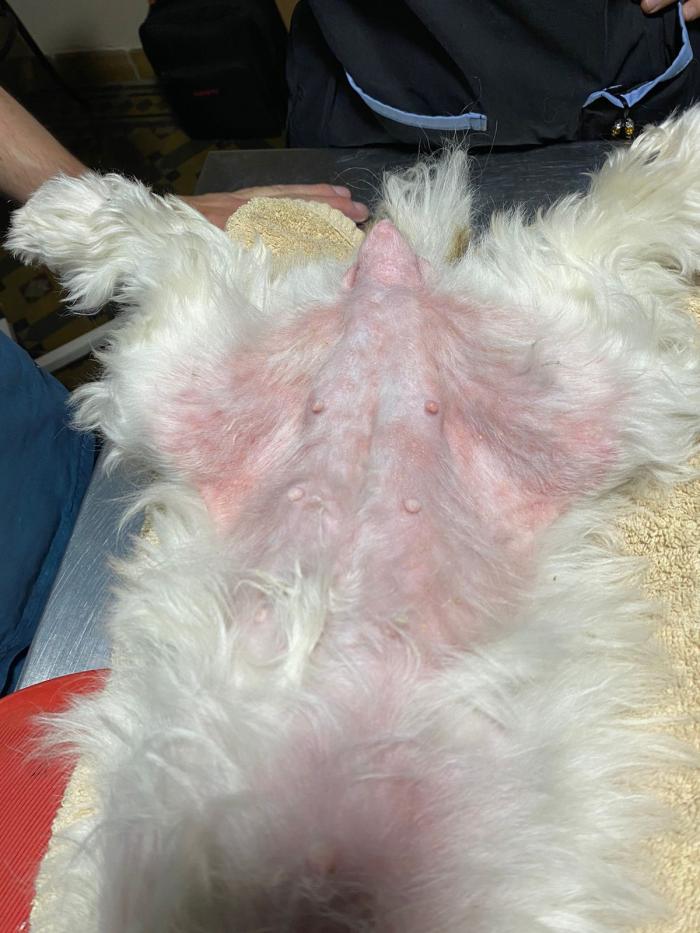
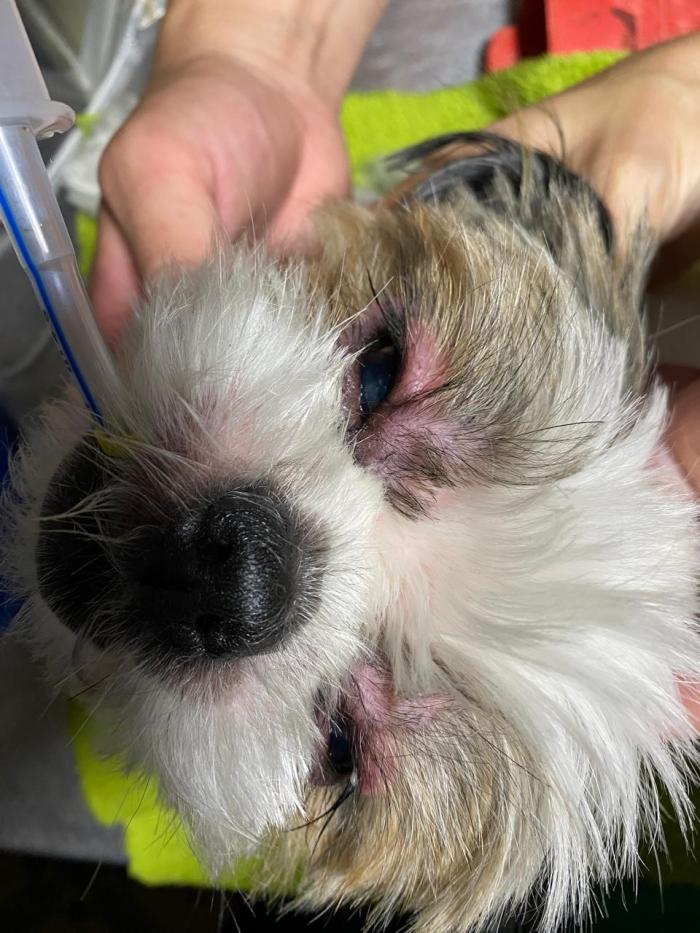
Ante esta situación, el equipo de trabajo decide suspender la cirugía y se inició tratamiento de soporte con difenhidramina 2 mg/kg y dexametasona 2 mg/kg, ambas administradas por vía IV. Durante los minutos siguientes, la frecuencia respiratoria se normalizó y los signos cutáneos disminuyeron su intensidad. Todas las reacciones adversas fueron transitorias y leves, y dado que mejoraron solo con el tratamiento sintomático, y no resultaron en shock anafiláctico, no se administró ningún otro tratamiento para la misma.
El animal permaneció en observación hasta recibir el alta hospitalaria al día siguiente, momento en el cual los tutores de la paciente manifestaron que el animal ya presentaba un cuadro de atopía.
Discusión
Este reporte de caso describe una presunta reacción anafiláctica a la inducción de anestesia general con propofol en un perro, ya que no se observó ningún cambio después de la premedicación o hasta la administración del mismo.
Las reacciones anafilácticas a los anestésicos rara vez se reportan en medicina veterinaria y aunque la misma puede desarrollarse en cualquier momento durante la anestesia general, en el 90 % de los casos en humanos, ocurre durante el periodo de inducción (Kroigaard et al., 2007), como bien ocurrió en el caso clínico descripto en este artículo.
En perros, el uso de propofol debe considerarse como el fármaco inyectable en anestesia que presenta el mayor riesgo de anafilaxia. Sin embargo, perros con niveles elevados de IgE y antecedentes de alergia no presentaron reacciones anafilácticas graves a esta droga (como paro cardiorrespiratorio o colapso cardiovascular) sugiriendo, que podría ser un fármaco relativamente seguro en pacientes caninos con niveles elevados de IgE (Onuma et al., 2017).
Si bien en caninos, el sistema gastrointestinal y el hígado son los principales órganos afectados (Cohen, 1995; Boothe, 2002; Waddell, 2005; Dowling, 2009; Quantz et al, 2009), en este reporte, las manifestaciones cutáneas y respiratorias como el eritema generalizado, el angioedema facial y la taquipnea fueron las observadas entendiendo que, en el período perioperatorio, la anestesia general puede atenuar o enmascarar las distintas manifestaciones como la hipotensión, las obstrucciones de las vías respiratorias superiores y la broncoconstricción, por ejemplo.
Se ha investigado la seguridad en la administración de propofol en perros alérgicos a la lecitina de yema de huevo y al aceite de soja (Onuma et al., 2017); entre 14 perros alérgicos que recibieron propofol como agente de inducción, solo 3 presentaron reacciones leves (rubor, hipotensión e hipercapnia) que fueron transitorias y se resolvieron con tratamiento sintomático, concluyendo que el propofol puede utilizarse de forma segura en animales alérgicos siempre que se realice una monitorización adecuada, concepto que debería ser válido durante todo evento anestésico (Del Prete y Scarabelli, 2021).
Entre los pacientes humanos que desarrollan anafilaxia inducida por propofol, el 64 % tiene antecedentes de algún tipo de alergia (Laxenaire et al., 1992). Por lo tanto, es necesario realizar una correcta anamnesis preoperatoria, estar preparado para la eventualidad de anafilaxia y administrar la anestesia con cuidado durante la administración de propofol en perros con alergias o antecedentes de anafilaxia (Onuma et al., 2017).
En medicina humana, las pruebas cutáneas se realizan habitualmente para intentar identificar el agente causal en caso de anafilaxia; sin embargo, la asociación entre los resultados de dichas pruebas y el riesgo de reacción a medicamentos es pobre (Hepner y Castells, 2003). Otras pruebas disponibles son la medición de anticuerpos IgE circulantes y la prueba de activación de basófilos (Soetens, 2004). En este caso, no se realizaron pruebas para identificar el agente causal de dicha reacción.
Conclusión
Es necesario realizar una correcta anamnesis preoperatoria, estar preparado para la eventualidad de anafilaxia y administrar la anestesia con cuidado durante la administración de propofol en perros con alergias o antecedentes de anafilaxia. Debe considerarse la posibilidad de reacciones anafilácticas a este fármaco, cuando surgen problemas cutáneos, cardiovasculares y/o respiratorios repentinos en el periodo posterior a la etapa de inducción anestésica. El anestesista debe estar siempre preparado para tratar esta emergencia. Se requieren estudios adicionales para identificar mejor los posibles agentes causales y la incidencia real de reacciones anafilactoides en medicina veterinaria.
Bibliografía
- Armitage–Chan, E. (2010). Anaphylaxis and anaesthesia.Veterinary Anaesthesia and Analgesia,37(4), 306-310.
- Boothe, D. M. (2020). Adverse reactions to therapeutic drugs in the CCU patient. InThe Veterinary ICU Book(pp. 1049-1080). CRC Press.
- Brown, S. G. (2005). Cardiovascular aspects of anaphylaxis: implications for treatment and diagnosis.Current opinion in allergy and clinical immunology,5(4), 359-364.
- Cochico, S. G. (2012). Propofol allergy: assessing for patient risks.AORN journal,96(4), 398-408.
- Cohen, R. (1995). Systemic anaphylaxis.Current Veterinary Therapy, 149-152.
- Del Prete, T., & Scarabelli, S. (2021). A suspected anaphylactoid reaction to propofol in a dog.Topics in Companion Animal Medicine,44, 100536.
- Dowling PM. (2009) Anaphylaxis. In: Silverstein DC, Hopper K. eds. Small Animal Critical Care Medicine. St Louis, MO: Saunders El sevier; pp. 727–730.
- Fisher, M. M. (1986). Clinical observations on the pathophysiology and treatment of anaphylactic cardiovascular collapse.Anaesthesia and intensive care,14(1), 17-21.
- Greenberger, P. A., Rotskoff, B. D., & Lifschultz, B. (2007). Fatal anaphylaxis: postmortem findings and associated comorbid diseases.Annals of allergy, asthma & immunology,98(3), 252-257.
- Harper, N. J. N., Dixon, T., Dugue, P., Edgar, D. M., Fay, A., Gooi, H. C., ... & Association of Anaesthetists of Great Britain and Ireland. (2009). Suspected anaphylactic reactions associated with anaesthesia.Anaesthesia,64(2), 199.
- Hepner, D. L., & Castells, M. C. (2003). Anaphylaxis during the perioperative period.Anesthesia & Analgesia,97(5), 1381-1395.
- Ho, N. T., & Bradbrook, C. A. (2020). Suspected allergic reaction following use of propofol for induction of anaesthesia.Veterinary anaesthesia and analgesia,47(4), 578-579.
- Johnson, R. F., & Peebles, R. S. (2004, December). Anaphylactic shock: pathophysiology, recognition, and treatment. InSeminars in respiratory and critical care medicine(Vol. 25, No. 06, pp. 695-703). Copyright© 2004 by Thieme Medical Publishers, Inc., 333 Seventh Avenue, New York, NY 10001, USA.
- Keller WC, Bataller N. (2000) Adverse drug reactions. In: Bonagura JD. ed. Kirk’s Current Veterinary Therapy XIII—Small Animal Practice. Philadelphia, PA: WB Saunders; pp. 239–242.
- Kemp, S. F., Lockey, R. F., Simons, F. E. R., & World Allergy Organization ad hoc Committee on Epinephrine in Anaphylaxis. (2008). Epinephrine: the drug of choice for anaphylaxis--a statement of the World Allergy Organization.World Allergy Organization Journal,1, S18-S26.
- Kroigaard, M., Garvey, L. H., Gillberg, L., Johansson, S. G. O., Mosbech, H., Florvaag, E., ... & Guttormsen, A. B. (2007). Scandinavian Clinical Practice Guidelines on the diagnosis, management and follow‐up of anaphylaxis during anaesthesia.Acta anaesthesiologica scandinavica,51(6), 655-670.
- Laxenaire, M. C., Mata-Bermejo, E., Moneret-Vautrin, D. A., & Gueant, J. L. (1992). Life-threatening anaphylactoid reactions to propofol (Diprivan).Anesthesiology,77(2), 275-280.
- Lieberman, P. (2011). Definition and Criteria for the Diagnoses of Anaphylaxis.Anaphylaxis and hypersensitivity reactions, 1-12.
- Lieberman, P., Nicklas, R. A., Oppenheimer, J., Kemp, S. F., Lang, D. M., Bernstein, D. I., ... & Wallace, D. (2010). The diagnosis and management of anaphylaxis practice parameter: 2010 update.Journal of Allergy and Clinical immunology,126(3), 477-480.
- Lucke, W. C., & Thomas Jr, H. (1983). Anaphylaxis: pathophysiology, clinical presentations and treatment.The Journal of Emergency Medicine,1(1), 83-95.
- Masuda, K. (2014). Urticaria and anaphylaxis during anesthesia.Arerugi=[Allergy],63(5), 682-685.
- Mertes, P. M., Alla, F., Tréchot, P., Auroy, Y., Jougla, E., & des Réactions Anaphylactoïdes, G. D. E. (2011). Anaphylaxis during anesthesia in France: an 8-year national survey.Journal of Allergy and Clinical Immunology,128(2), 366-373.
- Mink, S. N., Simons, F. E. R., Simons, K. J., Becker, A. B., & Duke, K. (2004). Constant infusion of epinephrine, but not bolus treatment, improves haemodynamic recovery in anaphylactic shock in dogs.Clinical & Experimental Allergy,34(11), 1776-1783.
- Mitsuhata, H. (2012). Anaphylaxis during general anesthesia.JJSCA,32, 479-487.
- Moneret-Vautrin, A., & Mertes, P. M. (2010). Anaphylaxis to general anesthetics.Chemical immunology and allergy,95, 180-189.
- Onuma, M., Terada, M., Ono, S., Murakami, A., Ishida, T., & Sano, T. (2017). Incidence of anaphylactic reactions after propofol administration in dogs.Journal of Veterinary Medical Science,79(8), 1446-1452.
- Peavy, R. D., & Metcalfe, D. D. (2008). Understanding the mechanisms of anaphylaxis.Current opinion in allergy and clinical immunology,8(4), 310-315.
- Plumb, D. C. (2002). Veterinary drug handbook.
- Quantz, J. E., Miles, M. S., Reed, A. L., & White, G. A. (2009). Elevation of alanine transaminase and gallbladder wall abnormalities as biomarkers of anaphylaxis in canine hypersensitivity patients.Journal of veterinary emergency and critical care,19(6), 536-544.
- Sampson, H. A., Muñoz-Furlong, A., Campbell, R. L., Adkinson Jr, N. F., Bock, S. A., Branum, A., ... & Decker, W. W. (2006). Second symposium on the definition and management of anaphylaxis: summary report—Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium.Journal of Allergy and Clinical Immunology,117(2), 391-397.
- Sampson, H. A., Muñoz-Furlong, A., Bock, S. A., Schmitt, C., Bass, R., Chowdhury, B. A., ... & Camargo, C. A. (2005). Symposium on the definition and management of anaphylaxis: summary report.Journal of Allergy and Clinical Immunology,115(3), 584-591.
- Schaer, M., Ginn, P. E., & Hanel, R. M. (2005). A case of fatal anaphylaxis in a dog associated with a dexamethasone suppression test.Journal of Veterinary Emergency and Critical Care,15(3), 213-216.
- Shmuel, D. L., & Cortes, Y. (2013). Anaphylaxis in dogs and cats.Journal of Veterinary Emergency and Critical Care,23(4), 377-394.
- Simons, F. E. R., Ardusso, L. R., Bilò, M. B., El-Gamal, Y. M., Ledford, D. K., Ring, J., ... & Thong, B. Y. (2011). World Allergy Organization anaphylaxis guidelines: summary.Journal of Allergy and Clinical Immunology,127(3), 587-593.
- Simons FE. (2010). Anaphylaxis. J Allergy Clin Immunol; 125(2Suppl 2): S161–S181.
- Soetens, F. M. (2004). Anaphylaxis during anaesthesia: diagnosis and treatment.Acta Anaesthesiologica Belgica,55, 229-238.
- Tashkandi, J. (2010). My patient is allergic to eggs, can i use propofol? A case report and review.Saudi journal of anaesthesia,4(3), 207-208.
- Tran PT, Muelleman RL. Allergy, hypersensitivity and anaphylaxis. (2006) In: Marx JA, Hockberger RS, Walls RM. eds. Rosen’s Emergency Medicine, Concepts and Clinical Practice. Philadelphia, PA: Mosby Elsevier; pp. 1818–1838.
- Waddell, L. S. (2005). Systemic anaphylaxis. I boken: Textbook of Veterinary Internal Medicine, Ettinger SJ, Feldman EC.
 by Multimédica
by Multimédica