Demodicosis local en un perro adulto después de traumatismo
Resumen breve
Se presenta a consulta un Fox terrier macho esterilizado de 8 años porque hace unos días sufrió un accidente que ha dado lugar a la aparición de una lesión cutánea a nivel torácico.Índice de contenidos
Reseña e historia clínica
Se presenta a consulta un Fox terrier macho esterilizado de 8 años porque hace unos días sufrió un accidente que ha dado lugar a la aparición de una lesión cutánea a nivel torácico. Quedó atrapado en el paso de una puerta muy pesada, recibiendo un golpe romo en la región costal. A los pocos días los tutores observaron la zona inflamada, caliente y con dolor.
Se trata de un paciente en el que se diagnosticó una dermatitis atópica hace unos años, manejada de manera crónica proactiva con el uso diario de oclacitinib. Es un perro que vive en ciudad, con otro perro sin lesiones. Recibe tratamiento antiparasitario externo a base de preparaciones tópicas de imidacloprid y permetrina.
Examen físico general y dermatológico
En el momento de la consulta el paciente presentaba una lesión alopécica en placa, con un alto grado de inflamación y edema, y trayectos fistulosos (material símil-pus) (Figura 1).

Figura 1. Aspecto macroscópico inicial de la lesión, donde observamos una placa alopécica con trayectos fistulosos.
Diagnóstico diferencial más probable
Ante la historia clínica se sospecha de un cuadro de paniculitis/pioderma profunda secundaria al traumatismo.
Pruebas diagnósticas
Se toman muestras del material fistulizado para el posterior estudio citológico, en el que se observa una población abundante de neutrófilos con bacterias cocoides intracelulares, además de una escasa población de macrófagos vacuolizados (Figura 2).

Figura 2. Citología donde se observa claramente la presencia de cocos intracelulares, diagnosticando así una infección bacteriana activa.
Manejo terapéutico
Se recomienda el uso de prednisolona a 0.7 mg/kg/24 h durante 5 días, para luego disminuir la dosis de manera progresiva. Con el objetivo de evitar el uso de antibióticos, y considerando la naturaleza localizada de la lesión, se realiza una primera sesión de fototerapia con luz led.
Seguimiento
Después de una semana la lesión ha mejorado (Figura 3), por lo que se mantiene la dosis decreciente de prednisolona, hasta acabar retirándola después de 12 días de tratamiento. Del mismo modo, se realizan dos sesiones más de fototerapia con el objetivo de controlar la infección y la inflamación residual (Figuras 4 y 5).

Figura 3. Evolución de la lesión después de una semana de tratamiento.

Figura 4. Aspecto macroscópico de la lesión justo después de la segunda sesión de fototerapia con luz led.

Figura 5. Aspecto macroscópico de la lesión unos días después de la tercera sesión de fototerapia con luz led.
Después de algunos meses, la tutora nos contacta porque considera que el problema no ha acabado de solucionarse. Sigue existiendo alopecia y, además, han aparecido unas lesiones con un aspecto diferente. A pesar de esto, el paciente no presenta ni dolor ni prurito en la región afectada; y tampoco nuevas lesiones en otras localizaciones corporales.
Examen dermatológico
En ese momento observamos que la región afectada sigue alopécica, pero además presenta comedones y pequeñas bullas hemorrágicas (Figura 6).

Figura 6. Lesiones macroscópicas observadas por la tutora después de varios meses de haber sufrido el accidente.
Diagnóstico diferencial más probable
Ante este cuadro de alopecia focal, y siempre sin olvidar la historia previa, podríamos plantear el siguiente diagnóstico diferencial:
- Autotraumatismo mayor del que reporta la tutora, que impide la recuperación porque perpetúa la inflamación local.
- Foliculitis bacteriana/pioderma profunda (no se acabó de controlar en su día).
- Demodicosis.
- Dermatofitosis.
Pruebas diagnósticas
- Examen microscópico del pelo: las puntas están intactas en su mayoría, lo que hace pensar que efectivamente no existe un grado significativo de prurito/dolor asociado. A nivel de las raíces no se observan parásitos intrafoliculares ni cambios evidentes compatibles con la presencia de dermatofitos.
- Examen con lámpara de Wood: negativa, no se observa fluorescencia.
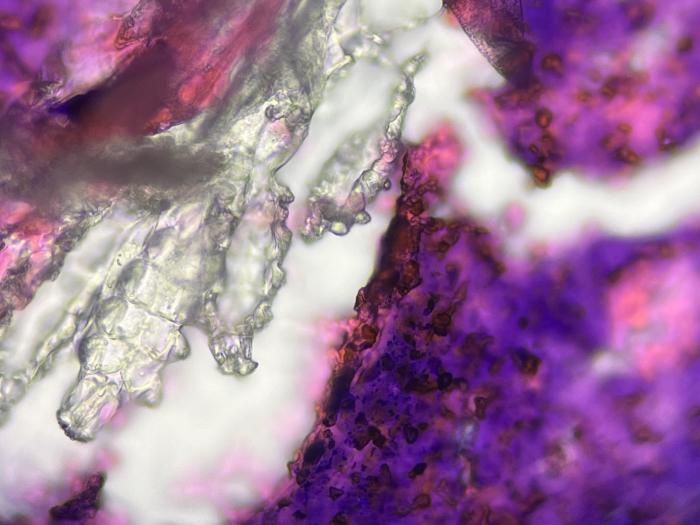
- Citología del contenido de una bulla hemorrágica: se observa una población inflamatoria mixta, sin bacterias asociadas. Pero llama la atención la presencia de un gran número de Demodex spp. (Figura 7A-C).

Figura 7A-C. Citología del contenido de las bullas hemorrágicas. Sobre un fondo de células inflamatorias, se observan grandes estructuras refringentes correspondientes a ácaros del género Demodex spp. Las tres imágenes muestran lo mismo, pero a diferentes aumentos.

Diagnóstico
Demodicosis localizada.
Manejo
Se instaura tratamiento a base de sarolaner oral, cada 3 semanas, al menos 3 veces. Con el objetivo de descartar otras patologías sistémicas que pudiesen estar implicadas en el desarrollo de la demodicosis, se realizan analíticas sanguíneas (incluyendo serología de Leishmania spp. y estudio de la funcionalidad tiroidea), obteniéndose resultados negativos/normales.
Discusión
En ocasiones nos encontramos ante situaciones clínicas en las que el diagnóstico, y, por tanto, las necesidades terapéuticas, son dinámicas. Así, la causa primera por la que un paciente acude a consulta puede provocar la aparición de otras patologías, por lo que deberemos estar alerta y no pasarlas por alto. Es el caso de nuestro paciente, que tras un traumatismo inicial desarrolló un cuadro inflamatorio local grave, con la consiguiente infección secundaria; pero que, tras el manejo inicial de esta inflamación/infección, la lesión persistió por el sobrecrecimiento secundario de ácaros intrafoliculares.
La demodicosis que desarrolló a nivel local fue la causa por la que no se resolvió la lesión alopécica focal. Podríamos haber caído en la tentación de volver a realizar el mismo tratamiento que se hizo en la primera visita, lo que nos habría inducido al fracaso terapéutico. De ahí la importancia de que seamos protocolarios en todos los casos, planteemos diagnósticos diferenciales completos y adaptados al paciente, y que realicemos las pruebas diagnósticas necesarias en todo momento, a pesar de tratarse de un cuadro más o menos crónico o intermitente.
La demodicosis es una patología común en la clínica dermatológica diaria, principalmente en algunas razas como el Carlino, Bulldog francés o Bull terrier. Se produce por un sobrecrecimiento anormal de ácaros del género Demodex spp. Este forma parte de la microbiota normal de la piel del perro, ya que la coloniza desde la madre durante el parto y los primeros días de vida. Desde ese momento el ácaro pasa su ciclo vital al completo sobre el huésped, y se establece un complejo diálogo entre el sistema inmunitario de este y el ácaro, con el objetivo de permitir una convivencia pacífica.
Parte de los mecanismos por los que la piel de los mamíferos desarrolla una inmunotolerancia frente estos ácaros es desconocida, pero un factor clave es que se mantenga una baja carga parasitaria. De hecho, en medicina humana se considera que no es normal encontrar más de 5 ácaros por cada cm2 de piel, pudiendo llegar a ser de más de 60 en casos de rosácea (dermatosis en la que Demodex juega un papel importante). La densidad fisiológica de ácaros en la piel del perro es desconocida, pero se presume todavía menor que en personas.
Considerando que Demodex forma parte de la microbiota fisiológica, la demodicosis canina podría considerarse más una patología inmunitaria que parasitaria, ya que no se produce por la infestación de un parásito externo a partir del contacto con animales afectados o del ambiente, si no que se produce por la proliferación de ácaros que ya habitan de antemano la piel del paciente afectado. Así, Demodex spp. actúa como patógeno oportunista en determinadas circunstancias.
En los casos de demodicosis juvenil se ha observado una disminución en la blastogénesis de linfocitos. Del mismo modo, en pacientes con demodicosis generalizada se han observado múltiples cambios a nivel inmunitario, entre otros, el agotamiento de linfocitos (pérdida progresiva de las funciones de los linfocitos T), disminución del número total de linfocitos CD4+ y alteraciones en las concentraciones plasmáticas de algunas citoquinas inflamatorias o reguladoras (como IL2, IL5, IL6, IL18 o IL10); aunque es difícil saber si parte de estos cambios son causa o consecuencia de la propia demodicosis. También se ha estudiado la implicación de los Toll Like Receptors (TLR) en la patología, igual que en medicina humana, observándose un aumento en la expresión de TLR2, y una disminución en la expresión de TLR4 y 6. De hecho, la disminución de TLR4 y 6 se considera que podría estar inducida por los propios ácaros con el objetivo de modular la respuesta inmunitaria dirigida hacia ellos.
No es raro que una demodicosis se acompañe además de una foliculitis bacteriana, y se ha especulado que esta pudiese contribuir también a los cambios inmunitarios que dan lugar al desarrollo de la propia demodicosis. Demodex transporta e interactúa con las bacterias de la microbiota cutánea, así que no es raro entender que parte de la gravedad del cuadro clínico observado dependerá de la interacción de ambos con el sistema inmunitario del huésped.
Con todo esto, cuando observamos un cuadro de demodicosis en un perro adulto deberemos sospechar de alteraciones a nivel inmunitario que permiten la proliferación excesiva del ácaro. En nuestro caso, es posible que se produjesen cambios a nivel de sistema inmunitario después del traumatismo local. En medicina humana se ha descrito la pérdida de las funciones de la piel de una manera sectorial o localizada después de situaciones como traumatismos, infecciones o pérdida de vascularización (recibiendo este fenómeno el nombre de distritos inmunocomprometidos de Ruocco); y se asocia en algunos casos al desarrollo de enfermedades parasitarias y víricas.
Podríamos plantear también la posibilidad de que el uso de cortisona durante el cuadro inicial fuese la causante del estado de inmunocompromiso. Del mismo modo, podríamos especular que el uso crónico de oclacitinib, y más si lo combinamos puntualmente con prednisolona, fuese la causa de esa pérdida de equilibrio inmunitario. Pero considerando que ambos son tratamientos sistémicos y el paciente no desarrolló ningún tipo de lesión compatible con una demodicosis en ninguna otra zona del cuerpo, es difícil creer que estos fármacos fuesen la causa única de inmunocompromiso a nivel local.
Así mismo, en algunos estudios se ha relacionado la dermatitis atópica con una mayor predisposición a desarrollar demodicosis, pero no debemos olvidar que suelen ser pacientes que reciben medicaciones crónicas que inciden sobre la funcionalidad de linfocitos.
Sea como sea, en el momento en el que se producen cambios a nivel de sistema inmunitario, modificando los mecanismos fundamentales de tolerancia, se desarrolla un sobrecrecimiento del parásito, dando lugar al cuadro clínico clásico. Así, podemos observar desde un cuadro de alopecia focal no inflamatoria hasta inflamación folicular grave y presencia de lesiones como bullas hemorrágicas, como vimos en nuestro caso. El prurito no suele ser un signo que acompañe típicamente a una demodicosis, aunque dependerá del paciente y será mayor en aquellos en los que se desarrolle foliculitis bacteriana secundaria. Tan variable es el cuadro clínico entre pacientes que se han propuesto escalas validadas, como la propuesta por Berett Dengler y colaboradores en 2021, con el fin de objetivar la gravedad de las lesiones en los casos de demodicosis.
Estos signos clínicos se producen como consecuencia de los cambios producidos por el parásito a nivel de barrera cutánea (epidermis folicular), la reacción inflamatoria y de hipersensibilidad que se desarrolla, y de la presencia concomitante de infección bacteriana en muchos casos. La gravedad de los signos clínicos dependerá de la intensidad de la proliferación parasitaria y de la respuesta inmunitaria que desarrolle el huésped.
Generalmente no es complicado llegar al diagnóstico. A pesar de tratarse de un ácaro que forma parte de la microbiota del perro, no es común observarlo en pruebas de rutina en animales sanos (o con otras patologías dermatológicas). Así, si mediante el uso de las técnicas diagnósticas adecuadas observamos Demodex en lesiones compatibles con una demodicosis, podemos emitir un diagnóstico en la mayoría de los casos. Considerando que es un ácaro intrafolicular, el examen microscópico del pelo y el raspado profundo puede ser útiles para obtener muestras diagnósticas; en nuestro caso se observó un gran número de ácaros a partir del material recogido después de romper una de las bullas hemorrágicas. Es interesante recordar que hay que mirar la muestra al microscopio a muy pocos aumentos, ya que el tamaño del parásito es mucho mayor que el de las células inflamatorias, y si empezamos mirando a grandes aumentos es posible que lo pasemos por alto pensando que es un artefacto que no se ha teñido.
Considerando que una pieza clave para mantener un correcto equilibrio entre Demodex y el sistema inmunitario del huésped es mantener un bajo número de ácaros, las terapias acaricidas están destinadas a disminuir la carga parasitaria, no a eliminar el parásito en su totalidad. El uso de isoxazolinas permite un control seguro de la demodicosis en la mayoría de los casos, por lo que no debería implicar un reto terapéutico.
Bibliografía recomendada
- Bowden DG, Outerbridge CA, Kissel MB, et al. Canine demodicosis: a retrospective study of a veterinary hospital population in California, USA (2000-2016). Vet Dermatol2018;29(1):19-e10.
- Defalque VE. Isoxazolines for treating canine demodicosis, sarcoptic mange (scabies), and lice infestation. Can Vet J 2022;63(11):1159-1162.
- Dengler B, Mendoza-Kuznetsova E, Nikolaeva L, et al. Evaluation of a clinical scoring system for canine demodicosis. Vet Dermatol 2021;32(4):311-e84.
- Ferrer L, Ravera I, Silbermayr K. Immunology and pathogenesis of canine demodicosis. Vet Dermatol2014;25(5):427-e65.
- Gazi U, Taylan-Ozkan A, Mumcuoglu KY. Immune mechanisms in Human and canine demodicosis: A review. Parasite Immunol 2019;41(12): e12673.
- Gortel K. Update on canine demodicosis. Vet Clin North Am Small Anim Pract 2006; 36(1):229-41.
- Kelly PA, Browne J, Peters S, et al. Gene expression analysis of Canine Demodicosis; A milieu promoting immune tolerance. Vet Parasitol 2023; 319:109954.
- Kumari P, Nigam R, Choudhury S, et al. Demodex canis targets TLRs to evade host immunity and induce canine demodicosis. Parasite Immunol 2018;40(3).
- Mueller RS, Rosenkrantz W, Bensignor E, et al. Diagnosis and treatment of demodicosis in dogs and cats: Clinical consensus guidelines of the World Association for Veterinary Dermatology. Vet Dermatol 2020;31(1):5-27.
- O’Neill DG, Turgoose E, Church DB, et al. Juvenile-onset and adult-onset demodicosis in dogs in the UK: prevalence and breed associations. J Small Anim Pract 2020;61(1):32-41.
- Oliveira CD, Larsson CE, de Camargo MM. Longitudinal assessment of T-lymphocyte subpopulations during generalized demodicosis in dogs and their relationship with remission. Vet Dermatol 2015;26(1):18-22, e5-6.
- Perego R, Spada E, Foppa C, et al. Critically appraised topic for the most effective and safe treatment for canine generalised demodicosis. BMC Vet Res 2019;15(1):17.
- Ruocco V, Ruocco E, Piccolo V, et al. The immunocompromised district in dermatology: A unifying pathogenic view of the regional immune dysregulation. Clin Dermatol 2014;32(5):569-76.
- Soman SP, Singh SK, Kumari P, et al. Quantification of immuno-regulatory cytokine and toll-like receptors gene expression in dogs with generalized demodicosis. Vet Parasitol 2020:280:109063.
- Souza CP, Schissler JR, Contreras ET, et al. Evaluation of immunological parameters in pit bull terrier-type dogs with juvenile onset generalized demodicosis and age-matched healthy pit bull terrier-type dogs. Vet Dermatol2018;29(6):482-e162.
- Zewe CM, Altet L, Lam ATH, et al. Afoxolaner and fluralaner treatment do not impact on cutaneous Demodex populations of healthy dogs. Vet Dermatol 2017;28(5):468-e107.
 by Multimédica
by Multimédica
