Manejo clínico del paciente con prurito
Resumen breve
Cada paciente con prurito puede tener una etiología, factores ambientales, sensibilidad intrínseca, comorbilidades y tutores (su implicación en la terapéutica para el control del prurito es muy importante) diferentes. Por ello, el éxito del tratamiento del prurito reside en un abordaje específico para cada paciente, puesto que, en la actualidad, tampoco tenemos una terapia totalmente efectiva y segura para el control del prurito en general.Índice de contenidos
Resumen
La definición de prurito sería: una sensación que provoca una reacción específica de rascado. El prurito es el signo clínico más común que se observa en perros con enfermedades de la piel. La percepción del prurito se inicia por la estimulación de los pruriceptores cutáneos, que transmiten la sensación percibida al cerebro por el tracto espinotalámico, y da como resultado la respuesta motora (la conducta de rascarse).
Para el manejo clínico del prurito hay que realizar el diagnóstico clínico de la enfermedad que lo está induciendo para poder instaurar un tratamiento específico. También hay que diferenciar entre prurito agudo y crónico, y así poder elegir entre las diferentes alternativas terapéuticas aquellas más adecuadas, teniendo en cuenta controlar las diferentes vías del prurito (neurológica e inflamatoria), así como mejorar la barrera cutánea.
En resumen, un tratamiento multimodal, en el que podemos administrar tanto tratamientos sistémicos como tópicos, entre los que destacan; los glucocorticoides, los antihistamínicos, la ciclosporina A, los inhibidores de las JAK, el lokivetmab, el tacrolimus, así como el control neurológico (con medios físicos, gabapentina, amitriptilina, agonistas del TRPV1, etc.) y la mejora de barrera cutánea (ceramidas, baños, ácidos grasos esenciales) y otras alternativas menos estudiadas (células madre, CBD, microbiota).
Como cada paciente con prurito puede tener una etiología, factores ambientales, sensibilidad intrínseca, comorbilidades y tutores diferentes, el éxito del tratamiento del prurito reside en un abordaje específico para cada uno.
Introducción
La definición de prurito sería: una sensación que provoca una reacción específica de rascado1.
La idea convencional ha sido que el papel principal de la sensación de picor y la respuesta motora posterior del rascado es eliminar las agresiones ambientales de la piel, como productos químicos, plantas venenosas y, especialmente, los ectoparásitos1, de forma que esta respuesta ha prevalecido como una ventaja evolutiva protectora, sobretodo en un ambiente donde las ectoparasitosis eran muy frecuentes y habituales.
La idea más reciente es que, además, el rascado daña la barrera epidérmica y facilita una cascada fisiológica apropiada, asociada con la detección de la agresión, y que incluye una comunicación en múltiples direcciones entre los sistemas nervioso e inmunitario de la piel. El placer que acompaña al rascado puede servir para reforzar la actividad motora para garantizar aún más la comunicación neuroinmune1.
Al menos, esta es la idea para el prurito agudo. Sin embargo, el prurito crónico es más complejo, y en un ambiente en el que, en la actualidad, hay mucho menor riesgo de que nuestros pacientes sufran ectoparasitosis, gracias a la medicina preventiva, este prurito crónico ha dejado de ser una ventaja evolutiva protectora.
El Foro Internacional para el Estudio del Prurito ha definido el prurito crónico como aquel que dura más de 6 semanas. En veterinaria, el prurito crónico suele ser secundario a enfermedades inflamatorias de la piel, principalmente hipersensibilidades.
Detrás de esta simple conducta, hay una fisiopatología compleja que no se entiende del todo, y que es aún más compleja en animales, ya que no existe un método objetivo para evaluar la sensación de prurito2. Es por ello que se han desarrollado numerosas herramientas subjetivas y objetivas para intentar evaluar la gravedad del prurito. En medicina veterinaria, la intensidad del prurito se ha medido utilizando herramientas subjetivas que se basan en la evaluación del tutor mediante la observación del comportamiento de prurito del animal. La escala visual analógica del prurito(PVAS, por las siglas en inglés de pain visual analogue scale) es una escala validada que combina una línea vertical con descripciones de los niveles de gravedad del comportamiento del prurito canino. A pesar de que es superior a las herramientas de evaluación anteriores utilizadas en medicina veterinaria, tiene limitaciones similares a las descritas para medicina humana (subjetividad), agravadas por el hecho de que el tutor actúa como representante del animal3.
Recientemente, un estudio evaluó la escala verbal numérica (VNS, por las siglas en inglés de verbal numeric scale), asegurando que es una escala válida para evaluar el prurito canino, sin llegar a ser equivalente al PVAS4. Otro estudio preliminar evaluó el uso de monitores de actividad para una medición más objetiva del prurito en los perros en el ambiente de su hogar5.
El prurito es el signo clínico más común que se observa en perros con enfermedades de la piel (> 30 % de los casos que acuden al veterinario), y también es la primera causa (> 20 % de los casos) que motiva a los dueños a llevar a sus perros al veterinario fuera de la atención médica preventiva6.
Existen muchos esquemas de clasificación diferentes para el prurito descritos en la medicina humana. Uno de ellos divide el prurito en 4 categorías, que pueden ayudar en el tratamiento del paciente7. Son las siguientes:
- Dermatológico: asociado a enfermedades de la piel como alergias, enfermedades autoinmunes, infecciones, neoplasias.
- Enfermedad sistémica: la enfermedad hepática colestásica primaria o la insuficiencia renal están descritas en medicina humana2,7, pero no en medicina veterinaria2.
- Causas neuropáticas por enfermedades del sistema nervioso central o periférico (como la siringomielia o el síndrome de mutilación acral).
- Psicógeno, como la dermatitis acral por lamido.
Dado que en veterinaria no están descritas las causas de prurito por enfermedad sistémica, y las causas neuropáticas y psicógenas son atendidas, en mayor medida, por neurólogos y etólogos respectivamente, nos centraremos, en el presente artículo, en abordar el manejo del prurito dermatológico.
Fisiopatología del prurito
El prurito y el dolor se definen como signos que resultan de una sensación desagradable8. Es bien conocido que el prurito cutáneo y el dolor viajan a través de vías similares, lo que explica por qué el dolor después del rascado puede aliviar el prurito (de ahí el efecto antipruriginoso del rascado)1,8, lo que podría hacernos pensar que el picor es una sensación tan desagradable que preferimos el dolor.
Una teoría sobre el prurito era que se trataba de una versión subliminal del dolor (teoría de la intensidad, en la que los estímulos nocivos débiles causarían una activación menor de los nociceptores, que se sentiría como picor, mientras que los estímulos nocivos más fuertes activarían los nociceptores con mayor intensidad y provocarían dolor)8. Sin embargo, algunos estudios han llegado a la conclusión de que existen vías neuronales específicas del prurito que son distintas del dolor como un subgrupo distinto de fibras C mecánicamente insensibles, receptores transmembrana (Mrgpr) específicos en neuronas aferentes pruriceptivas, y mediadores pruritogénicos (IL-31, IL-13, TSLP, etc.), parecen estar dedicados específicamente a la percepción del prurito. También se han descrito neurotransmisores centrales específicos del prurito como el péptido liberador de gastrina (GRP). Pero hay estudios que no han sido concluyentes en cuanto a respaldar una vía específica del prurito,sugiriendo que los nociceptores pueden dar señales tanto de prurito como de dolor (lo que explicaría qu el prurito, a veces, puede ser parcialmente doloroso, o el dolor parcialmente pruriginoso)1. Los mecanismos difuminan los límites del circuito que combina la neurociencia y la inmunología2.
La percepción del prurito se inicia por la estimulación de los pruriceptores cutáneos (fibras aferentes primarias, fibras C amielínicas selectivas) por desencadenantes ambientales (alérgenos, irritantes, etc.). Estas fibras transmiten la sensación percibida a los cuerpos celulares localizados en la raíz dorsal y los ganglios trigéminos en el asta dorsal de la médula espinal. Las neuronas histaminérgicas y las neuronas no histaminérgicas utilizan tractos diferentes para enviar el mensaje al tálamo, siguiendo sinapsis con un segundo conjunto de neuronas que implican actividades excitatorias e inhibidoras, que dan la gradación de la señal transmitida al cerebro por el tracto espinotalámico, que da como resultado una respuesta motora: la conducta de rascarse1.
En un estudio reciente se encontraron los siguientes receptores en el ganglio de la raíz dorsal de la médula espinal canina; TRPV1, receptor 1 de taquiquinina (NK1), TLR7, receptor de endotelina tipo A (ETA), receptores opioides μ1 y κ1, receptores de histamina H1 y H4, y complejo receptor de IL-319.
Los mediadores químicos que intervienen en el prurito incluyen; histamina, catecolaminas, acetilcolina, neuropéptidos (sustancia P, péptido relacionado con el gen de la calcitonina, polipéptido intestinal vasoactivo, serotonina), hormona liberadora de corticotropina, opioides, cannabinoides, neurotrofinas (factor de crecimiento nervioso, neurotrofina-4), bradiquinina, proteasas (quimasas, triptasas y carboxipeptidasa), mediadores lipídicos (leucotrieno B4), citoquinas e interleucinas (IL-2, IL-4, IL-6, IL-8 y, más recientemente, IL-31)7.
En el prurito agudo hay una gran cantidad de sustancias pruritogénicas, siendo la histamina la molécula más importante en el prurito agudo, uniéndose a los receptores H1 y H4. El reflejo de rascado y los mediadores inflamatorios liberados en la piel tienen como objetivo controlar al agresor y reparar la epidermis dañada1.
Sin embargo, la mayoría de los tipos de prurito crónico son inducidos química o mecánicamente (no son histaminérgicos), siendo secundarios a una enfermedad sistémica o dermatológica (con una liberación constante y compleja de mediadores pruritogénicos y una serie de eventos que no se comprenden en todas las patologías1.
El ejemplo clásico de prurito crónico en perros y gatos es la dermatitis atópica. Entre las citoquinas liberadas o expresadas en la dermatitis atópica canina (DAC), TSLP, IL-4, IL-13, IL-31 e IL-33 tienen papeles críticos en la inducción del prurito, estando asociadas con una cascada inmunitaria de tipo 2 (linfocitos T helper 2, Th2, pero también producidas por macrófagos, células dendríticas y eosinófilos). En los gatos, actualmente hay menos evidencia de las moléculas que desencadenan el prurito1.
Curiosamente, el prurito crónico puede inducir una sensibilización neuronal (o disminución del umbral de la sensación de picor en la piel) central (alteraciones en la transmisión de la señal pruritogénica en la médula espinal y el tracto espinotalámico, o estructurales en el cerebro) y periférica (aumento de pruriceptores, mastocitos o inervación), lo que representaría pacientes más sensibles a estímulos leves o no pruriginosos1.
Abordaje del paciente con prurito
El reconocimiento del perro y gato con prurito puede parecer sencillo, pero como es un signo clínico efímero, en consulta veterinaria tenemos poco tiempo para valorarlo, el paciente suele venir con cierto grado de estrés (que eleva el cortisol endógeno, y por tanto disminuye la sensación de prurito en el momento de la consulta), y medir la intensidad del prurito es una cuestión subjetiva, al final, resulta complicado.
Así pues, para obtener una mayor información sobre el prurito de nuestro paciente, recurrimos a la ayuda de los tutores (con herramientas como las antes mencionadas escalas de valoración del prurito, para obtener valores lo más objetivos posibles partiendo de la subjetividad de los tutores3,4), así como de la tecnología (medidores de actividad5 o grabaciones de vídeo), la detección de lesiones secundarias al prurito (excoriaciones (Figura 1), alopecia autoinducida (Figura 2), eritema, pigmentación del pelo claro por porfirinas de la saliva (Figura 3) u otros hallazgos durante la anamnesis, exploración o pruebas diagnósticas (como, por ejemplo, el hallazgo de bacterias del género Simonsiella, halladas en citologías cutáneas, cuando solo se encuentran en cavidad oral, claro indicio de transferencia por lamido) (Figura 4).
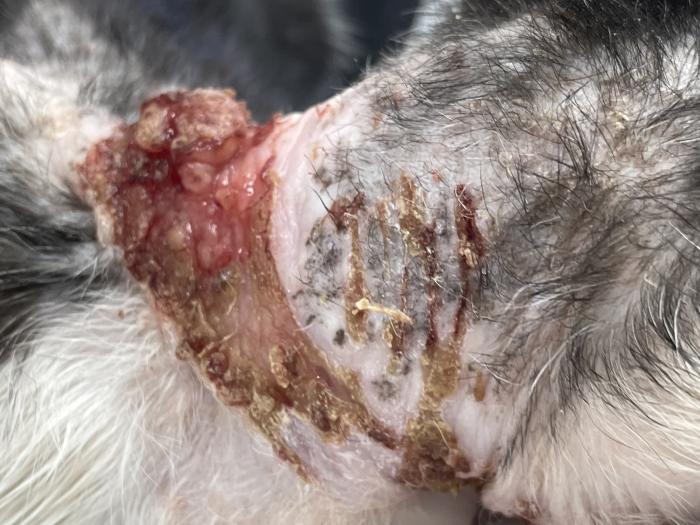
Figura 1.

Figura 2.
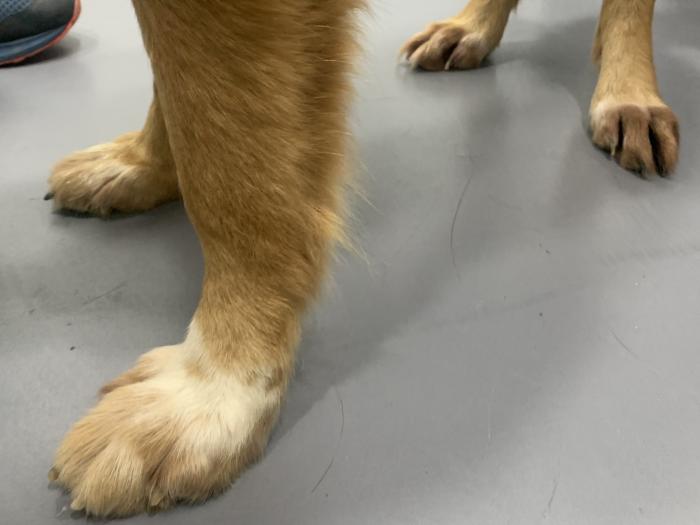
Figura 3.
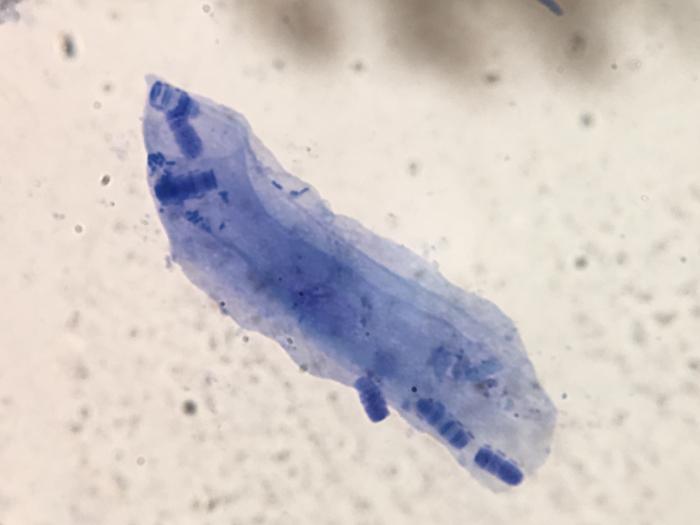
Figura 4.
Hay que tener en cuenta, y explicárselo a los tutores, que el rascado no es la única forma de expresión del prurito por parte del perro y el gato. El rascado en el perro y gato suele realizarse con las extremidades posteriores, generalmente en zonas como el cuello, la base de las orejas o el abdomen (Figura 5).
Figura 5.
Pero el prurito también puede expresarse con el lamido excesivo y focalizado en un punto (a los tutores, en ocasiones, les cuesta diferenciarlo del comportamiento de acicalamiento) (Figura 6), así como con el mordisqueo (que representa una mayor intensidad del prurito respecto al lamido) (Figura 7), el frotamiento contra objetos (generalmente rugosos) (Figura 8), las sacudidas (principalmente de cabeza, por prurito auricular, pero también pueden ser del tronco) (Figura 9), o la sensibilidad cutánea (contracciones del músculo cutáneo del tronco a estímulos muy débiles, o el reflejo podal positivo) (Figura 10).
Figura 6.
Figura 7.
Figura 8.
Figura 9.
Figura 10.
Para un correcto manejo del prurito en nuestros pacientes es preciso, en primer lugar, realizar el diagnóstico clínico de la enfermedad que lo está induciendo, sin el cual, nos faltará la información necesaria para optimizar el uso de las diferentes herramientas para su control. A continuación, proponemos un algoritmo de diagnóstico del paciente con prurito (Algoritmo 1):
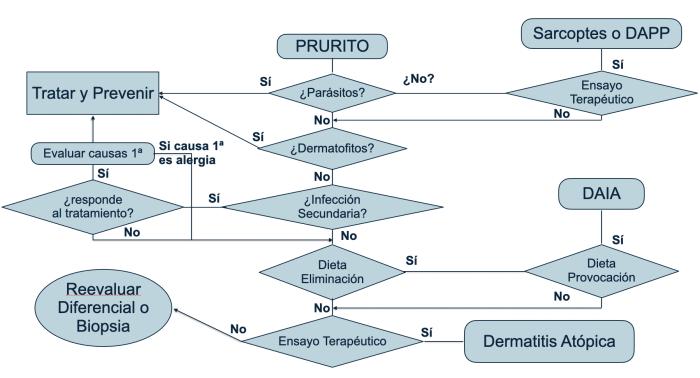
Algoritmo 1.
Con diferencia, la dermatitis atópica es la enfermedad pruriginosa más frecuente en perros y gatos, pudiendo presentarse en entre un 20 y 30 % de los perros10 y en un 12.5 % de los gatos11. Pero, dado que su diagnóstico es clínico y por descarte del resto de diagnósticos diferenciales, a pesar de ser la enfermedad más frecuente, será necesario conocer bien el resto de las enfermedades pruriginosas y sus tratamientos, pues si no eliminamos la causa del prurito, difícilmente vamos a poder realizar un correcto control del mismo. Sin embargo, como el objetivo del presenta artículo no es el diagnóstico del paciente con prurito, lo resumiremos a continuación (Tabla 1):
| Hipersensibilidades | Ectoparásitos | Infeccioso | Enfermedad autoinmune | Neoplasia | Miscelánea |
|---|---|---|---|---|---|
| Dermatitis atópica | Queiletielosis | Pioderma | Pénfigo foliáceo | Linfoma epiteliotrópico | Mastocitosis cutánea felina |
| Dermatitis alérgica inducida por el alimento | Sarna sarcóptica o notoédrica | Dermatitis por Malassezia | Adenitis sebácea | Mastocitoma | Dermatosis por hormonas sexuales |
| Dermatitis alérgica a la picadura de pulga | Pulicosis, pediculosis, trombiculiasis | Dermatofitosis | Reacciones adversas al medicamento | Histiocitoma / histiocitosis maligna | Hipertiroidismo (metimazol) |
| Hipersensibilidad picadura de mosquitos | Otocariasis | - | Lupus eritematoso cutáneo o sistémico | - | Alopecia psicógena felina |
| Otras: por contacto, RAM, urticarias | Demodicosis felina (D. gatoi) | - | Histiocitosis cutánea o sistémica | - | Dermatitis acral (por lamido) |
Tabla 1.
Tratamiento del paciente con prurito
Una vez instaurado el tratamiento específico para la enfermedad cutánea que lo está produciendo, el siguiente paso es el control sintomático del prurito. Los objetivos del tratamiento son maximizar la calidad de vida de la mascota y del tutor, apoyar y proteger el vínculo entre humanos y animales, y disminuir los brotes de alergia al mismo tiempo que se minimizan los costos y los efectos adversos de los medicamentos, así como la complejidad de los regímenes de tratamiento12.
El amplio abanico de causas, así como la complejidad de las diferentes vías fisiológicas del prurito, explican por qué el tratamiento sintomáticodel prurito puede ser difícil y por qué no existe una solución mágica para tratarlo7. El control del prurito se debe conseguir con un enfoque multimodal en el que combinaremos el tratamiento de la causa del prurito, el control de las diferentes vías del mismo (neurológicas, inflamatorias, etc.) y las medidas de soporte para mejorar el estado de la piel y disminuir la sensibilidad pruriginosa.
Para conseguir nuestros objetivos tenemos una serie de fármacos y herramientas que podemos pautar e instaurar en nuestros pacientes:
Glucocorticoides
En 1949, Edward Kendall y Philip S. Hench, recibieron el Premio Nobel de Medicina por el descubrimiento y uso médico de la cortisona.
La administración sistémica de glucocorticoides ha sido el tratamiento de primera línea del prurito de origen alérgico (la causa más frecuente de prurito) en perros durante décadas. Los glucocorticoides probablemente actúan a través de la inhibición de las citoquinas proinflamatorias y pruritogénicas, así como de la hipersensibilidad nerviosa secundaria a la inflamación y un efecto directo sobre las neuronas sensoriales2.
Las dosis típicas de prednisona/prednisolona varían entre 0.5 y 1.0 mg/kg/24 h2,13 para el control inicial del prurito y resto de signos asociados, y pasadas las primeras semanas, una vez controlado el brote agudo, se va reduciendo la dosis progresivamente, hasta su retirada o hasta alcanzar la dosis mínima efectiva (DME), que es la dosis anterior a la que se produce el fallo terapéutico (es decir, vuelve a rascarse). En el caso de la metilprednisolona las dosis iniciales varían entre 0.4 y 0.8 mg/kg/24 h13,14, y en el caso de la dexametasona serían entre 0.05 y 0.1 mg/kg/24 h.
Cuando se utilizan dosis altas de glucocorticoides, ya desde los primeros momentos, se observan efectos adversos que pueden resultar molestos (como la poliuria, polidipsia, polifagia y jadeo). Pero si se pautan dosis altas de glucocorticoides durante un tiempo prolongado, a parte de los efectos adversos anteriormente citados, puede llegarse a complicaciones potencialmente mortales (por ejemplo, pancreatitis, úlcera gastrointestinal, infección microbiana oportunista como cistitis, etc.)14.
En gatos, la administración de glucocorticoides suele resultar en un rápido control del prurito, pero no se aconseja la administración a largo plazo de esta terapia debido a sus efectos secundarios, siendo los más importantes la diabetes mellitus, el hiperadrenocorticismo (o síndrome de Cushing), el empeoramiento de cardiopatías no diagnosticadas15 y mayor probabilidad de infecciones (fúngicas, bacterianas o parasitarias)16. La prednisolona oral tiene una farmacocinética más favorable en gatos que la prednisona17, por lo que esta no se suele administrar. Para el control inicial del prurito las dosis empleadas de prednisona/prednisolona serían entre 1-2 mg/kg/24 h16, siendo la metilprednisolona entre 0.8-1.6 mg/kg/24 h y la dexametasona entre 0.1-0.2 mg/kg/24 h. Pasadas las primeras semanas, una vez controlado el brote agudo, se va reduciendo la dosis progresivamente, hasta su retirada, o hasta alcanzar la dosis mínima efectiva (DME), que es la dosis anterior a la que se produce el fallo terapéutico (es decir, vuelve a rascarse), igual que en el perro.
Como el uso de glucocorticoides sistémicos se asocia a muchos efectos secundarios, la administración tópica de estos ofrece una alternativa mucho más segura2. En los estudios se han administrado triamcinolona acetónido y aceponato de hidrocortisona, con buena eficacia, pero incluso el uso prolongado de estos glucocorticoides de forma tópica puede producir atrofia cutánea como principal efecto secundario2. En un reciente artículo, además, se llegó a suprimir el eje hipotálamo-hipofisario-adrenal en perros tratados con una emulsión oftálmica de difluprednato18. Por lo tanto, aunque es más segura, también hay que ser cautos con el uso prolongado de corticoterapia tópica.
Unas guías clínicas sobre el control del prurito en el perro publicadas recientemente que evalúan el grado de evidencia de cada una de las terapias establecen un alto grado de evidencia, principalmente de la prednisolona y metilprednisolona13.
En la experiencia clínica del autor, los glucocorticoides son el fármaco más potente para el control del prurito en el perro y el gato, si bien, dada su larga lista de efectos secundarios, se debería restringir su uso a duraciones cortas en situaciones de prurito intenso, siendo preferible la vía tópica a la sistémica. Lamentablemente, dado que es una alternativa terapéutica de bajo coste, se abusa de su administración, principalmente en aquellos casos con limitaciones económicas.
Antihistamínicos H1
En 1933, Ernest Fourneau y Anne Marie Staub, descubrieron los primeros antihistamínicos19.
Se trata de inhibidores competitivos del receptor H1. El prurito inducido por histamina en ratones parece estar mediado por los receptores de histamina H1 y H42. Con respecto al prurito, podría ser importante distinguir los antihistamínicos de acción central (son los de 1ª generación, como la difenhidramina) de los que carecen de ella (como la cetirizina o la loratadina)2, porque solo los primeros producen sedación como principal efecto secundario adverso.
En general, se encontró que la calidad de los ensayos con estas moléculas era, a menudo, deficiente2. El bajo y medio grado de evidencia de casi todos los ensayos (escasos ensayos con alto grado, en concreto con cetirizina y la combinación de clorfeniramina con hidroxicina)13, no demuestran una eficacia clínicamente relevante de esta clase de fármacos, y en opinión del autor, solo tienen una eficacia relevante en un número bajo de casos. En la actualidad, los antihistamínicos con efecto demostrado son la hidroxizina (2 mg/kg/12 h) y la cetirizina (0.5-1.0 mg/kg/24 h)20. Sin embargo, dados sus escasos efectos secundarios y relativo bajo coste económico, puede ser una opción terapéutica en determinados casos.
Ciclosporina A
El laboratorio farmacéutico Sandoz recomendaba a sus empleados recoger muestras del suelo de los lugares que visitaban durante las vacaciones. En 1969, Hans Peter Frey recogió, durante sus vacaciones en Noruega, las muestras de suelo de las que en 1972 se aisló la molécula de ciclosporina, con efecto inmunosupresor, que comenzó a comercializarse en 1983, y a finales de siglo XX empezó a usarse en medicina veterinaria.
Según un estudio reciente, la mayoría de los ensayos con la ciclosporina muestran un alto grado de evidencia de su eficacia para el control del prurito, sobre todo de origen inflamatorio (alérgico)13.
La ciclosporina A es un inhibidor de la calcineurina que actúa bloqueando la translocación nuclear del factor nuclear de las células T activadas, aunque no actúa solo sobre las células T, reduciendo la expresión de la IL-2, el IFN-γ y la IL-31, entre otras citoquinas. El efecto antipruriginoso máximo se observa generalmente después de 4 a 6 semanas, y la eficacia parece permanecer estable incluso durante periodos de tratamiento más prolongados2. Esta característica la hace muy útil para el control del prurito crónico, pero no tanto para el control del prurito agudo.
Las dosis en perros varían entre 5-7 mg/kg/24 h, mientras que en el gato varían entre 7-10 mg/kg/24 h, durante los primeros meses. Con el tiempo, es posible reducir la frecuencia de administración buscando la DME, tolerando, muchos pacientes, la administración a días alternos, e incluso algunos hasta 2 veces por semana13,16.
Entre los efectos adversos más comúnmente reportados se encuentran el vómito, la diarrea, la anorexia/disorexia, la polifagia, la flatulencia, la hipersalivación, el dolor abdominal y la pérdida de peso. Con menos frecuencia podemos encontrar cistitis, hiperplasia gingival, lesiones papilomatosas y una mayor probabilidad de padecer otras infecciones bacterianas, fúngicas o parasitarias13,16.
Inhibidores de las janus quinasas (JAK)
La familia de las janus quinasas (JAK) comprende cuatro tirosina quinasas intracelulares (JAK1, JAK2, JAK3 y TYK2) que transducen señales de numerosos receptores de citoquinas a través de la vía de señalización STAT2.
El oclacitinib representó el primer inhibidor de las janus quinasas (JAK) aprobado para su uso en perros (2013)20. Aunque el oclacitinib no está indicado para otras especies, o para tratar enfermedades distintas de las alergias, los veterinarios lo han utilizado empíricamente para tratar otras afecciones21, y en otras especies22. Dado que los datos de seguridad y eficacia son limitados, es prudente restringir el oclacitinib a los gatos que no responden a las terapias aprobadas o convencionales para el prurito, o que reciben medicamentos que contraindican su uso21.
La mayoría de ensayos con el oclacitinib muestran un alto grado de evidencia de su eficacia para el control del prurito, sobretodo de origen inflamatorio (alérgico)13.
El oclacitinib es un inhibidor selectivo de la JAK1 dirigido a la señalización de las citoquinas implicadas en el prurito y la inflamación como IL-2, IL-4, IL-6, IL-13 e IL-31. Un régimen de dos veces al día mejora significativamente el prurito y la dermatitis, y puede cambiarse a una dosis diaria para el tratamiento a largo plazo de los signos clínicos21. Es por ello que se administra una dosis de 0.6 mg/kg /12 h las primeras 2 semanas (o hasta el control del brote agudo), y luego se reduce a 0.6 mg/kg/24 h para tratamiento a largo plazo. En algunos casos se observa una exacerbación moderada del prurito al reducir la dosis de oclacitinib de dos veces al día a una diaria13.
La velocidad de acción del oclacitinib es muy rápida13, comparable a la de los glucocorticoides21, lo que permite usarlo para el control de prurito agudo.
Los estudios muestran que el oclacitinib tiene efectos inmunomoduladores selectivos sobre las células inmunitarias y puede reducir la producción de la IL-31. Los efectos inmunosupresores se producen en concentraciones mucho más altas (no administradas para tratar perros con dermatitis atópica)21.
Para el tratamiento del prurito, el oclacitinib tiene efectos secundarios menos frecuentes en comparación con los glucocorticoides y la ciclosporina. Los efectos adversos más frecuentes serían vómito y diarrea. También se ha reportado tanto pérdida como ganancia de peso, así como demodicosis, histiocitomas, papilomas y otros tumores cutáneos, pero no con mayor frecuencia que en perros que no toman el oclacitinib21.
De acuerdo con los datos actuales disponibles, la incidencia de neoplasias malignas y la edad de muerte en pacientes que reciben oclacitinib a largo plazo no es estadísticamente diferente de la de los pacientes que reciben otros tratamientos a largo plazo para la dermatitis atópica21.
Este año (2024) se ha lanzado, en Brasil y Estados Unidos, el ilunocitinib, el segundo inhibidor de las janus quinasas (JAK) para su uso en perros, que todavía no ha llegado a Europa.
Lokivetmab
El lokivetmab es un anticuerpo monoclonal caninizado contra la interleuquina (IL)-3123. La IL-31 es una citoquina involucrada en la inflamación alérgica que induce prurito en todas las especies, incluidos los perros24.
La mayoría de los ensayos con el lokivetmab muestran un alto grado de evidencia de su eficacia para el control del prurito, sobre todo de origen inflamatorio (alérgico)13.
El lokivetmab se recomienda administrarlo por vía subcutánea, a intervalos de 28 días, a una dosis de 1-2 mg/kg según el país13. Si bien el aumento de dosis no significa una mayor eficacia, sí se ha observado que implica una mayor duración del efecto, y según un estudio reciente los datos indican que una sola inyección subcutánea de 2 mg/kg de lokivetmab produce una supresión significativa del prurito a partir de las 3 h posteriores al tratamiento, que se mantiene durante 42 días24. Esta rapidez de acción lo convierte en una alternativa terapéutica para el control del prurito agudo.
El lokivetmab parece ser una terapia antipruriginosa eficaz y segura a largo plazo. Los efectos adversos más frecuentes fueron signos gastrointestinales y letargo23.
Al no interferir con el resto de medicamentos para el control del prurito (ni para otras patologías concomitantes), y por sus escasos efectos adversos, el lokivetmab se convierte en el fármaco de elección, tanto para controlar el prurito intenso, en combinación con otras alternativas terapéuticas, como para el control del prurito en situaciones de comorbilidad que puedan contraindicar algunas de las otras alternativas (como en caso de prurito en pacientes con diabetes, convulsiones, enfermedad renal o hepática, infecciones, etc.). No se puede emplear en otras especies (como en los felinos).
Tacrolimus
El tacrolimus es una lactona macrólida producida por el hongo Streptomyces tsukubaensis, y es químicamente distinta de la ciclosporina A, aunque tenga una actividad similar, inhibiendo la calcineurina en las células T, reduciendo la expresión de IL-2, IL-3, IL-4, IFN-γ y TNF-α entre otros25.
Se ha demostrado que la aplicación dos veces al día de ungüento de tacrolimus al 0.1 % puede reducir las lesiones cutáneas y el prurito asociado a dermatitis atópica localizada en perros20.
El inicio relativamente lento del beneficio clínico de la pomada de tacrolimus sugiere que esta formulación no es adecuada para tratar los brotes agudos de DA canina20 tal y como sucedía con la ciclosporina.
Los escasos efectos adversos (irritación en el punto de aplicación) la hacen una buena alternativa a los glucocorticoides tópicos, principalmente en aquellos casos en los que realizamos tratamientos prolongados, no siendo aconsejable su uso en prurito agudo, dada su lento mecanismo de actuación.
Control neurológico del prurito
El control neurológico más sencillo del prurito sería el control físico, con la sustitución mecánica de otra sensación por el prurito7. Esta sustitución implica enfriamiento (baños, compresas de hielo)7, calentamiento o contrarrestar la irritación, lo que se puede lograr con ingredientes como mentol (0.12-1 %), alcanfor (0.12-5.0 %), timol (0.5-1 %)7.
Otra opción sería la anestesia de las terminaciones nerviosas sensoriales. La pramoxina y la lidocaína actúan por este mecanismo7,26. Las limitaciones de estos productos incluyen su imprevisible eficacia, la corta duración de su actividad (siendo necesarias hasta 4 aplicaciones diarias) y el desarrollo de taquifilaxia. La respuesta clínica anecdótica a esta terapia es ineficaz en pacientes con prurito moderado a severo7.
En medicina humana, la segunda línea de tratamiento (enfocado a controlar la vía neurológica del prurito) son los neuromoduladores como la gabapentina y la pregabalina, los antidepresivos como la amitriptilina o la mirtazapina (en veterinaria disponemos de la clomipramina y la mirtazapina tópica) y los anticonvulsionantes carbamazepina y oxcarbazepina26. Lamentablemente no tenemos estudios que avalen su eficacia en medicina veterinaria, y el único que tenemos con la amitriptilina sugiere que los perros reaccionan a este medicamento de manera diferente a los humanos, o bien la dosis de 1 mg/kg/12 h no es la óptima27.
Y como última línea de abordaje del tratamiento (enfocado a controlar la vía neurológica) del prurito en medicina humana sería el uso de opioides agonistas/antagonistas (butorfanol) y antagonistas (naloxona), anestésicos (ketamina), toxina botulínica y antagonistas del receptor de la neuroquinina-1 (NK-1R) como el aprepitant. En medicina veterinaria no hay estudios con estos fármacos excepto con el maropitant, antagonista NK-1R, que está registrado para la prevención de la emesis y el mareo en gatos. La sustancia P (SP), una neuroquinina pruritogénica, interactúa con el NK-1R y su acción podría verse inhibida por el maropitant29. Este estudio abierto evaluó el maropitant a 2 mg/kg/24 h VO durante cuatro semanas como tratamiento para gatos atópicos, con una reducción de prurito y lesiones del 50 %16,28, aunque no hay otros estudios que aseguren una repetibilidad de estos datos que confirmasen su eficacia.
Otra forma de control del prurito a nivel neurológico es el bloqueo de los mediadores pruritogénicos, aunque debido a la diversidad de mediadores involucrados en el prurito, esta terapia es de valor limitado La capsaicina es el componente activo derivado del fruto del Capsicum (pimiento de cayena). Se cree que la capsaicina actúa agotando temporalmente la sustancia P, el neurotransmisor involucrado en la transmisión del prurito, antes mencionado. Un metaanálisis concluyó que había evidencia razonable de una eficacia baja a media de la capsaicina tópica en el tratamiento del prurito en perros7. Otra vía sería bloqueando los receptores de esos mediadores, como los agonistas del TRPV129, el receptor vaillinoide de potencial transitorio 1, como el hidroximetoxiyodobenzil glicoamida pelargonato, que existe para medicina veterinaria en formato tópico, en champú o pulverización.
Mejorar la barrera cutánea
La disfunción de la barrera epidérmica está involucrada en la patogenia de la dermatitis atópica en perros, la principal enfermedad causante del prurito, porque se produce un aumento de la absorción percutánea del alergeno. Estos defectos incluyen deficiencias de lípidos intercelulares, especialmente ceramidas (en los perros, las ceramidas-1 y 9 son deficientes), filagrina e inhibidores de proteasas, y expresión alterada de proteínas de la envoltura celular cornificada7.
El baño se utiliza rutinariamente como parte del tratamiento en los perros pruriginosos7, aunque no tanto en los gatos. La frecuencia del baño debe individualizarse para cada caso, siendo la pauta más práctica la semanal.
Aunque los estudios respaldan la eficacia del baño, basándose en un análisis de todos los informes publicados disponibles, no se ha realizado la selección de ingredientes para el tratamiento del prurito7. Sin embargo, los beneficios por la limpieza de alérgenos de la superficie de la piel, por el enfriamiento antes mencionado (si bañamos con agua fría) y la hidratación de la piel (sobretodo si empleamos humectantes tras el baño), claramente ayudan en el control del prurito.
Además, en medicina humana, la aplicación continua de emolientes en las áreas previamente afectadas puede ser beneficiosa para retrasar la recurrencia de las lesiones pruriginosas. En medicina veterinaria, en la actualidad, existen muchas lociones de reemplazo de lípidos disponibles, ya sea en aerosol, spot-on, collar, etc. aunque en los pocos estudios realizados los efectos sobre el prurito fueron inconsistentes7.
Los ácidos grasos esenciales (AGE) omega 3 se han utilizado durante muchos años en el tratamiento de la DAC por sus propiedades antiinflamatorias e inmunomoduladoras, o a una mejora de la función de barrera7. La conclusión general de los estudios con AGE fue que hay una mejora limitada7, existiendo estudios que indican un efecto ahorrador de glucocorticoides30, ciclosporina31 u oclacitinib32 para el control del prurito. En la mayoría de los estudios emplean dosis orales de ácido ecoisopentanoico (EPA) y de ácido docosahexanoico (DHA) que varían, respectivamente, entre los 40-50 mg/kg/24 h para el EPA y los 25-35 mg/kg/24 h para el DHA. Además, el EPA también se administra de forma tópica en diferentes presentaciones, y probablemente sea la mejor forma de administración, teniendo en cuenta que hay estudios que no han encontrado un aumento significativo de su concentración en la piel tras su suplementación oral33.
Otras terapias alternativas
Existe escasa evidencia de la eficacia del misoprostol y la pentoxifilina en el control del prurito, debido a su modesto beneficio, sus costos relativamente altos y sus efectos adversos, estos medicamentos no deberían usarse como medicamentos de primera línea20.
Una revisión sistemática reciente confirmó que existe cierta evidencia de una eficacia muy baja o nula de los inhibidores de leucotrienos, el dextrometorfano o la capsaicina20, por lo que tampoco se aconseja su administración sistémica como medicamentos de primera línea.
Alternativas terapéuticas que tienen potencial para su uso en el control en un futuro próximo, pero que en la actualidad no hay suficiente evidencia para recomendar su administración, serían las células madre mesenquimales16 y el tapinarof. En un estudio reciente, fue significativa la rápida mejoría en el prurito de los pacientes tratados con la crema de tapinarof en comparación con solo el vehículo de la crema34.
El cannabidiol (CBD) es un ingrediente no psicoactivo de las plantas de cannabis con numerosos efectos beneficiosos. La investigación sobre el uso de aceite de cáñamo con CBD y sin delta-9-tetrahidrocannabinol (THC) en perros es limitada, pero en un estudio, aunque el número de casos fue limitado, se probó un nuevo método de tratamiento, con el objetivo de examinar la seguridad de combinar un suplemento de CBD con medicamentos terapéuticos, sin que hubiera eventos adversos y con una disminución en la frecuencia del uso concomitante de medicamentos y una mejora en la calidad de vida y los síntomas35.
También es un ámbito de investigación de reciente interés y crecimiento el estudio de la microbiota cutánea, y otra vía de investigación es cómo afecta esta a la estimulación del prurito. En este caso se está estudiando como los Staphylococcus sp. pueden inducir prurito a través del eje de la proteasa V8 y el receptor PAR1, y es posible que de esta investigación puedan surgir nuevas alternativas terapéuticas frente al prurito36. En la actualidad se intenta modificar la microbiota cutánea aplicando antisépticos tópicos, o también con probióticos tópicos, pero no hay estudios que evidencien su eficacia a la hora de controlar el prurito.
Conclusiones
En resumen, el prurito es uno de los signos clínicos más frecuentes en la consulta veterinaria, a la vez que también es uno de los signos clínicos más desagradables que sufren los animales. Su control es necesario para poder garantizar una buena calidad de vida a nuestros pacientes. Este control debe focalizarse en el tratamiento a medida y el concepto de abordaje multimodal.
En el abordaje multimodal es necesario realizar simultáneamente un diagnóstico de la causa inductora del prurito, para poder realizar un buen control etiológico del mismo (si el prurito es atópico se puede realizar hiposensibilización, si es parasitario se debería tratar con un ectoparasiticida, etc.), y un tratamiento de control tanto del prurito agudo, como del crónico, en el caso de que la etiología fuera una enfermedad crónica (siendo lo más frecuente, puesto que la enfermedad pruriginosa más prevalente, la atopia, lo es), además de un enfoque de tratamiento tanto del origen inflamatorio como del neurológico del prurito, y mejorar la integridad de la barrera cutánea.
El primer paso de la terapéutica del prurito debería ser la terapia tópica (principalmente en los casos de prurito localizado). Desafortunadamente, no existen estudios controlados que respalden la eficacia de una terapia tópica sobre otra, por lo que solo contamos con la evidencia anecdótica7. También puede representar una ventaja terapéutica combinar tratamientos sistemáticos con tópicos en aquellos casos de prurito intenso.
Con las evidencias científicas actuales, las recomendaciones del autor para el control del prurito agudo, a nivel sistémico serían los fármacos de primera línea; glucocorticoides, inhibidores de las JAK y el lokivetmab, mientras que para el control del prurito crónico sería principalmente el tratamiento etiológico de la causa del prurito, así como la ciclosporina, los inhibidores de las JAK y el lokivetmab.
Como cada paciente con prurito puede tener una etiología, factores ambientales, sensibilidad intrínseca, comorbilidades y tutores (su implicación en la terapéutica para el control del prurito es muy importante) diferentes, el éxito del tratamiento del prurito reside en un abordaje específico para cada paciente, puesto que, en la actualidad, tampoco tenemos una terapia totalmente efectiva y segura para el control del prurito en general.
Bibliografía
- Cevikbas F, Lerner EA; Physiology and pathophysiology of itch; PhysiolRev; 2020.
- Olivry T, Bäumer W; Atopic Itch in Dogs: Pharmacology and Modeling; en Cowan A, Yosipovitch G; Pharmacology of Itch, Handbook of Experimental Pharmacology, 226; Springer-Verlag; 2015; Berlín.
- Young AJ, Torres SMF, Koch SN, Eisenschenk MNC, Rendahl AK; Canine Pruritus Visual Analog Scale: how does it capture owners' perception of their pet's itching level?; Vet Dermatol; 2019.
- Strzok E, Torres SMF, Koch SN, Rendahl AK; Validation of the 0-10 verbal numeric scale for assessment of pruritus severity in dogs; Vet Dermatol; 2022.
- Nuttall T, McEwan N; Objective measurement of pruritus in dogs: a preliminary study using activity monitors; Vet Dermatol; 2006.
- Hill PB, Lo A, Eden CA, Huntley S, Morey V, Ramsey S, Richardson C, Smith DJ, Sutton C, Taylor MD, Thorpe E, Tidmarsh R, Williams V; Survey of the prevalence, diagnosis and treatment of dermatological conditions in small animals in general practice; Vet Rec; 2006.
- Bloom P; Nonsteroidal, Nonimmunosuppressive Therapies for Pruritus; Vet Clin Small Anim 43; 2013.
- Gnirs K, Prélaud P; Cutaneous manifestations of neurological diseases: review of neuro-pathophysiology and diseases causing pruritus; Vet Dermatol; 2005.
- Rossbach K, Bäumer W; PCR detects bands consistent with the expression of receptors associated with pruritus in canine dorsal root ganglia; Vet Dermatol; 2014.
- Gober M, Hillier A, Vasquez-Hidalgo MA, Amodie D, Mellencamp MA; Use of Cytopoint in the Allergic Dog; Front Vet Sci; 2022.
- Ravens PA, Xu BJ, Vogelnest LJ; Feline atopic dermatitis: a retrospective study of 45 cases (2001-2012); Vet Dermatol; 2014.
- Nuttall TJ, Marsella R, Rosenbaum MR, Gonzales AJ, Fadok VA; Update on pathogenesis, diagnosis, and treatment of atopic dermatitis in dogs; J Am Vet Med Assoc; 2010.
- Bruet V, Mosca M, Briand A, Bourdeau P, Pin D, Cochet-Faivre N, Cadiergues MC; Clinical Guidelines for the Use of Antipruritic Drugs in the Control of the Most Frequent Pruritic Skin Diseases in Dogs; Vet Sci; 2022.
- Olivry T, Sousa CA; The ACVD task force on canine atopic dermatitis (XX): glucocorticoid pharmacotherapy; Vet Immunol Immunopathol; 2001.
- McClintock D, Austel M, Gogal RM Jr, Banovic F; Oral dexamethasone sodium phosphate solution significantly reduces pruritus and clinical lesions in feline hypersensitivity dermatitis: an open-label study; Vet Dermatol; 2021.
- Mueller RS, Nuttall T, Prost C, Schulz B, Bizikova P; Treatment of the feline atopic syndrome - a systematic review; Vet Dermatol; 2021.
- Simpson DL, Burton GG; Use of prednisolone as monotherapy in the treatment of feline pemphigus foliaceus: a retrospective study of 37 cats; Vet Dermatol; 2013.
- Quantz K, Anderson AL, Harman CD, Noland EL, Del Valle JM, Occelli LM, Burn JB, Petersen-Jones SM, Langlois DK, Pirie CG, Petersen AD, Komáromy AM; Localized alopecia and suppression of hypothalamic-pituitary-adrenal (HPA) axis in dogs following treatment with difluprednate 0.05% ophthalmic emulsion (Durezol®); BMC Vet Res; 2021.
- Zubeldia JM, Baeza ML, Chivato T, Jáuregui I, Senent CJ; El libro de las enfermedades alérgicas. Fundación BBVA; Ergonómicos Creación SA; 2021; España.
- Olivry T, DeBoer DJ, Favrot C, Jackson HA, Mueller RS, Nuttall T, Prélaud P; Treatment of canine atopic dermatitis: 2010 clinical practice guidelines from the International Task Force on Canine Atopic Dermatitis; Vet Dermatol; 2010.
- Marsella R, Doerr K, Gonzales A, Rosenkrantz W, Schissler J, White A; Oclacitinib 10 years later: lessons learned and directions for the future; J Am Vet Med Assoc; 2023.
- Carrasco I, Ferrer L, Puigdemont A; Efficacy of oclacitinib for the control of feline atopic skin syndrome: correlating plasma concentrations with clinical response; J Feline MedSurg; 2022.
- Kasper B, Zablotski Y, Mueller RS; Long-term use of lokivetmab in dogs with atopic dermatitis; Vet Dermatol; 2024.
- Fleck TJ, Norris LR, Mahabir S, Walters RR, Martinon O, Dunham SA, Gonzales AJ; Onset and duration of action of lokivetmab in a canine model of IL-31 induced pruritus; Vet Dermatol; 2021.
- Marsella R, Nicklin CF; Investigation on the use of 0.3% tacrolimus lotion for canine atopic dermatitis: a pilot study; Vet Dermatol; 2002.
- Yosipovitch G; Management of itch of different types; World Congress of Veterinary Dermatology; 2024; Boston.
- Miller WH Jr, Scott DW, Wellington JR; Nonsteroidal management of canine pruritus with amitriptyline; Cornell Vet; 1992.
- Maina E, Fontaine J; Use of maropitant for the control of pruritus in non-flea, non-food-induced feline hypersensitivity dermatitis: an open-label, uncontrolled pilot study: J Feline Med Surg; 2019.
- Serra Fabregat X, de Pablo MÁ, Hernán-Pérez C, Diéguez E, Valero Coppin O, Genové Corominas E; Efficacy and tolerance of a novel topical TRPV-1 channel antagonist in dogs with allergic pododermatitis; Vet Dermatol; 2023.
- Saevik BK, Bergvall K, Holm BR, Saijonmaa-Koulumies LE, Hedhammar A, Larsen S, Kristensen F; A randomized, controlled study to evaluate the steroid sparing effect of essential fatty acid supplementation in the treatment of canine atopic dermatitis; Vet Dermatol; 2004.
- Müller MR, Linek M, Löwenstein C, Röthig A, Doucette K, Thorstensen K, Mueller RS; Evaluation of cyclosporine-sparing effects of polyunsaturated fatty acids in the treatment of canine atopic dermatitis; Vet J; 2016.
- Schäfer L, Thom N; A placebo-controlled, double-blind study evaluating the effect of orally administered polyunsaturated fatty acids on the oclacitinib dose for atopic dogs; Vet Dermatol; 2024.
- Mueller RS, Fettman MJ, Richardson K, Hansen RA, Miller A, Magowitz J, Ogilvie GK; Plasma and skin concentrations of polyunsaturated fatty acids before and after supplementation with n-3 fatty acids in dogs with atopic dermatitis; Am J Vet Res; 2005.
- Silverberg JI, Eichenfield LF, Hebert AA, Simpson EL, Stein Gold L, Bissonnette R, Papp KA, Browning J, Kwong P, Korman NJ, Brown PM, Rubenstein DS, Piscitelli SC, Somerville MC, Tallman AM, Kircik L; Tapinarof cream 1% once daily: Significant efficacy in the treatment of moderate to severe atopic dermatitis in adults and children down to 2 years of age in the pivotal phase 3; J Am Acad Dermatol; 2024.
- Mogi C, Yoshida M, Kawano K, Fukuyama T, Arai T; Effects of cannabidiol without delta-9-tetrahydrocannabinol on canine atopic dermatitis: A retrospective assessment of 8 cases; Can Vet J; 2022.
- White A, Ferrer L, Lio P; Exploring the Parallels: Insights from Human Pediatric Dermatology for the Management of Canine Atopic Dermatitis; World Congress of Veterinary Dermatology; 2024; Boston.
 by Multimédica
by Multimédica

