Vitíligo: ¿qué podemos aprender de la medicina humana? características clínicas, fisiopatología y manejo
Resumen breve
El vitíligo es una patología dermatológica de etiología multifactorial con una fisiopatología altamente compleja, en la que observamos leucoderma y leucotriquia, debido a una pérdida funcional de los melanocitos. A pesar de que se trata de un problema principalmente estético, el efecto sobre la calidad de vida de las personas afectadas, desde un punto de vista psicológico y social, ha impulsado el avance en el conocimiento de la enfermedad durante los últimos años, aunque todavía queden…Índice de contenidos
Introducción general
El vitíligo es una patología dermatológica de etiología multifactorial con una fisiopatología altamente compleja, en la que observamos leucoderma y leucotriquia, debido a una pérdida funcional de los melanocitos. Aunque en medicina veterinaria no disponemos de tasas exactas de prevalencia, el vitíligo es poco común en el perro y muy raro en el gato; mientras que en personas, la prevalencia es variable entre estudios y regiones geográficas, y se sitúa entre el 0.5 y el 2 % de la población1-3. A pesar de que se trata de un problema principalmente estético, el efecto sobre la calidad de vida de las personas afectadas, desde un punto de vista psicológico y social, ha impulsado el avance en el conocimiento de la enfermedad durante los últimos años, aunque todavía queden preguntas por responder sobre su fisiopatología. Así, encontrar dianas terapéuticas frente a las que poder utilizar fármacos eficaces y seguros, con el objetivo de conseguir la repigmentación cutánea, sigue siendo un desafío.
Características clínicas
En el perro y en el gato, el vitíligo se presenta generalmente con un cuadro de leucoderma y leucotriquia macular, simétrica en muchos casos. Es común observar despigmentación a nivel facial, principalmente en párpados, pestañas, plano nasal o pabellones auriculares (Figura 1 y 2).
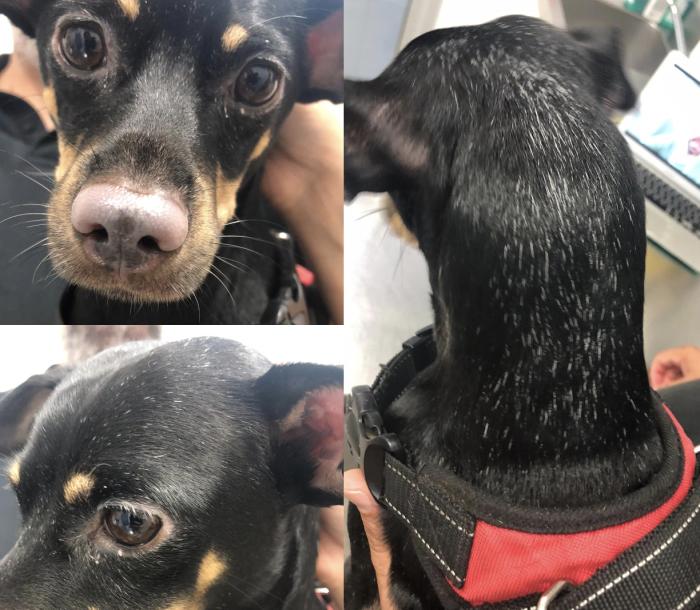
Figura 1. Paciente con vitíligo que presenta leucoderma, afectando principalmente a trufa, párpados y prepucio; y leucotriquia difusa generalizada.

Figura 2. Pacientes con despigmentación total o parcial de la trufa.
Normalmente las lesiones no son inflamatorias, pero en algunos pacientes se puede observar descamación leve y eritema4.
Los pacientes afectados son adultos jóvenes, y la pérdida de pigmento puede ser más o menos progresiva (a veces incluso durante meses o, raramente, años). Parecen existir algunas razas de perros sobrerrepresentadas, como el Rottweiler o el Dóberman, aunque se han reportado casos en multitud de razas como el Pastor belga, el Pastor alemán, el Collie y en perros mestizos4. En cambio, en el gato los pocos reportes que existen se han hecho principalmente en gatos Siameses4,5 (Figura 3).
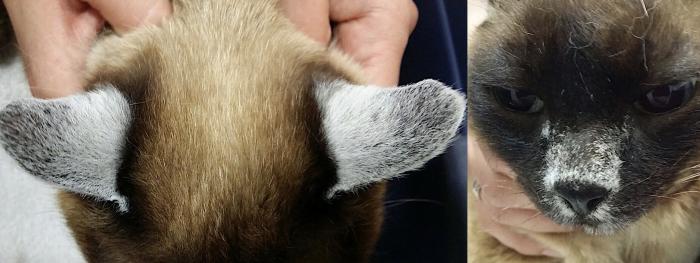
Figura 3. Gato Siamés con leucotriquia afectando puente nasal y pabellones auriculares.
En el ser humano las lesiones amelanóticas afectan a pacientes de todas las razas y pueden presentarse a cualquier edad, a pesar de que en más del 50 % de los casos aparecen antes de los 20 años2,6,7.
Hace ya más de una década, un consenso internacional clasificó los casos de vitíligo en personas como segmentales o no segmentales. Entre los no segmentales se incluyeron las formas más comunes de vitíligo: generalizado, acrofacial y vitíligo universalis2,4,8,9. Realizar una correcta distinción entre las dos formas es fundamental ya que tanto el pronóstico como las opciones terapéuticas pueden ser diferentes1,2.
La forma generalizada de vitíligo no segmental se caracteriza por la presencia de lesiones hipopigmentadas, generalmente simétricas, y que puede aparecer en edad temprana o en adultos. En cambio, la forma acrofacial se limita a extremidades distales y cara (Figura 4).
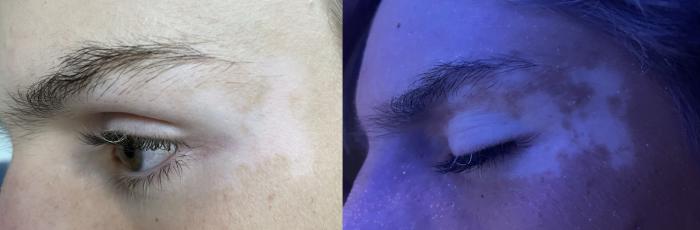
Figura 4. Paciente humano joven afectado por vitíligo no segmental facial, en fase de repigmentación gracias al uso de tacrolimus tópico. En pieles claras puede ser de ayuda utilizar una luz ultravioleta para evidenciar el grado de leucoderma.
Por su parte, la forma segmental de vitíligo es menos común y se presenta como un conjunto de máculas hipopigmentadas, que siguen un patrón segmental y generalmente se asocia con leucotriquia. Estas máculas pueden estar confinadas a un único dermatomo o siguiendo las líneas de Blaschko, sin tener que seguir necesariamente un patrón simétrico.
En medicina veterinaria no se utiliza esta clasificación, pero si consideramos la distribución más común de las lesiones, la mayoría de los casos de vitíligo en el perro podrían ser equivalentes a la forma acrofacial dentro del grupo de vitíligo no segmental en el ser humano.
Protocolo diagnóstico y diagnóstico diferencial más probable
En medicina humana el diagnóstico de vitíligo es clínico, en la mayoría de los casos; por lo que suele emitirse un diagnóstico presuntivo en base a las características clínicas típicas, sin necesidad de realizar pruebas laboratoriales específicas. Aun así, podría plantearse una larga lista de diagnósticos diferenciales en las personas con vitíligo (Tabla 1), lo que hace imprescindible en todos los casos recoger una completa historia clínica y farmacológica, realizar una correcta anamnesis y un examen general y dermatológico.
| Diagnóstico diferencial del vitíligo en personas |
|---|
| Leucoderma inducida por químico (fenoles y derivados) |
| Síndromes con base genética |
| Piebaldismo Síndrome de Vogt-Koyanagi-Harada Síndrome de Waadernburgo Síndrome de Menke Síndrome de Ziprkowski-Margolis Sindrome de Gricelli Sindrome de Hermanski-Pudlak |
| Hipopigmentación posinflamatoria |
| Pitiriasis alba Dermatitis alérgica/alergia de contacto Psoriasis Liquen planus Reacciones tóxicas inducidas por fármacos Hipopigmentación posttraumática (cicatriz) nducida por radioterapia o fototerapia |
| Hipomelanosis relacionada con neoplasias y otras patologías |
| Leucoderma inducida por melanoma Linfoma epiteliotrópico Leishmaniosis Pitiriasis versicolor Oncocercosis |
| Idiopático |
| Hipomelanosis macular progresiva Hipomelanosis guttata idiopática |
| Congénito |
| Nevus anemicus Nevus despigmentosus |
Tabla 1. Algunas de las enfermedades que se incluyen dentro del diagnóstico diferencial del vitíligo en personas (adaptado de Bergqvist C, Ezzedine K. Vitíligo: a review. Dermatology 2020;236(6):571-592).
En medicina veterinaria el diagnóstico también será clínico. Aunque la afección típicamente nasal hace que en todos los casos debamos incluir algunas patologías concretas en nuestro diagnóstico diferencial, considerando siempre las características específicas de cada paciente. Entre ellas:
Síndrome uveodermatológico
En medicina veterinaria, el vitíligo y el síndrome uveodermatológico son las dos únicas patologías autoinmunes dirigidas contra los melanocitos de la piel 4. En el vitíligo, los signos relacionados a la destrucción de los melanocitos se confinan a la piel y mucosas, mientras que en el síndrome uveodermatológico también se ven afectadas estructuras como la úvea y las meninges. Esto da lugar a otros signos clínicos característicos, como la uveítis. A pesar de que puede afectar a cualquier raza, algunas aparecen sobrerrepresentadas, como el Akita, Husky siberiano o Samoyedo (Figura 5).
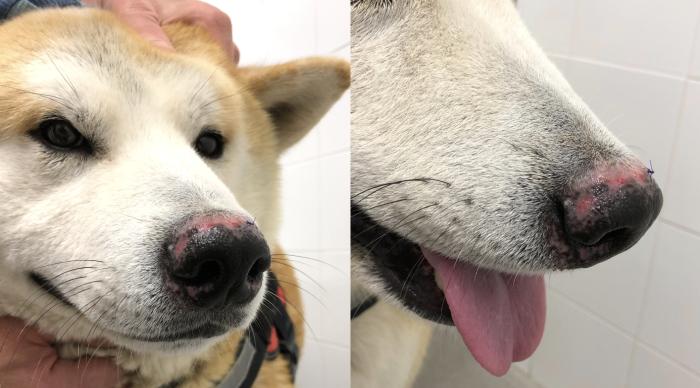
Figura 5. Afección nasal en un caso de síndrome uveodermatológico en un Akita inu.
Lupues eritematoso nasal (discoide)
Enfermedad autoinmune relativamente frecuente en el perro, en la que existe inducción solar, y que suele afectar a la cara. Es común observar despigmentación principalmente en plano nasal, acompañada de eritema y descamación de gravedad variable. Algunas razas como el Collie pueden estar sobrerrepresentadas10 (Figura 6).
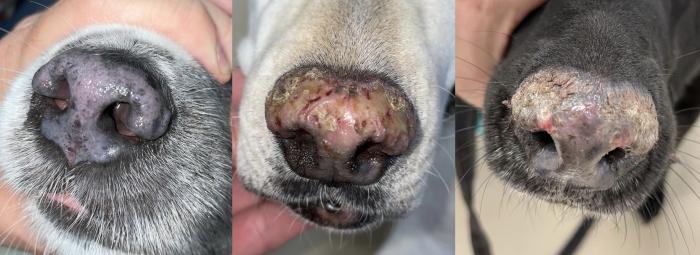
Figura 6. Diferentes grados de afección nasal en pacientes con lupus eritematoso cutáneo.
Leishmaniosis
Puede producir lesiones en plano nasal similares a las observadas en el lupus eritematoso, siendo en ocasiones difícil la diferenciación incluso a nivel histopatológico11 (Figura 7).
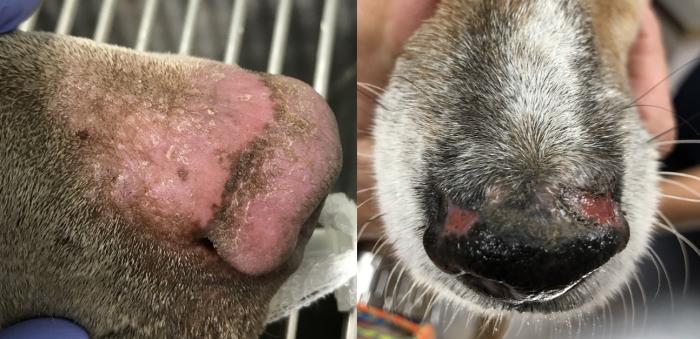
Figura 7. Afección nasal en pacientes con leishmaniosis.
Pioderma mucocutánea
Es una patología que típicamente afecta a la unión mucocutánea de la trufa, y que al progresar puede dar lugar a despigmentación, descamación y a la aparición de costras y fisuras. En ocasiones es altamente complejo diferenciarla del lupus a nivel histopatológico, por lo que realizar un correcto y completo protocolo diagnóstico es fundamental en todos los casos12,13 (Figura 8).
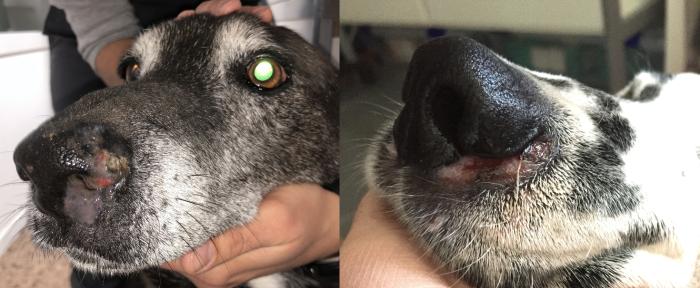
Figura 8. Pioderma mucocutánea en diferentes estados de evolución. Nótese la despigmentación nasal observada en el paciente de la izquierda al tratarse de un caso crónico.
Linfoma epiteliotrópico
A pesar de tener una presentación pleomórfica, es común observar afección de labios y trufa, con despigmentación y pérdida de estructura14 (Figura 9).
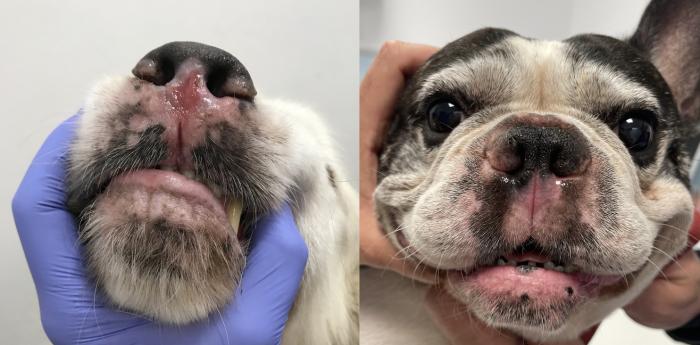
Figura 9. Despigmentación nasal y labial común en casos de linfoma epiteliotrópico, con pérdida de la estructura macroscópica normal de la piel.
Snow nose (dudley nose)
Síndrome de despigmentación nasal estacional, principalmente durante los meses de invierno, que se observa clásicamente en algunas razas como Retriever o Husky. En muchos casos la trufa se repigmenta en primavera-verano, y en ningún caso afecta otras regiones anatómicas. No se descarta que se trate de una forma localizada de vitíligo15.
Una característica que puede ser de utilidad para diferenciar al vitíligo del resto de patologías que pueden cursar con despigmentación de la trufa en el perro es el grado de conservación del adoquinado normal de la nariz (dermatoglifos). En el vitíligo, los dermatoglifos se encuentran intactos, al menos al inicio de la patología, ya que en los casos en los que se produce un daño actínico secundario puede observarse erosiones y costras de más o menos intensidad 15 (Figura 10).
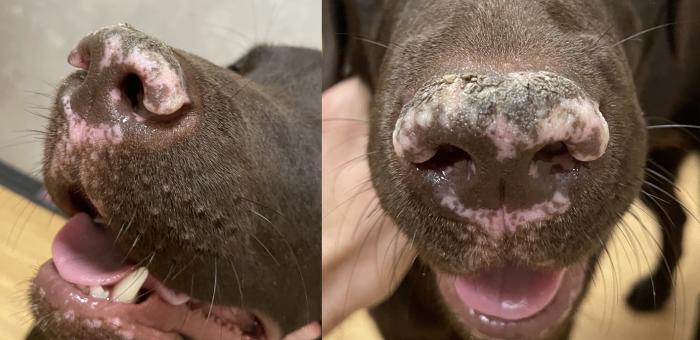
Figura 10. Vitíligo asociado a la presencia de costras adheridas en la región dorsal de la trufa, posiblemente debidas a cambios actínicos crónicos y/o la presencia concomitante de un problema de hiperqueratosis primario asociado a la raza.
Aun así, puede ser necesario realizar pruebas de laboratorio, cuyo objetivo no será tanto diagnosticar el vitíligo como descartar el resto de las patologías (ya que realizar un abordaje incorrecto o tardío puede poner en peligro la vida del paciente por no iniciar el tratamiento específico requerido).
La prueba de elección en esos casos será el estudio histopatológico de una muestra de biopsia de la piel afectada, en el que se observa pérdida de melanocitos de la epidermis y del folículo, conservándose la arquitectura normal, a diferencia de lo observado en el resto de las patologías incluidas en nuestro diferencial4,16. En el mismo estudio histopatológico se realizarán las tinciones específicas requeridas con el objetivo de descartar completamente el resto de las patologías infecciosas y/o neoplásicas (Figura 11).
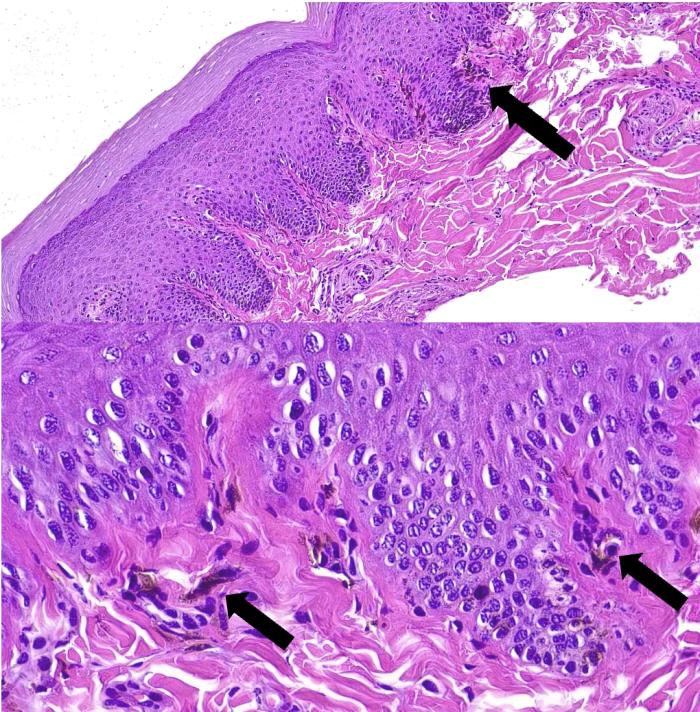
Figura 11. Estudio histopatológico de la trufa de un perro con vitíligo (imagen cortesía de Gloria Albinyana). La epidermis afectada se caracteriza por una marcada reducción en la cantidad de melanocitos y de melanina. En la dermis superficial observamos algunos melanófagos (incontinencia pigmentaria, flecha). No se observan cambios característicos de otras enfermedades como el infiltrado inflamatorio liquenoide rico en linfocitos y vacuolización y apoptosis de las células basales característico en los casos de lupus eritematoso11; inflamación liquenoide rica en linfocitos, células plasmáticas y/o macrófagos, con o sin dermatitis de la interfase asociada en los casos de leishmaniosis11; disminución de la melanina y del número de melanocitos en la capa basal de la piel afectada asociada a exocitosis de células mononucleares y neutrófilos en un patrón que va desde perivascular a liquenoide, siendo poco común observar apoptosis de células basales, en los casos de síndrome uveodermatológico29; o el tropismo evidente que presentan los linfocitos neoplásicos por el epitelio y las estructura anejas, con distribución difusa por la epidermis o formando pequeños agregados que reciben el nombre de microabscesos de Prautrier14, en los casos de linfoma epiteliotrópico.
Fisiopatología del vitíligo
Los melanocitos son los responsables de aportar a la piel pigmentación y protección frente la radiación ultravioleta, aunque también se encuentran en mucosa oral, ojos, cóclea y meninges. Existe alrededor de 1 melanocito por cada 10-20 queratinocitos, a los que distribuye la melanina que produce, a través de melanosomas. Por lo tanto, los melanocitos de la epidermis están íntimamente relacionados con los queratinocitos, formando así una unidad funcional y estructural. En ésta, el queratinocito juega un papel fundamental en la homeostasia de los melanocitos y en el proceso de la melanogénesis17.
El proceso de síntesis y distribución del pigmento (melanización) está influido por múltiples factores (genéticos, exposición a radiación ultravioleta, hormonas y mediadores químicos), lo que hace posible parte de la variabilidad de pigmentación observada en la naturaleza17.
En el ser humano el vitíligo se considera una enfermedad autoinmune/autoinflamatoria que se produce como consecuencia de una respuesta inmunológica inadecuada contra los melanocitos, para la que existe una predisposición genética (con un patrón de herencia poligénica con penetrancia incompleta)1-3,18. Se estima que alrededor del 80 % del riesgo de sufrir vitíligo depende de factores genéticos, mientras que el 20 % restante depende de factores ambientales7. De hecho, y considerando esa predisposición genética, un paciente con vitíligo puede presentar una mayor prevalencia a padecer otras enfermedades autoinmunes. Como ejemplo, el 19 % de los pacientes afectados con vitíligo presentan enfermedad tiroidea autoinmune frente al 2.4 % de la población global19. Así, y a pesar de que en los últimos años ha mejorado mucho el conocimiento de la fisiopatología del vitíligo, la causa exacta y el por qué se inicia todavía está por determinar, y se considera una enfermedad multifactorial.
Por una parte, los queratinocitos tienen influencia sobre el curso de la enfermedad tanto por la alteración en la producción de algunos factores necesarios para la supervivencia de los melanocitos, como por facilitar el ataque inmunitario contra ellos17.
Se ha documentado una disfunción de los queratinocitos en los pacientes humanos con vitíligo, que priva a los melanocitos de factores de crecimiento y factores necesarios para estimular la melanogénesis, esenciales para su buen funcionamiento. Además, el queratinocito controla la movilidad y estabilidad del melanocito. Cuando existe una disfunción de los queratinocitos, los melanocitos pueden desprenderse de la membrana basal, y perderse de la epidermis17.
Y por si esto fuera poco, los queratinocitos contribuyen a la reacción autoinmunitaria observada en el vitíligo. Expresan moléculas del complejo mayor de histocompatibilidad II (MHC II) en la piel perilesional y pueden presentar así algunas moléculas incluidas en los melanosomas y que pueden comportarse como antígenos en el proceso del vitíligo (la tirosinasa, por ejemplo, es uno de los autoantígenos mayores en el vitíligo generalizado en pacientes humanos)20. Además, segregan citoquinas que amplifican la inflamación y reclutan células T de memoria anti-melanocitos17.
A su vez, los melanocitos de los pacientes con vitíligo son más susceptibles al estrés oxidativo que se produce durante los procesos celulares normales o por la exposición a determinados insultos ambientales1,2, lo que da lugar a la liberación de exosomas y citoquinas inflamatorias, capaces estos de poner en marcha un ataque contra ellos por parte del sistema inmunitario innato y adaptativo (activación de células T citotóxicas autorreactivas CD8+ antimelanocitos). Estas células T producen a su vez interferón-γ (IFN-γ) que permite la progresión de la enfermedad, ya que hace que los queratinocitos subyacentes segreguen más citoquinas, que reclutan más células T, dando lugar a un círculo vicioso inflamatorio17,20.
Algunos estudios sugieren que existe además una disfunción mitocondrial y otros defectos metabólicos que dan lugar a una pérdida de regulación de la respuesta inmunitaria innata y adaptativa en los pacientes con vitíligo. Y todas estas anormalidades parecen estar condicionadas por factores genéticos y epigenéticos3,21.
Lamentablemente, y a pesar de la información que existe en medicina humana, todavía disponemos de poca evidencia sobre la fisiopatología de la enfermedad en animales. Se ha demostrado poco más que la presencia de anticuerpos antimelanocitos en suero de perros y gatos con vitíligo22. Del mismo modo, existen escasas publicaciones en las que se ha asociado la presencia de vitíligo a otras enfermedades sistémicas de origen autoinmune, como el hipoadrenocorticismo23. Por tanto, y hasta que no consigamos nuevos avances en medicina veterinaria, debemos asumir que el vitíligo funciona de una manera similar entre especies, y más aún si consideramos las similitudes en cuanto a la expresión clínica.
Manejo terapéutico
No existe un tratamiento específico y curativo del vitíligo1,2 y las decisiones terapéuticas se basan en recomendaciones realizadas por algunas guías internacionales24-26. Incluso habiéndose estudiado y desarrollado diferentes opciones terapéuticas, los tratamientos son limitados y se basan principalmente en interrumpir de forma inespecífica la respuesta inflamatoria/inmunitaria. Así, se utilizan tratamientos como los inmunosupresores tópicos y sistémicos, en combinación con fototerapia y algunas técnicas quirúrgicas.
La elección del tratamiento dependerá de múltiples factores, como la gravedad y extensión de la enfermedad, el comportamiento progresivo que presente el paciente, la edad y el efecto psicosocial que pueda ejercer sobre él1,2.
Por lo general, la cara, el cuello, el troco y la región media de las extremidades responden mejor a las terapias que los labios y las extremidades distales. En la mayoría de los casos la repigmentación después del tratamiento se inicia en un patrón perifolicular o desde la periferia de las lesiones; y es necesario un mínimo de 2-3 meses de terapia en la mayoría de los casos para poder evaluar su eficacia. Generalmente los glucocorticoides y/o los inhibidores de la calcineurina tópicos son la primera elección en muchos7.
Los corticosteroides tópicos son útiles porque pueden interrumpir el ataque inmunitario, pero hay que asumir algunos efectos adversos potenciales locales, como la atrofia cutánea o la telangectasia; o sistémicos, como la afección del eje hipotalámico/hipofisario7. Así, los inhibidores de la calcineurina tópicos pueden ser una alternativa adecuada, principalmente si se utilizan junto con la fototerapia. Los efectos adversos locales son menores y generalmente autolimitantes, como la sensación de quemazón o el eritema. Entre ellos, el tacrolimus tópico puede ser una alternativa terapéutica especialmente eficaz en pacientes con despigmentación facial, incluso utilizando una aplicación pulsátil27.
Desafortunadamente los tratamientos tópicos no siempre son suficientes, y se han propuesto tratamientos orales/sistémicos, que se consideran de segunda línea. Así, los glucocorticoides orales se reservan para aquellos pacientes con una progresión rápida de la enfermedad, ya que un tratamiento agresivo aumenta la probabilidad de éxito en la repigmentación1,2,28, pero no se recomienda como terapia a largo plazo7. Así mismo se han propuesto alternativas terapéuticas sistémicas con capacidad inmunosupresora, como la ciclosporina, la azatioprina, el metotrexato o el mofetil micofenolato28. Y en los últimos años ha aumentado la evidencia sobre la eficacia del uso de inhibidores de las janus quinasas (JAK, del inglés janus kinase), tanto por vía tópica como sistémica, ya que el vitíligo es una enfermedad mediada en gran parte por interferón- γ, que activa la vía JAK-STAT (Janus Kinase - Signal Transducer and Activator of Transcription), reclutando heterodímeros formados por JAK1 y JAK220.
No es raro encontrar recomendaciones sobre el uso combinado de terapias, como fármacos tópicos y/o sistémicos con fototerapia (como los rayos ultravioleta-B, los rayos ultravioleta-A después de la administración de un fotosensibilizador, u otras luces monocromáticas)7. En casos muy refractarios puede recomendarse la cirugía o las terapias despigmentantes (que consisten en despigmentar las zonas libres de enfermedad para conseguir una pigmentación uniforme)1,2,7
(Esquema 1).
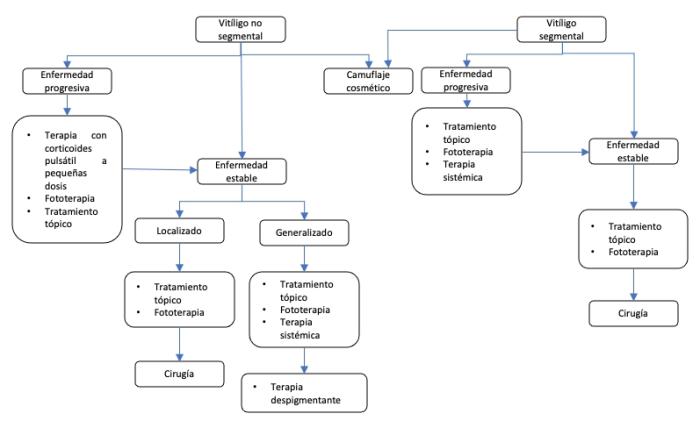
Esquema 1. Algoritmo terapéutico para con el control de los síntomas relacionados con el vitíligo en personas (adaptado de Cunningham K, Rosmarin D. Vitiligo Treatments: Review of Current Therapeutic Modalities and JAK Inhibitors. Am J Clin Dermatol 2023;24(2):165-186).
En perros y gatos no se han descrito tratamientos específicos, aunque algunos casos mejoran espontáneamente. Algunas opciones reportadas para el tratamiento de los casos de vitíligo en el perro incluyen los glucocorticoides sistémicos, inyecciones con hormona adrenocorticotrópica, la combinación de tetraciclina y nicotinamida, y algunas formas de fototerapia como la luz ultravioleta tras la administración de compuestos fotosensibles como el psoraleno. En el caso del gato no hay ni reportes sobre el tratamiento ni sobre el pronóstico de la enfermedad, produciéndose la repigmentación espontánea en algunos casos4.
Debemos ser muy conscientes de que se trata de un problema puramente estético en animales de compañía, por lo que cualquier decisión terapéutica debe ser consensuada con el tutor, teniendo en cuenta siempre los posibles efectos adversos asociados. En los casos en los que el vitíligo tenga un impacto negativo a nivel psicosocial en el tutor de nuestro paciente, podría plantearse el uso de glucocorticoides o tacrolimus tópico (siempre que sea posible, idealmente en zonas con poco pelo). Considerando la fisiopatología de la enfermedad, y extrapolando la información de medicina humana, parece interesante el estudio futuro de la acción que podrían ejercer los inhibidores de las janus quinasas en la enfermedad en el perro. Aun así, será fundamental en todos los casos realizar un correcto protocolo diagnóstico con el objetivo de descartar el resto de las patologías potencialmente despigmentantes, ya que tanto el abordaje necesario como el pronóstico pueden ser radicalmente diferentes.
Bibliografía
- Ezzedine K, Sheth V, Rodrigues M, et al. Vitiligo is not a cosmetic disease. J Am Acad Dermatol 2015;73(5):883-5.
- Ezzedine K, Eleftheriadou V, Whitton M, et al. Vitiligo. Lancet2015;386(9988):74-84.
- Bergqvist C, Ezzedine K. Vitiligo: a review. Dermatology 2020;236(6):571-592.
- Tham HL, Linder KE, Olivry T. Autoimmune diseases affecting skin melanocytes in dogs, cats and horses: vitiligo and the uveodermatological syndrome: a comprehensive review. BMC Vet Res 2019;15(1):251.
- Lopez R, Ginel PJ, Molleda JM, et al. A clinical, pathological and immunopathological study of vitiligo in a Siamese cat. Vet Dermatol 1994; 5:27–32.
- Sehgal VN, Srivastava G. Vitiligo: compendium of clinicoepidemiological features. Indian J Dermatol Venereol Leprol 2007;73(3):149–56.
- Cunningham K, Rosmarin D. Vitiligo Treatments: Review of Current Therapeutic Modalities and JAK Inhibitors. Am J Clin Dermatol 2023;24(2):165-186.
- Ezzedine K, Lim HW, Suzuki T, et al. Vitiligo Global Issue Consensus Conference Panelists. Revised classification/nomenclature of vitiligo and related issues: the Vitiligo Global Issues Consensus Conference. Pigment Cell Melanoma Res 2012; 25(3): E1–13.
- Iannella G, Greco A, Didona D, et al. Vitiligo: pathogenesis, clinical variants and treatment approaches. Autoimmun Rev 2016; 15:335–43.
- Gross TL, Ihrke PJ, Walder EJ, et al. Interface diseases of the dermal-epidermal junction In: Skin Diseases of the Dog and Cat. 2nd edition. Oxford: Blackwell Publishing 2005; 53-54.
- De Lucia M, Mezzalira G, Bardagí M, et al. A retrospective study comparing histopathological and immunopathological features of nasal planum dermatitis in 20 dogs with discoid lupus erythematosus or leishmaniosis. Vet Dermatol 2017;28(2):200-e46.
- Gross TL, Ihrke PJ, Walder EJ, et al. Lichenoid diseases of the dermis In: Skin Diseases of the Dog and Cat. 2nd edition. Oxford: Blackwell Publishing 2005; 261-263.
- Wiemelt SP, Goldschmidt MH, Greek JS, et al. A retrospective study comparing the histopathological features and response to treatment in two canine nasal dermatoses, DLE and MCP. Vet Dermatol 2004;15(6):341-8.
- Fontaine J, Bovens C, Bettenay S, et al. Canine cutaneous epitheliotropic T-cell lymphoma: a review. Vet Comp Oncol 2009;7(1):1-14.
- Miller W.H., Griffin C., Campbell K.L. Pigmentary abnormalities. In: Muller&Kirk’s Small Animal Dermatology. 7th Edition. Elsevier 2013.624-625.
- Gross TL, Ihrke PJ, Walder EJ, et al. Perivascular diseases of the dermis. In: Skin Diseases of the Dog and Cat. 2nd edition. Oxford: Blackwell Publishing 2005; 231–237.
- Touni A, Shivde R, Echuri H, et al. Melanocyte-keratinocyte cross-talk in vitiligo. Front Med (Lausanne) 2023; 10:1176781.
- Sun X, Xu A,Wei X, et al. Genetic epidemiology of vitiligo: a study of 815 probands and their families from south China. Int J Dermatol 2006: 45 (10): 1176–1181.
- Lee BW, Schwartz RA, Hercojová J, et al. Vitiligo road map. Dermatol Ther 2012:25 S1:S44-56.
- Bergqvist C, Ezzedine K. Vitiligo: A focus on pathogenesis and its therapeutic implication. J Dermatol 2021;48(3):252-270.
- Lyu C, Sun Y. Immunometabolism in the pathogenesis of vitiligo. Front Immunol 2022; 13:1055958.
- Naughton GK, Mahaffey M, Bystryn JC. Antibodies to surface antigens of pigmented cells in animals with vitiligo. Proc Soc Exp Biol Med 1986; 181: 423–426.
- Malerba E, Morini M, Fracassi F. Generalized vitiligo in a dog with primary hypoadrenocorticism. Vet Dermatol 2015;26(5):376-8, e86.
- Taïeb A, Picardo M. The definition and assessment of vitiligo: a consensus report of the Vitiligo European Task Force. Pigment Cell Res 2007;20(1):27-35.
- Taïeb A, Alomar A, Böhm M, et al. Guidelines for the management of vitiligo: the European Dermatology Forum consensus. Br J Dermatol 2013;168(1):5-19.
- Gawkrodger DJ, Ormerod AD, Shaw L, et al. Guideline for the diagnosis and management of vitiligo. Br J Dermatol 2008;159(5):1051-76.
- Cavali M, Ezzedine K, Fontas E, et al. Maintenance therapy of adult vitiligo with 0.1% tacrolimus ointment: a randomized, double blind, placebo-controlled study. J Investig Dermatol 2015;135(4):970–4.
- Fatima S, Abbas T, Refat MA, et al. Systemic therapies in vitiligo: a review. Int J Dermatol 2023;62(3):279-289.
- Gross TL, Ihrke PJ, Walder EJ, et al. Skin Diseases of the Dog and Cat. 2nd edition. Oxford: Blackwell Publishing 2005; p.268.
 by Multimédica
by Multimédica