Aproximación diagnóstica al paciente felino con hipokalemia
Resumen breve
La hipokalemia es una alteración electrolítica frecuente en medicina felina, aunque en la mayoría de casos es leve. Sin embargo, una hipokalemia moderada o severa puede tener consecuencias clínicas graves. Por lo tanto, cuando se identifique un gato con hipokalemia, especialmente si es marcada y/o crónica, se deberían considerar las diferentes posibilidades diagnósticas para identificar y tratar la causa subyacente; y no solo tratar la hipokalemia per se. En general, la hipokalemia puede ocurrir…Índice de contenidos
Resumen
La hipokalemia es una alteración electrolítica frecuente en medicina felina, aunque en la mayoría de casos es leve. Sin embargo, una hipokalemia moderada o severa puede tener consecuencias clínicas graves. Por lo tanto, cuando se identifique un gato con hipokalemia, especialmente si es marcada y/o crónica, se deberían considerar las diferentes posibilidades diagnósticas para identificar y tratar la causa subyacente; y no solo tratar la hipokalemia per se. En general, la hipokalemia puede ocurrir debido a una disminución de la ingesta de potasio, secundario a la translocación de potasio del espacio extracelular al intracelular, o bien a un aumento de las pérdidas de potasio a través del tracto gastrointestinal o los riñones. En gatos, las enfermedades que con mayor frecuencia causan una hipokalemia moderada o severa son las enfermedades gastrointestinales, las endocrinopatías y las enfermedades del tracto urinario. El objetivo de este artículo es describir el abordaje diagnóstico utilizado en un gato que se presenta en consulta con una hipokalemia severa y que finalmente se diagnostica con un hiperaldosteronismo primario. Al mismo tiempo, se resume la fisiopatología, hallazgos clínicos, pruebas diagnósticas y opciones terapéuticas de esta patología que a pesar de ser la enfermedad adrenocortical más común en gatos, sigue estando infradiagnosticada.
Introducción
El potasio es el principal catión en el líquido intracelular (LIC), almacenando el 90-95 % de la concentración total de potasio del organismo.
El 5-10 % restante se distribuye entre el líquido extracelular (LEC), principalmente en los huesos, pero también en plasma y líquido intersticial1. El potasio tiene un papel crítico en una gran variedad de funciones celulares, siendo una de las acciones principales el generar un potencial de membrana en reposo normal. Por lo tanto, la hipokalemia va a causar una hiperpolarización celular que disminuye la excitabilidad de la membrana celular, principalmente del músculo esquelético y cardiaco, y que se traduce en debilidad muscular1.
El potasio ingerido con la dieta se absorbe en el estómago e intestino delgado, se distribuye por el organismo y se excreta principalmente a través de los riñones (90-95 %), y en menor proporción a través del colon (5-10 %)2. La aldosterona es la principal hormona responsable de la homeostasis del potasio y es el principal mineralocorticoide producido por la glándula adrenal. La secreción de aldosterona está principalmente estimulada por la presencia de hiperkalemia y a través de la activación del sistema renina-angiotensina-aldosterona (p. ej., secundario a hipoperfusión renal). Otros factores secundarios que contribuyen a la secreción de aldosterona incluyen la hormona adrenocorticotropa (ACTH) y la acidosis. La aldosterona incrementa la secreción renal de potasio e hidrogeniones, y la resorción de sodio y cloro en los túbulos renales distales. Esto causa una expansión del plasma y volumen del LEC, un incremento de la retención de sodio, y una disminución de la concentración de potasio a nivel extracelular inicialmente y eventualmente también a nivel intracelular. La insulina y epinefrina son hormonas con un papel secundario en la homeostasis del potasio que aumentan su absorción por las células musculares y hepáticas2.
La hipokalemia es un hallazgo común en medicina felina, más frecuente que la hiperkalemia, probablemente debido a que muchas enfermedades y tratamientos médicos pueden contribuir a disminuir la concentración extracelular del potasio. En muchos casos la hipokalemia es leve, pero la presencia de una hipokalemia moderada o severa puede tener consecuencias clínicas importantes y se ha asociado un incremento de la mortalidad en pacientes hipokalémicos en comparación con los aquellos que permanecen normokalémicos3.
En general, el desarrollo de hipokalemia se puede producir por tres mecanismos: disminución de la ingesta de potasio, translocación excesiva o anormal entre el LEC y LIC y/o excesiva pérdida de potasio a través del sistema gastrointestinal o riñones. Por lo tanto, cuando un paciente esté hipokalémico se deberán considerar posibles causas extrarrenales (Tablas 1-2) y causas renales (Tabla 3) de la hipokalemia, siendo más frecuentes las pérdidas de potasio a través del tracto gastrointestinal o los riñones1-12.
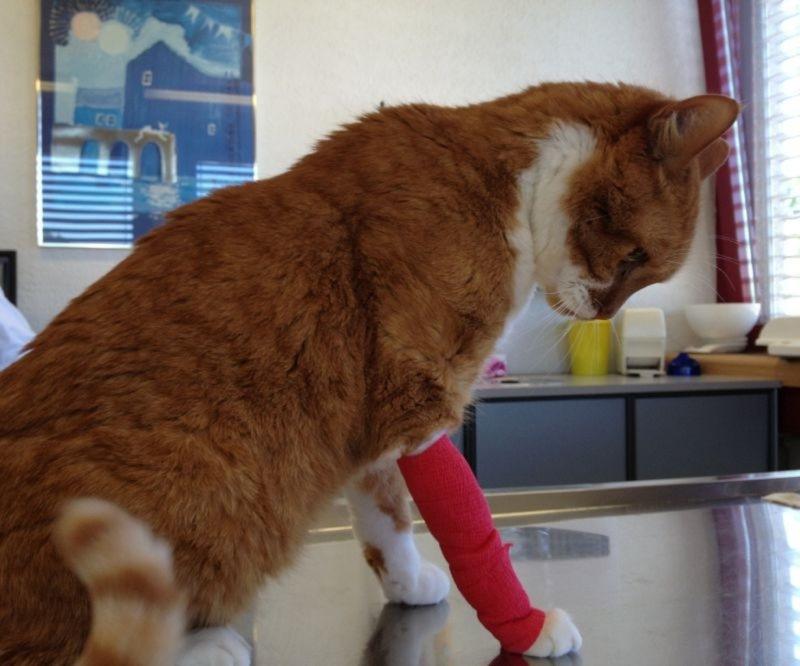
Los signos clínicos en gatos hipokalémicos pueden variar en función del déficit de potasio y de la rapidez a la que se produzca dicha disminución. Sin embargo, estos no siempre se correlacionan con el grado de hipokalemia ya que están íntimamente ligados a la relación entre la concentración de potasio en el LIC y LEC. Los signos clínicos no suelen ocurrir hasta que la concentración de potasio en suero disminuye a menos de 3 mmol/L, y son principalmente secundarios a debilidad muscular generalizada (polimiopatía hipokalémica) como el plantigradismo y la ventroflexión cervical (Figura 1). La contractibilidad miocárdica también disminuye y pueden desarrollarse arritmias (taquicardias ventriculares o supraventriculares) como consecuencia de la alteración de los potenciales de membrana miocárdicos1. En casos de hipokalemia severa (potasio < 2.0 mmol/L), se puede llegar a observar rabdomiolisis, hipotonía muscular, paresis flácida e incluso parálisis de los músculos respiratorios5. Por lo tanto, es fundamental que cuando se esté ante un paciente hipokalémico no solo se trate la hipokalemia, sino que además se identifique y trate la patología subyacente responsable. A continuación, se describe el protocolo diagnóstico utilizado en un gato que se presenta en consulta con una hipokalemia severa y que finalmente se diagnostica con un hiperaldosteronismo primario.
| Tabla 1. Causas extrarrenales de hipokalemia, excluyendo la translocación de potasio. |
| Causa | Comentario |
| Disminución en la absorción de potasio |
|
| Aumento de las pérdidas de potasio |
|
| Tabla 2. Causas de hipokalemia debido a translocación de potasio del líquido extracelular al intracelular. |
| Causa | Comentario |
| Administración de fluidos que contengan glucosa, con o sin insulina |
|
| Alimentación parenteral |
|
| Liberación de catecolaminas |
|
| Parálisis hipokalémica periódica |
|
| Otras causas poco comunes |
|
| Tabla 3. Causas renales de hipokalemia. |
| Causa | Comentario |
| Enfermedad renal crónica |
|
| Acidosis tubular renal distal (Tipo I) |
|
| Acidosis tubular renal proximal (Tipo II) |
|
| Nefropatía hipokalémica inducida por la dieta |
|
| Diuresis posobstructiva |
|
| Diuresis osmótica |
|
| Fármacos |
|
| Hiperadrenocorticismo |
|
| Hiperaldosteronismo primario |
|
| Hipertiroidismo |
|
| Otras condiciones (raro) |
|
Caso clínico
Un gato común europeo, macho castrado, de 12 años de edad se presentó al servicio de Medicina Interna debido a un cuadro de debilidad generalizada, leve ventroflexión cervical y ligera poliuria/polidipsia de 14 días de evolución. El veterinario remisor había realizado una analítica sanguínea donde el hallazgo laboratorial principal fue la presencia de una hipokalemia severa (1.82 mmol/L; rango de referencia (RR): 3.50-5.10 mmol/L). La creatinina se encontraba en el límite superior del rango de referencia (1.4 mg/dL; RR: 0.3-1.6 mg/dL) y se observó una hiperglucemia leve (172 mg/dL; RR: 70-150 mg/dL).
El paciente era un gato indoor estricto, correctamente vacunado y desparasitado, y había consumido durante toda su vida una dieta completa de mantenimiento. El paciente tenía sobrepeso (7.6 kg, condición corporal de 8/9), mostraba una ligera debilidad generalizada y una leve ventroflexión cervical. No se identificaron otras anomalías en el examen físico.
La administración de una dieta adecuada durante toda la vida del animal, la ausencia de uso de bentonita como sustrato en el arenero y el hecho de no presentar sintomatología gastrointestinal (vómitos y/o diarrea) hacía menos probable que la causa de la hipokalemia fuese una disminución de la ingesta de potasio o un aumento de las pérdidas de potasio a través del sistema gastrointestinal. Al mismo tiempo, dada la reseña y el historial se consideró poco probable una hipokalemia debido a un incremento de la translocación de potasio del LEC al LIC. Por lo tanto, se sospechó que la hipokalemia era secundaria a un incremento de las pérdidas renales de potasio, principalmente por un hiperaldosteronismo primario (HAP) o una enfermedad renal crónica (ERC) no azotémica. Por lo tanto, se tomó una muestra de sangre para medir SDMA (para valorar funcionalidad renal), aldosterona sérica y actividad plasmática de la renina (por la posibilidad de hiperaldosteronismo primario). Además, se midió una T4 total y una fructosamina para descartar hipertiroidismo y diabetes mellitus, respectivamente, que son causas comunes de hipokalemia, aunque parecían menos probables en este caso basado en el historial y el examen físico.
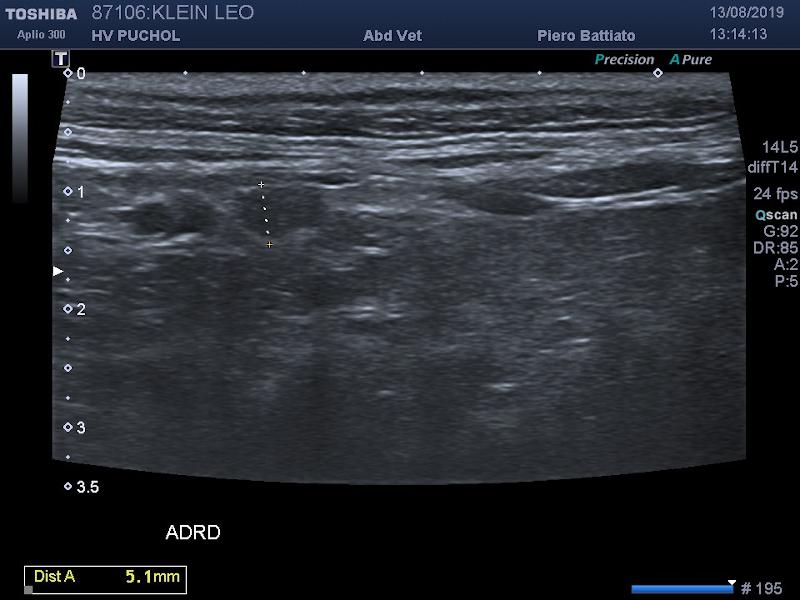
Dada la edad del gato, y que el HAP y la ERC pueden cursar con hipertensión arterial sistémica, se midió la presión arterial por Doppler que identificó una hipertensión severa 220 mmHg (normotensión: <140 mmHg), aunque la fundoscopia no identificó cambios compatibles con una retinopatía hipertensiva. Se realizó una ecografía abdominal para evidenciar una posible patología renal y/o adrenal. Dicha prueba de imagen identificó unas glándulas adrenales ligeramente redondeadas, con un volumen levemente aumentado (izquierda y derecha: 5 mm) y un parénquima normal (Figura 2). A su vez, se visualizaron unos riñones de tamaño adecuado, pero con una diferenciación corticomedular discretamente disminuida, bordes levemente irregulares y corticales hiperecoicas. En dicho momento, se tomó una muestra de orina por cistopunción para la realización de un urianálisis. Éste identificó una orina concentrada, sin otras alteraciones relevantes en la tira de orina o el sedimento urinario. No había proteinuria (UPC: 0.15; RR <0.20).
Los resultados de la T4 total, fructosamina y SDMA se encontraron dentro del rango de referencia. Sin embargo, la concentración de aldosterona sérica estaba elevada y la actividad plasmática de la renina disminuida lo que fue compatible con un diagnóstico de HAP (Tabla 4). Dada los hallazgos ecográficos (leve incremento bilateral de ambas glándulas adrenales) se diagnosticó un HAP debido a una hiperplasia bilateral de la zona glomerulosa como causa de la hipokalemia e hipertensión arterial sistémica.
Se instauró tratamiento médico con un suplemento con potasio (KaminoxTM): 2 ml cada 12 h, amlodipino (AmodipTM): 1.25 mg cada 24 h y espironolactona (PrilactoneTM): 15 mg cada 12 h. El paciente acudió a revisión a los 7 días de haber comenzado el tratamiento médico y la sintomatología previamente descrita se había resuelto. Se observó una normalización del valor de presión arterial (138 mmHg) y la hipokalemia estaba casi resuelta (3.27 mmol/L, RR: 3.50-5.10 mmol/L), manteniéndose estable el valor de la creatinina (1.4 mg/dL). Debido a la buena respuesta al tratamiento médico instaurado no se hicieron modificaciones y se recomendó su administración a largo plazo, así como revisiones regulares cada 3 meses. En la actualidad, 9 meses después del diagnóstico, el paciente permanece clínicamente asintomático y su HAP sigue bien controlado.
| Tabla 4. Resultados de la muestra de orina. |
| Parámetro | Valor | Intervalo de referencia |
| Aldosterona sérica | 173.29 pg/ml | 15-102 pg/ml |
| Actividad renina plasmática | 0.36 ng/ml/h | 0.4-1.9 ng/ml/h |
| SDMA | 14 μg/dl | ≥ 14 μg/dl |
| T4 | 2.4 μg/dl | 0.9-2.9 μg/dl |
| Fructosamina | 275 μmol/l | < 340 μmol/l |
Discusión
El HAP, también conocido como enfermedad de Conn, es un desorden adrenocortical caracterizado por una secreción excesiva y autónoma de mineralocorticoides, principalmente aldosterona13,14. Es probablemente la enfermedad adrenocortical más frecuente en gatos y puede ser una causa importante de hipertensión en estas especies. A pesar de que hoy en día es diagnosticada con mayor frecuencia, no suele ser diagnostica en la práctica general, probablemente debido a la asociación de hipertensión arterial y/o hipokalemia con una ERC, obviando otras posibles causas13-15.
La mayoría de gatos con HAP tienen >10 años de edad y no se ha identificado ninguna predisposición racial o sexual. El HAP felino está causado por una neoplasia adrenal unilateral o bilateral (adenoma o carcinoma cortical) y con menor frecuencia por una hiperplasia nodular bilateral de la zona glomerulosa como en el caso descrito. Los gatos que presentan HAP secretan grandes cantidades de aldosterona, independientemente del eje renina-angiotensina-aldosterona y de la concentración extracelular de potasio. Este aumento de aldosterona produce un incremento de la excreción renal de potasio y una reabsorción de sodio y agua que puede causar hipokalemia y/o hipertensión arterial sistémica, respectivamente, que son los responsables de los signos clínicos en estos pacientes. En nuestro paciente, se observaron signos leves de polimiopatía hipokalémica (debilidad generalizada y ventroflexión cervical) a pesar de presentar una hipokalemia severa, lo que corrobora que no existe una relación directa entre la severidad de la hipokalemia y la sintomatología asociada.
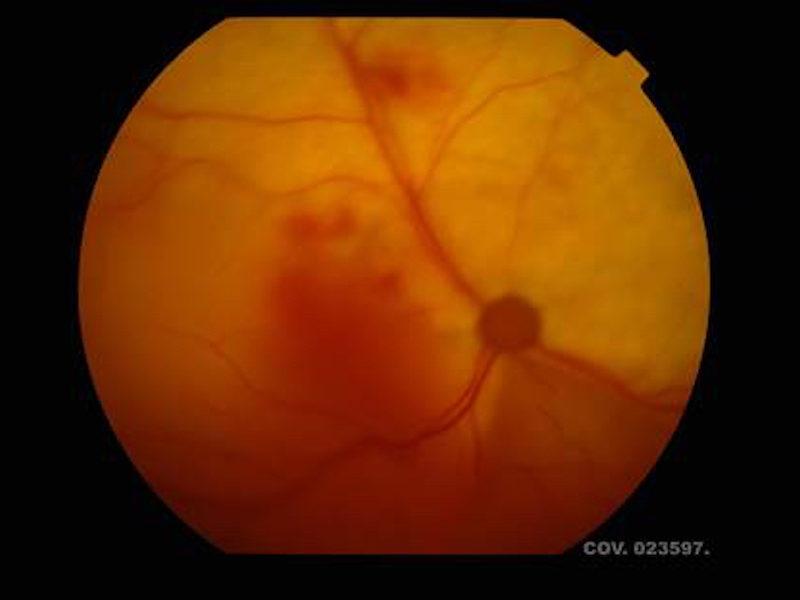
En gatos con HAP debido a hiperplasia nodular bilateral de la zona glomerulosa suelen presentarse de manera más frecuente con signos oculares debido a hipertensión arterial sistólica, destacando la ceguera de aparición aguda, el desarrollo de hemorragias intraoculares y desprendimiento retiniano ya que normalmente no presentan una hipokalemia marcada (Figura 3)13-15. Sin embargo, en el caso, no se observaron alteraciones oftalmológicas a pesar de la hipertensión arterial sistólica severa y la sintomatología principal fue secundaria a la hipokalemia.
Gatos con HAP pueden presentar otros signos clínicos menos comunes, incluyendo polidipsia y poliuria (viéndose afectados aproximadamente un 20 % de los gatos, como en el paciente), incontinencia urinaria, polifagia (especialmente en casos en los que se produce una secreción de progesterona de forma paralela a la secreción de aldosterona) y otros síntomas inespecíficos tales como letargia, anorexia y pérdida de peso13-17. También se pueden observar signos neurológicos como ataxia, convulsiones y cambios comportamentales debido a hemorragias, edema o isquemia del sistema nervioso central16. En ocasiones, en la exploración física se pueden auscultar soplos cardiacos, arritmias y ritmos de galope debido a hiperplasia ventricular izquierda causada por el aumento de la presión arterial sistólica. En casos de masas adrenales grandes, se pueden llegar incluso a palpar durante el examen físico en el abdomen craneal13-14.
El HAP debe ser considerado en todos los gatos que presentan un aumento de la presión arterial y/o hipokalemia, particularmente en aquellos casos refractarios al tratamiento. El grado de hipokalemia es variable siendo normalmente más severo en casos HAP debido a neoplasias adrenales. Sin embargo, la ausencia de hipokalemia no descarta por completo el HAP. Normalmente, la concentración sérica de sodio se mantiene en el rango de referencia, ya que al aumento de la concentración de sodio se acompaña de una retención de agua. En algunos casos se puede identificar una alcalosis metabólica como consecuencia del aumento de la secreción de hidrogeniones a través de los riñones. En casos de poliomiopatía hipokalémica también se puede observar aumentos de la CK. Además, aproximadamente el 50 % de los pacientes presentan azotemia, y es que el desarrollo de ERC puede ser una consecuencia del HAP, ya que el exceso de aldosterona puede promover trombosis y fibrosis renal15. De hecho, en el caso, el valor de creatinina y SDMA en el límite superior del rango de referencia, sumado a la presencia de cambios renales vistos en ecografía fueron compatibles con una enfermedad renal crónica no azotémica (estadio I según la clasificación de la IRIS de ERC)18.
El primer paso en el diagnóstico del HAP es cuantificar la concentración de aldosterona plasmática (CAP). En gatos con HAP debido a tumores adrenocorticales la CAP suele encontrarse muy elevada. Sin embargo, en casos de hiperplasia nodular bilateral de la zona de la glomerulosa, la CAP suele encontrarse en el límite superior del rango de referencia o levemente aumentada, como ocurrió en este caso. Es importante recordar que el resultado de la CAP siempre deber ser interpretado teniendo en cuenta la concentración de potasio ya que la hipokalemia es el factor inhibidor más importante para la secreción de aldosterona. Por ello, en pacientes hipokalémicos en los que se observe una PAC en el límite superior del rango de referencia, se debería seguir considerando el HAP como un posible diagnóstico. Cabe destacar que la CAP no permite diferenciar entre HAP e hiperaldosteronismo secundario, y las causas que puedan provocar un hiperaldosteronismo secundario (p. ej., a hipovolemia, enfermedad cardíaca) deberían excluirse. Por lo tanto, los resultados de la CAP se deben combinar con el historial, los signos clínicos, los hallazgos laboratoriales y los resultados de las técnicas de imagen antes de emitir un diagnóstico de HAP.
Debido a las limitaciones de la CAP, sobre todo en casos de HAP debido a hiperplasia nodular bilateral, se debería considerar medir también la actividad de la renina plasmática, para calcular el índice aldosterona/renina. Este índice se considera la mejor prueba de cribado para el diagnóstico de HAP, siendo un índice alto compatible con esta enfermedad. Además, permite diferenciar entre HAP y secundario.
En gatos con HAP debido a tumores adrenocorticales suele observarse una elevación marcada de la CAP y una supresión de la actividad de la renina plasmática. Sin embargo, la CAP de gatos con HAP debido a hiperplasia nodular bilateral puede estar ligeramente aumentada o incluso dentro de los límites normales. Por lo tanto, en estos casos se deben tener en cuenta no solo la hipokalemia, sino también la actividad de la renina plasmática, ya que la combinación de hipokalemia en un gato con una CAP normal o ligeramente elevada combinado con una actividad de la renina plasmática disminuida indica que existe una secreción de aldosterona independiente del sistema renina-angiotensina-aldosterona, lo que es diagnóstico de HAP, como se describió en este caso.
Otras pruebas endocrinas usadas para el diagnóstico de HAP incluyen el índice aldosterona/creatinina en orina para determinar si hay incremento en la secreción de aldosterona en orina compatible con un hiperaldosteronismo; o pruebas de supresión con mineralocorticoides orales (p. ej., fludrocortisona, telmisartán) que deberían suprimir la secreción de aldosterona en gatos sanos pero no en gatos con HAP13-14,19.
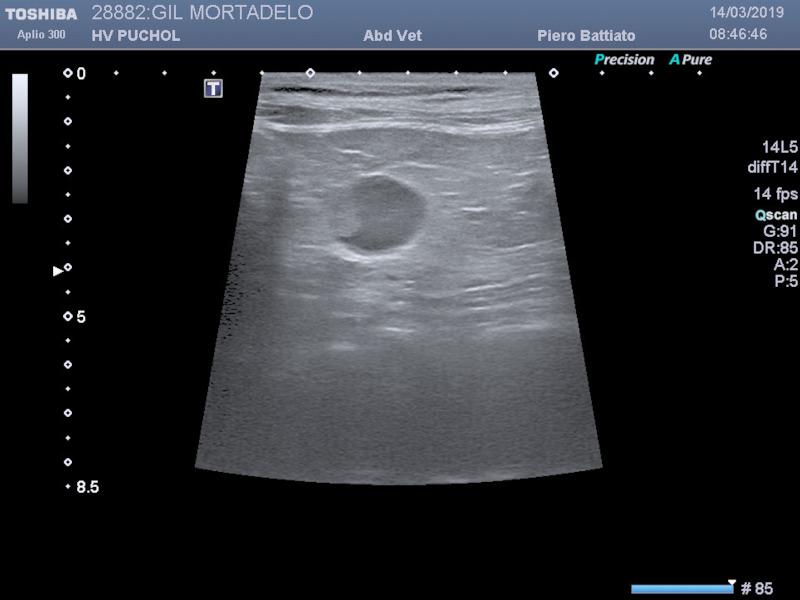
La ecografía abdominal es muy útil para la identificación de masas en las glándulas adrenales (Figura 4). En casos de HAP debido hiperplasia nodular bilateral, la ecografía no siempre muestra cambios evidentes o muestra cambios inespecíficos tales como aumento de ecogenicidad, calcificaciones o engrosamientos de uno de los polos de una o ambas glándulas adrenales, aunque estos hallazgos también pueden estar presentes en animales sanos. En el caso clínico expuesto, únicamente se observó un leve aumento del tamaño de ambas glándulas adrenales. Por otro lado, la ecografía abdominal puede llegar a identificar la invasión de la vena cava caudal, lo cual ocurre con mayor frecuencia si la glándula adrenal afectada es la derecha por cercanía a este vaso, así como la presencia de metástasis en otros órganos cercanos. No obstante, la ausencia de estos hallazgos no siempre se correlaciona bien con los hallazgos intraquirúrgicos. Las radiografías torácicas (tres proyecciones) son recomendables para descartar la presencia de enfermedad metastásica pulmonar, aunque son poco frecuentes. Las técnicas de imagen avanzada como la tomografía computerizada son muy útiles en casos de tumores adrenales porque permiten determinar la invasividad del tumor, realizar un estadiaje oncológico del paciente y realizar una mejor planificación quirúrgica14.
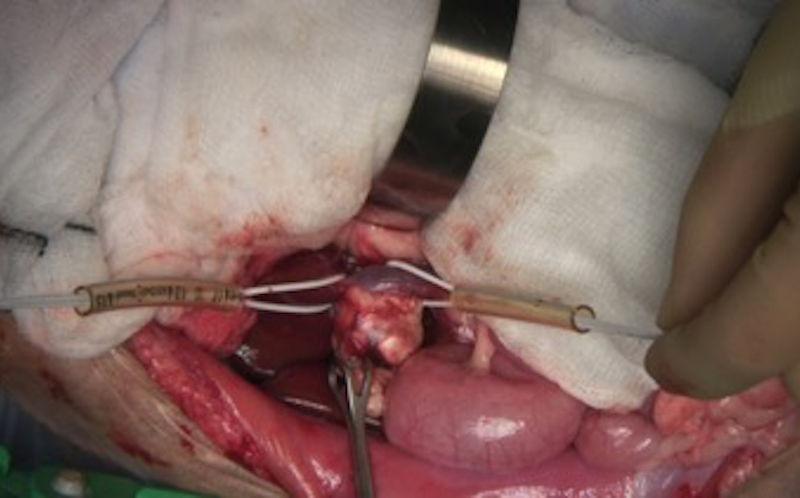
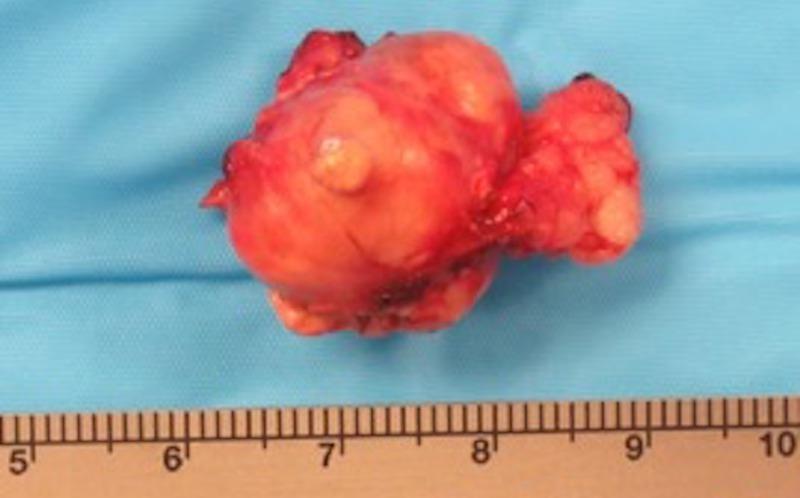
La adrenalectomía es el tratamiento de elección en gatos con HAP debido a un tumor adrenal unilateral, tras una estabilización médica adecuada, si no hay evidencia de metástasis (Figura 5 y 6). La presencia de enfermedades simultáneas graves o la invasión vascular pueden complicar la anestesia y cirugía. Sin embargo, se han descrito de forma exitosa la resección de tumores adrenocorticales con invasión a la vena cava caudal o la vena frénicoabdominal14. Aunque el HAP debido a un tumor adrenal bilateral o debido a hiperplasia ha sido considerado como una contraindicación para el tratamiento quirúrgico, se han descrito casos con buenos resultados a medio y largo plazo, aunque estos gatos necesitan terapia crónica para el hipoaldosteronismo iatrogénico causado por la adrenalectomía bilateral.
En gatos con HAP debido a hiperplasia nodular bilateral de la zona de glomerulosa, como el presentado en este artículo, o en casos en los que la adrenalectomía no se pueda realizar (p. ej., presencia de metástasis, propietarios rechazan la cirugía, etc.), se recomienda un tratamiento médico a largo plazo. Para el tratamiento de la hipokalemia se recomienda el uso de gluconato de potasio por vía oral (2-6 mmol cada 8-12 horas); aunque en casos severos de hipokalemia, puede ser necesario de manera inicial hospitalizar al paciente para administrar potasio por vía intravenosa. El amlodipino (0.625-1.25 mg/gato cada 24 horas) es uno de los fármacos recomendados para el tratamiento de la hipertensión arterial sistémica felina, que actúa como un inhibidor de los canales de calcio. La espironolactona (2 mg/kg cada 12-24 horas) es un antagonista competitivo de los receptores de aldosterona lo que va a ayudar a aumentar la concentración de potasio y a reducir la presión arterial sistémica. Dosis superiores a 4 mg/kg deberían usarse con cuidado porque pueden causar vómitos, diarrea y anorexia. Además, un estudio describió que un tercio de gatos Maine Coon con cardiomiopatía hipertrófica tratados con espironolactona desarrollaron dermatitis facial severa, que se resolvió de 4 a 6 semanas después de suspender el medicamento. Aunque no se han descrito más casos de reacciones cutáneas adversas a la espironolactona en medicina veterinaria, la espironolactona no se prescribe comúnmente en gatos, y por lo tanto debería usarse con cuidado, principalmente en gatos de raza Maine Coon13,14. La respuesta al tratamiento médico es generalmente buena en casos de hiperplasia nodular bilateral de la zona de glomerulosa, como en el caso descrito aquí, y la normokalemia y normotensión pueden mantenerse normalmente durante largos periodos de tiempo.
El pronóstico de gatos con HAP debido a un tumor adrenal unilateral sometidos a una adrenalectomía unilateral, y que sobreviven el periodo postoperatorio, es excelente con una media de supervivencia de 1297 días en un estudio. La supervivencia de estos gatos con manejo médico es menor, pero se han descrito tiempos de supervivencia de hasta 984 días. La muerte en estos casos suele estar asociada a una ERC progresiva, enfermedad tromboembólica o hipertensión refractaria14,20. El pronóstico de gatos que padecen HAP debido a hiperplasia nodular bilateral tratados médicamente no está bien documentado. Se cree que estos pacientes tienen un pronóstico menos favorable que aquellos gatos con un tumor adrenal sometidos a una adrenalectomía, ya que la fuente del exceso de aldosterona no se elimina y generalmente acaban desarrollando una ERC progresiva. Sin embargo, se cree que el pronóstico es mejor que los gatos con un tumor adrenocortical no tratados quirúrgicamente14.
Bibliografía
- Kogika MM, de Morais HA. A Quick Reference on Hypokalemia. Vet Clin Small Anim. 2017; 47(2):229-234
- DiBartola SP, De Morais HA. Disordes of potassium: hypokalemia and hyperkalemia. In: DiBartola SP, Fluid therapy in small animal practice, ed 4º; St Louis; 2012: 92-119
- Hoehne SN, Hopper K, Epstein SE. Restrospective evaluation of the severity of and prognosis associated with potassium abnormalities in dogs and cats presenting to and emergency room (January 2014- Agustus 2015): 2441 cases. J Vet Emerg Crit Care; 2019:1-9
- Hornfeldt CS, Wesyfall ML. Suspected bentonite toxicosis in a cat from ingestion of clay cat litter. Vet Hum Toxicol; 1996:38-365
- Vite CH, Gfeller RW. Suspected albuterol intoxication in a dog. J Vet Emerg Crit Care; 1994: 4-7
- Brown DE, Meyer DJ, Wingfield WE, et al. Echinocytosis associated with rattlesnake envenomation in dogs. Vet Pathol. 1994: 31-654
- Ross LA, Goldstein M. Biochemical abnormalities associated with accidental hypothermia in a dog and cat. Proceedings of the American College of Veterinary Internal Medicine; 1981:66
- Mason K. A hereditary disease in Burmese cats manifested as an episodic weakness with head nodding and neck ventroflexion. J Am Anim Hosp Assoc; 1988: 24-481
- Torrente C, Silverstrini P, Ruiz de Gopegeui R. Severe life-threatening hypokalemia in a cat with suspected distal renal tubular acidosis. J Vet Emerg Crit Care; 2010: 20-250
- Crisp MS, Chew DJ, DiBartola SP, et al. Peritoneal dialysis: 27 cases (1976-1987). J Am Vet Med Assoc; 1989: 195-1262
- Cobb M, Mitchell AR. Plasma electrolyte concentrations in dogs receiving diuretic therapy for cardiac failure. J Small Anim Pract; 1992:33-526
- Parks J. Electrocardiographic abnormalities from serum electrolyte imbalance due to feline urethral obstruction. J Am Anim Hosp; 1975: 11-1102
- Djajadiningrat-Laanen S, Galac S, Kooistra H. Primary Hyperaldosteronism: Expanding the diagnostic net. J Feline Med Surg; 2011, 13: 641-650
- Fernandez Y, Seth M, Murgia D. Feline Primary hyperaldosteronism: clinical and surgical approach. Companion animal; 2016, Vol 21, nº3
- Schulman RL. Feline Primary Hyperaldosteronism. Vet Clin Small Anim; 2010, 40: 353-359
- Harvey AM, Refsal KR. Primary hyperaldosteronism. J Rand Clinical endocrinology of companion animals; 2013, IA 115-127
- Briscoe K, Barrs VR, Foster DF, Beatty JA. Hyperaldosteronism and hyperprogesteronism in a cat. J Feline Med Surg; 2009, 11: 758-762
- International Renal Interest Society (IRIS) 2019, Iris Staging of CKD, accessed in 5th December 2019,
- Djajadiningrat-Laanen SC, Galac S, Boevé MH, et al. Evaluation of the Oral Fludrocortisone Suprpression Test for Diagnosing Primary Hyperaldosteronism in Cats. J Vet Intern Med; 2013, 27:1493-1499
- Lo AJ, Holt DE, Brown DC, Schilicksup MD, et al. Treatment of Aldosterone-Secreting Adrenocortical Tumor ins cats by Unilateral Adrenelectomy:10 cases (2002-2012). J Vet Intern Med; 2014, 28:137-143
 by Multimédica
by Multimédica