Complicaciones anestésicas más comunes ¿cómo reconocerlas y tratarlas?
Resumen breve
Las complicaciones anestésicas normalmente aparecen durante el periodo peri-anestésico. Si no se identifican, evitan o tratan, pueden provocar morbilidad y mortalidad en los pacientes. Las causas de las complicaciones se pueden dividir en tres grupos:Índice de contenidos
¿Por qué ocurren las complicaciones?
Las complicaciones anestésicas normalmente aparecen durante el periodo peri-anestésico. Si no se identifican, evitan o tratan, pueden provocar morbilidad y mortalidad en los pacientes. Las causas de las complicaciones se pueden dividir en tres grupos:
Factores relacionados con el paciente
- Especie: los gatos tienen un mayor riesgo de mortalidad que los perros1.
- Raza: algunos ejemplos incluyen, Doberman, que son más propensos a tener la enfermedad de von Willebrands; Schauzers miniatura, especialmente las hembras, corren el riesgo de desarrollar el síndrome del seno enfermo. Los bóxers pueden ser sensibles a los efectos de la acepromacina; la hipotensión y la bradicardia producidas pueden conducir al síncope. Las razas braquicefálicas a menudo tienen anomalías en las vías respiratorias y enfermedades gastrointestinales.
Los galgos y los lebreles tienen reservas bajas de grasa corporal y también pueden tener anormalidades en las vías de enzimas hepáticas necesarias para el metabolismo de fármacos como propofol, lo que puede contribuir a largos tiempos de recuperación. El gen de resistencia a múltiples fármacos (MDR1) aparece en perros pastores, como collies. Esta es una mutación genética que afecta su capacidad de transportar ciertos medicamentos a través de las membranas celulares. Se ha descubierto que la acepromacina y el butorfanol pueden producir efectos exagerados en perros con esta mutación.
- Peso: los perros grandes generalmente requieren dosis más bajas de fármacos en comparación con las razas pequeñas, debido a su área de superficie corporal reducida. Los pacientes obesos son más propensos al colapso de las vías respiratorias y a la atelectasias, mientras que los pacientes caquécticos corren el riesgo de desarrollar hipotermia e hipoglucemia.
- Edad: los neonatos tienen muchas diferencias en fisiología en comparación con los animales adultos que pueden afectar a su respuesta a la anestesia. Brevemente, el miocardio es menos contráctil, lo que significa que su gasto cardíaco depende de la frecuencia cardíaca; por lo tanto, se deben evitar los medicamentos que reducen significativamente la frecuencia cardíaca. El trabajo respiratorio aumenta y la demanda de oxígeno es alta, son propensos a la hipoventilación y se puede requerir de ventilación manual.
El metabolismo del hígado es inmaduro, lo que conduce a una acción prolongada de los fármacos y al potencial de hipoglucemia. La glucosa debe controlarse regularmente y suplementarse si es necesario. Los riñones tienen una capacidad de concentración reducida, lo que significa que son menos capaces de hacer frente a la reducción de la ingesta de líquidos, se aconseja administrar fluidos durante la anestesia. Los neonatos son menos capaces de regular la temperatura corporal; combinado con una gran proporción de área de superficie a masa corporal significa que son propensos a la hipotermia, se recomienda calentar tanto antes como durante la anestesia.
Los pacientes geriátricos a menudo pueden presentar otras comorbilidades (por ejemplo, diabetes, hipertiroidismo, enfermedad renal crónica, enfermedad cardíaca, osteoartritis, etc). En comparación con adultos más jóvenes, tienen reducido el volumen sanguíneo, el gasto cardíaco y la presión arterial. Son más propensos a la hipoxia e hipoventilación debido a una disminución de la elasticidad pulmonar. El metabolismo hepático puede reducirse y, por lo tanto, la acción del fármaco puede prolongarse. También hay una reducción en la masa renal y una disminución en la tasa de filtración glomerular y el flujo sanguíneo renal.
Factores relacionados con la anestesia
La mayoría de los fármacos administrados durante el período peri-anestésico producen depresión del sistema nervioso central (SNC), cardiovascular y respiratorio. Esto puede conducir a una variedad de efectos, dependiendo de los fármacos utilizados y puede incluir vasodilatación o vasoconstricción, disminución de la contractilidad miocárdica, disminución del volumen corriente y alteración de la termorregulación.
Sin embargo, los errores humanos son uno de los factores más importantes involucrados en la morbilidad y mortalidad anestésica2. Las causas iatrogénicas debidas a errores en el manejo de medicamentos, fallos en los equipos o en el desempeño de las técnicas pueden también provocar complicaciones.
Factores relacionados con el procedimiento
Diferentes procedimientos diagnósticos y terapéuticos pueden causar complicaciones; por ejemplo, hemorragia intraoperatoria significativa, la postura en decúbito dorsal que causa desplazamiento de las vísceras abdominales sobre el diafragma, reduciendo así la ventilación, el reflejo óculo-cardíaco durante las cirugías oculares que pueden causar una reducción dramática en la frecuencia cardíaca.
¿Qué sistemas son los más comúnmente afectados?
Los cambios en el SNC, el sistema cardiovascular y el sistema respiratorio pueden ser potencialmente mortales si la depresión es grave; por ejemplo, sobredosis de anestesia o si el paciente está debilitado; por ejemplo, pacientes en estado de shock. Por lo tanto, enfocamos principalmente la monitorización y soporte a estos tres sistemas. Las alteraciones inducidas por la anestesia en otros sistemas, como la disminución de la función hepática o renal, pueden no poner en peligro la vida de forma inmediata, pero pueden manifestarse como complicaciones días o semanas después de la anestesia.
¿Cuando ocurren?
Aunque las complicaciones pueden aparecer en cualquier momento durante la anestesia, el período con mayor riesgo es durante la recuperación, que se corresponde con una monitorización reducida3. Los procedimientos de rutina realizados en animales sanos no están exentos de complicaciones. La monitorización es vital durante el período peri-anestésico para detectar anomalías en la fisiología y permitir que el anestesiólogo active medidas de apoyo (anestésicas, médicas o quirúrgicas) para resolverlas.
¿Qué se puede hacer para minimizar la aparición de complicaciones?
Es esencial estar preparado para posibles complicaciones en el período peri-anestésico. Los siguientes pasos son importantes al planificar una anestesia:
- Examen pre-anestésico (+/- diagnóstico): esto debe incluir las características del animal (especie, raza, sexo, edad, peso) examen físico (frecuencia cardíaca, frecuencia respiratoria, auscultación cardíaca y torácica, temperatura corporal, evaluación de membranas mucosas y pulsos periféricos), historia clínica (comorbilidades, medicamentos actuales, duración del ayuno pre-anestésico) y resultados de pruebas de diagnóstico (sangre, radiografías, ultrasonidos, etc.).
- Plan anestésico: se debe elaborar un plan anestésico individual teniendo en cuenta las características del paciente y el procedimiento a realizar. Sería recomendable elaborar una lista de posibles problemas que pudieran surgir durante la anestesia y un plan de acción en caso de que ocurrieran.
- Verificaciones del equipo anestésico: se deben realizar verificaciones antes de cada caso. Una lista de verificación puede ser un recordatorio útil de los pasos que se deben realizar. Organizaciones como la Asociación de Anestesistas Veterinarios (AVA) han producido listas de verificación para pre, durante y después de la anestesia que cubren las revisiones del equipo anestésico4.
- Monitorización: esto es esencial para reconocer y responder a las anormalidades en el paciente. El monitoreo debe lograr:
- Mantenimiento de la fisiología normal de los principales sistemas.
- Detección rápida de alteraciones en estos sistemas e intervenciones rápidas para prevenir eventos adversos.
- Mantenimiento de un plano de anestesia adecuado para el procedimiento que se realiza.
- Producción de un registro anestésico escrito. Esto es útil como registro permanente de que se realizó la monitorización.
Se ha demostrado que la monitorización y la presencia de personal capacitado reducen los riesgos anestésicos1.
Complicaciones, causas y tratamientos
Comprender la fisiopatología de las complicaciones más comunes es importante, ya que puede ayudar con la identificación y el tratamiento, reduciendo así los riesgos de morbilidad y mortalidad. Este artículo se centrará en las complicaciones anestésicas más frecuentes: hipotermia, hipotensión, hipoventilación y dolor. También cubrirá brevemente otras complicaciones que pueden encontrarse.
Hipotermia
Esta es una de las complicaciones anestésicas más frecuentes. La mayor parte del calor se pierde del paciente a través de la radiación, y se pierden cantidades más pequeñas debido a la convección, conducción, evaporación y respiración. La hipotermia ocurre cuando la pérdida de calor excede la producción.
Durante la anestesia, la generación de calor disminuye a medida que se deprime el centro termorregulador del hipotálamo, se reduce el metabolismo y disminuye la actividad muscular. Además, la pérdida de calor aumenta cuando los pacientes se colocan en superficies frías, se corta el pelo sobre el sitio quirúrgico, se usan líquidos fríos para la preparación de la piel sobre el sitio quirúrgico y se abren las cavidades corporales durante la cirugía.
La hipotermia ocurre cuando la temperatura corporal es inferior a 37ºC. Con hipotermia leve, se pueden observar taquicardia y taquipnea. Sin embargo, cuando se presenta hipotermia de moderada a grave, predominan la bradicardia y la depresión respiratoria. Si no se produce el recalentamiento, la bradicardia finalmente podría progresar a asistolia.
La hipotermia moderada a severa también se caracteriza por vasodilatación e hipotensión. Las arritmias y las anormalidades de conducción son abundantes en pacientes hipotérmicos, siendo la fibrilación auricular la más común en pacientes con hipotermia severa. Otras complicaciones de la hipotermia incluyen la función hepática reducida, la motilidad gastrointestinal disminuida, los desequilibrios electrolíticos (hiponatremia e hipercalemia) y el aumento de la diuresis e hiperglucemia5.
El calentamiento preoperatorio e intraoperatorio del paciente, con el uso de materiales aislantes o reflectantes, a través de mantas de aire caliente o mantas eléctricas (se debe tener cuidado para evitar quemaduras con estos dispositivos), minimizando el área del pelo cortado, usando soluciones calientes para la preparación de la piel, lavando la cavidad abdominal con solución salina caliente y la reducción del tiempo quirúrgico y anestésico pueden ayudar a reducir la pérdida de calor y, por lo tanto, el riesgo de hipotermia.
Hipotensión
Es importante conocer la fórmula de la presión arterial para identificar la causa de la hipotensión (Figura 1).La presión arterial media mínima (PAM) que asegura una perfusión renal, cerebral y coronaria satisfactoria es superior a 60 mmHg. Por lo tanto, durante la anestesia debemos tratar de mantener un MAP por encima de 60 mmHg para garantizar una perfusión adecuada. Se debe tratar un MAP de menos de 60 mmHg (Figura 2).
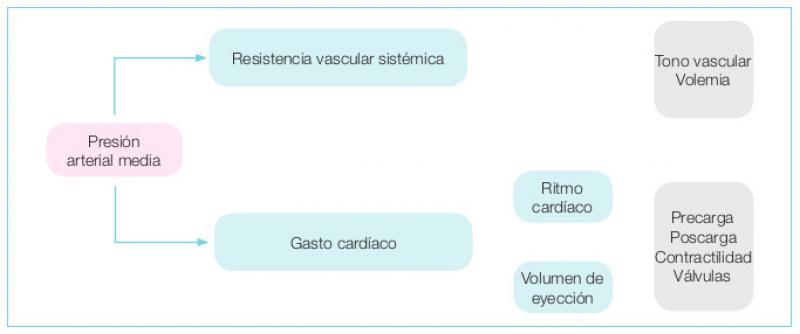
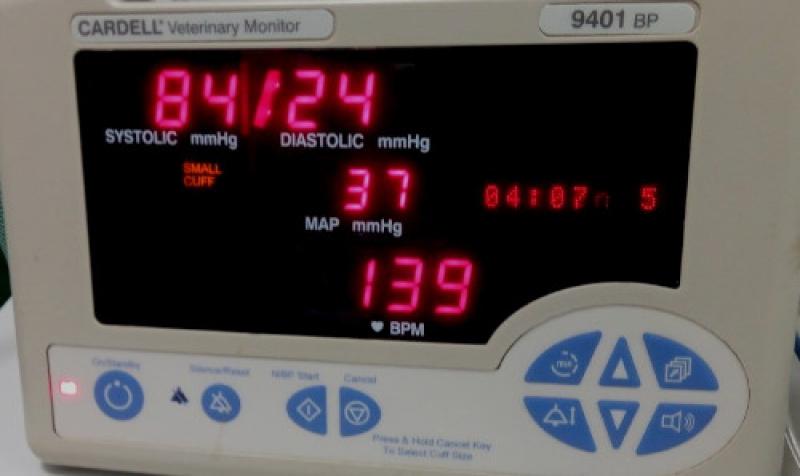
Las alteraciones de cualquiera de las variables que afectan la presión arterial pueden causar hipotensión (Figura 1). Varios fármacos utilizados en anestesia tienen el potencial de provocar hipotensión; fenotiazinas por ejemplo la acepromacina y los agentes anestésicos volátiles isoflurano y sevoflurano causan vasodilatación, el propofol y la alfaxalona reducen la contractilidad miocárdica, los opioides y los agonistas alfa-2 pueden causar bradicardia. La perfusión tisular inadecuada, secundaria a la hipotensión, puede provocar insuficiencia renal, arritmias cardíacas y shock.
Identificar la causa probable de la hipotensión es importante para el tratamiento. La hipovolemia (por deshidratación o hemorragia quirúrgica) debe tratarse con fluidoterapia para restablecer el volumen circulante. La vasodilatación excesiva puede deberse a agentes anestésicos volátiles y, después de verificar una profundidad adecuada de anestesia, el ajuste del vaporizador debe reducirse al mínimo posible para disminuir los efectos vasodilatadores de estos agentes.
La bradicardia, debido a la administración de agonista alfa-2, puede tratarse con el antagonista atipamazol. Alternativamente, los anticolinérgicos como la atropina o el glicopirrolato pueden usarse para aumentar la frecuencia cardíaca. Si es posible, cambiar la posición del paciente puede ayudar a aumentar la presión arterial.
El decúbito dorsal, mediante el cual los órganos abdominales ejercen presión sobre las venas grandes, reduciendo el retorno venoso, puede causar hipotensión que se resuelve una vez que el animal está en decúbito lateral o esternal. La ventilación mecánica también puede reducir el retorno venoso, debido a la presión positiva dentro de la cavidad torácica.
Si es posible, detener esto o reducir la ventilación o la cantidad de presión positiva utilizada pueden ayudar a reducir la hipotensión. La terapia farmacológica con vasopresores, como fenilefrina o noradrenalina, o inótropos positivos, como dopamina y dobutamina, también se pueden usar si otros métodos para aumentar la presión arterial han fallado6,7.
Hipoventilación
La mayoría de los agentes anestésicos tienen el potencial de deprimir el centro respiratorio. El volumen minuto, definido como el volumen total de gas que ingresa a los pulmones en un minuto, es una combinación de la frecuencia respiratoria y el volumen corriente.
Los agentes anestésicos pueden causar una reducción en la frecuencia respiratoria o en el volumen corriente o ambos. La hipoventilación durante la anestesia también puede deberse a una compresión posicional del tórax, que impide los movimientos respiratorios o una patología del SNC, por ejemplo, lesión cerebral traumática, que afecta el patrón normal de respiración.
La eficiencia de la ventilación puede verse afectada por la enfermedad pulmonar o por el contenido dentro del espacio pleural (neumotórax, hernia diafragmática, derrame pleural). Las consecuencias de la hipoventilación son hipercapnia (un aumento en el contenido de CO2 en la sangre) e hipoxemia (una reducción en el contenido de O2 en la sangre).
El rango normal para el dióxido de carbono final de la expiración (ETCO2) es entre 35-45 mmHg. Un ETCO2 > 60 mmHg requiere tratamiento (Figura 3). La hipercapnia causa acidosis respiratoria, estimulación simpática, un mayor riesgo de arritmias cardíacas y el ETCO2 > 80 mmHg tiene efectos depresores en el SNC.
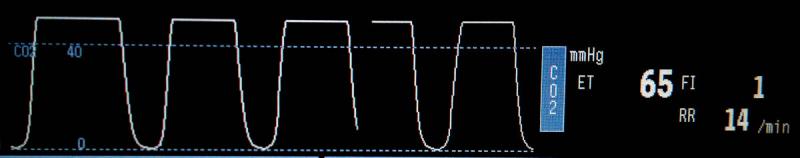
El tratamiento de la hipoventilación incluye, la reducción del ajuste del vaporizador al mínimo posible para disminuir los efectos depresores respiratorios del agente anestésico volátil.Se pueden administrar antagonistas específicos si se cree que la administración del fármaco es la causa de la hipoventilación, por ejemplo, atipamazol para agonistas alfa-2 o naloxona (un antagonista del receptor mu) para opioides.
Si es posible, reduzca la compresión del tórax mediante el reposicionamiento del paciente. Si hay contenido en el espacio pleural, se debe drenar para mejorar la ventilación. Si estas intervenciones no resuelven el problema, o la patología del SNC está presente, entonces se puede iniciar la ventilación manual, esto puede ser apretar regularmente la bolsa reservorio o, si está disponible, a través de un ventilador8,9.
La hipoxemia, donde la saturación de la hemoglobina arterial con oxígeno (SpO2) < 90%, puede conducir a una reducción de la oxigenación de los tejidos y complicaciones graves si no se trata (Figura 4). Para evitar la hipoxemia, los pacientes reciben oxígeno suplementado a través del sistema respiratorio mientras están anestesiados.
En la mayoría de los casos, esto es suficiente para evitar la hipoxemia. Sin embargo, en casos de hipoventilación severa o enfermedad pulmonar significativa, puede ocurrir hipoxemia incluso con oxígeno suplementado, y se debe iniciar la ventilación manual.
Dolor
El dolor es una experiencia consciente, la anestesia general conduce a la inconsciencia, por lo tanto, los cambios en los parámetros fisiológicos observados bajo anestesia se denominan más correctamente como nocicepción. Toda cirugía tiene el potencial de causar nocicepción y, posteriormente, dolor una vez que el animal se recupera de la anestesia general, por lo tanto, se debe controlar a los pacientes para detectar signos de esto bajo anestesia y tratarlos con analgésicos.
Los signos comunes de nocicepción observados bajo anestesia general incluyen aumentos en la frecuencia cardíaca, la frecuencia respiratoria y la presión arterial junto con un aligeramiento del plano anestésico; por ejemplo, una respuesta palpebral enérgica.
La analgesia multimodal peri-operatoria es esencial para minimizar la nocicepción, una discusión completa de los fármacos y técnicas analgésicas disponibles está más allá del alcance de este artículo; pero brevemente las opciones incluyen opioides, medicamentos antiinflamatorios no esteroideos, técnicas anestésicas locales y antagonistas de los receptores NMDA como la ketamina.
Otras complicaciones
Arritmias
Bradiarritmias
Estas incluyen bradicardia sinusal, bloqueo auriculoventricular de primer, segundo y tercer grado y paro sinusal. Las arritmias pueden estar mediadas vagalmente, ya sea a través de la manipulación quirúrgica, por ejemplo, el reflejo oculocardíaco, o inducidas por fármacos como se observa con los opioides o los agonistas alfa-2.
Otras causas de bradiarritmias observadas bajo anestesia incluyen; hipotermia, hiperpotasemia, reflejo de Cushing asociado con presión intracraneal elevada (PIC) y enfermedad miocárdica. Estas arritmias pueden producir reducciones marcadas de la presión arterial y el gasto cardíaco. El tratamiento se basa en la corrección de la causa; Esto se puede hacer deteniendo la manipulación quirúrgica para permitir que aumente la frecuencia cardíaca, administrando antagonistas como atipamazol o naloxona, o anticolinérgicos.
La corrección de la hipotermia, la hipercalemia y la reducción de la PIC deben realizarse si estas anormalidades están presentes. Una sospecha de enfermedad miocárdica, basada en el examen preoperatorio y la historia, debe investigarse idealmente antes de la anestesia.
Taquiarritmias
La causa más común de taquiarritmias es la estimulación simpática, esto puede deberse a una profundidad inadecuada de anestesia, dolor, hipotensión, hipovolemia, hipoxemia, anemia, hipercapnia, hipertermia, hipoglucemia, enfermedades miocárdicas u otras patologías como hipertiroidismo o feocromocitomas, así como iatrogénico, debido a la administración de fármacos.
Las taquiarritmias severas pueden causar una disminución significativa en el gasto cardíaco a medida que se reduce el tiempo disponible para el llenado diastólico.
El tratamiento se basa en la corrección de la causa; por ejemplo, aumentar la profundidad de la anestesia, proporcionar analgesia, tratamiento de la hipotensión (como arriba), fluidoterapia para restaurar el volumen circulante.
Si el tratamiento de la causa no corrige la taquicardia o no se encuentra una causa aparente, se pueden usar betabloqueantes de acción corta como el esmolol.
Intubación
Hay una serie de posibles dificultades y complicaciones asociadas con la intubación endotraqueal.
- Razas braquicefálicas: a menudo tienen un paladar largo y blando, también pueden tener una lengua grande, sacáculos laríngeos evertidos y colapso laríngeo, todo lo cual puede hacer que la intubación sea muy difícil. Se recomienda la oxigenación previa durante 5 minutos mediante una máscara facial ajustada en estas razas para reducir la posibilidad de desaturación y permitir más tiempo para la intubación. Se recomienda tener un laringoscopio con una luz brillante y una amplia gama de tamaños de tubos endotraqueales listos para estos casos.
Si no es posible la intubación con un tubo endotraqueal, se puede usar un catéter urinario de pequeño diámetro (sin el estilete) para pasar a través de la laringe. Luego se puede pasar un endotraqueal sobre la parte superior de este catéter.
- Espasmo laríngeo: esto se observa con mayor frecuencia en los gatos debido a la sensibilidad de su laringe. El aerosol de lidocaína puede desensibilizar la laringe y facilitar la intubación.Los catéteres urinarios de diámetro pequeño se pueden volver a usar si la intubación es difícil, se pueden pasar a través de la laringe y luego se puede pasar un tubo endotraqueal sobre el catéter urinario.
El espasmo laríngeo también puede desencadenarse por extubación, por lo general, se recomienda extubar a los gatos tan pronto como la respuesta palpebral haya regresado para minimizar el riesgo de espasmo.
- Hinchazón / edema laríngeo: esto puede ocurrir si hay un traumatismo en la laringe (que puede ser causada por la intubación). El tratamiento implica la administración de corticosteroides y retrasar la extubación hasta que se haya resuelto el edema. En casos severos, se puede requerir una traqueotomía temporal.
Vómito/regurgitación
La regurgitación puede ocurrir durante la anestesia, lo que puede provocar esfagitis y estenosis esofágicas posteriores o neumonía por aspiración si el contenido gástrico ingresa a las vías respiratorias.
Los perros sometidos a procedimientos ortopédicos, cirugías gastrointestinales y aquellos que pesan más de 40 kg, tienen más probabilidades de regurgitar11-13. Los alimentos enlatados (tasa media diaria) 3 horas antes de la inducción de la anestesia pueden tener un pH del contenido gástrico mayor que el de los perros en ayunas durante la noche, alrededor de las 18 horas; sin embargo, este grupo se ha informado con mayores porcentajes de regurgitación14,15.
Los fármacos que inhiben el vómito, como el maropitant o la metoclopramida, son efectivos para reducir el riesgo de esta complicación anestésica, así como el uso de antiácidos como omeprazol 24 horas antes de la anestesia para mejorar el pH del contenido16.
Es un problema muy común en las razas braquicefálicas. Es recomendable tener un kit de regurgitación listo para limpiar completamente el esófago con agua e introducir sucralfato antes de la extubación.
Reacciones anafilácticas
Esta es una complicación rara pero potencialmente grave después de la administración de fármacos anestésicos. La anafilaxia causa como liberación masiva de histamina y mediadores inflamatorios. Los signos clínicos incluyen taquicardia repentina y severa e hipotensión. La broncoconstricción puede ocurrir, lo que lleva a dificultades en la ventilación e hipoxemia.
El tratamiento consiste en suspender la anestesia general, antagonizar cualquier medicamento administrado, oxígeno suplementario, fluidoterapia y administración de epinefrina (adrenalina). El uso de broncodilatadores como la teofilina o el salbutamol y la administración de antihistamínicos y corticosteroides también pueden ser útiles17.
Muerte anestésica
Aproximadamente el 0.1–0.2 % de los perros y gatos sanos y el 0.5–2 % de los enfermos y gatos mueren de una muerte relacionada con la anestesia. Esto es sustancialmente mayor que el riesgo de mortalidad reportado en la anestesia humana.
Un porcentaje considerable de estas muertes, entre 18.2 % y 44 %, ocurre durante el postoperatorio1. Esto demuestra la importancia de la vigilancia y el control de los pacientes en esta fase, ya que muchas de estas complicaciones y muertes pueden evitarse aumentando el control postoperatorio de los animales.
Conclusión
Las complicaciones durante la anestesia general son comunes. Realizar una evaluación exhaustiva previa a la anestesia, conocer las complicaciones anestésicas comunes para todos los animales y las específicas del paciente y el procedimiento, junto con una estrecha monitorización durante la anestesia y en el período de recuperación, deberían permitir el reconocimiento y el tratamiento rápidos de cualquier complicación que pueda ocurrir.
Bibliografía
- Brodbelt D. Perioperative mortality in small animal anaesthesia. Vet J [Internet]. 2009;182(2):152–61. Available from: http://dx.doi.org/10.1016/j.tvjl.2008.06.011
- Cooper JB, Newbower RS, Long CD, McPeek B. Preventable anesthesia mishaps: a study of human factors. 1978. Qual Saf Health Care [Internet]. 2002 Sep 1 [cited 2019 Jul 18];11(3):277–82. Available from: http://www.ncbi.nlm.nih.gov/pubmed/12486995
- Brodbelt DC, Pfeiffer DU, Young LE, Wood JLN. Results of the Confidential Enquiry into Perioperative Small Animal Fatalities regarding risk factors for anesthetic-related death in dogs. J Am Vet Med Assoc [Internet]. 2008 Oct 1 [cited 2019 Jul 18];233(7):1096–104. Available from: http://avmajournals.avma.org/doi/abs/10.2460/javma.233.7.1096
(No Title) [Internet]. [cited 2020 Apr 2]. Available from: https://ava.eu.com/wp-content/uploads/2015/11/AVA-Anaesthetic-Safety-Checklist-FINAL-UK-WEB-copy-2.pdf - Brodeur A, Wright A, Cortes Y. Hypothermia and targeted temperature management in cats and dogs. J Vet Emerg Crit Care. 2017;27(2):151–63.
- Ackland GL, Brudney CS, Cecconi M, Irwin MG, Lacey J, Pinsky MR. Perioperative Quality Initiative consensus statement on the physiology of arterial blood pressure control in perioperative medicine. 2019 [cited 2020 Apr 2]; Available from: https://doi.org/10.1016/j.bja.2019.03.013.
- Duke-Novakovski T, Carr A, Vet M. Perioperative Blood Pressure Control and Management KEYWORDS Blood pressure Anesthetics Positive inotropes Sympathomimetics Hypotension KEY POINTS. Vet Clin Small Anim [Internet]. 2015 [cited 2020 Apr 2];45:965–81. Available from: http://dx.doi.org/10.1016/j.cvsm.2015.04.004
- Redondo JI, Rubio M, Soler G, Serra I, Soler C, Gómez-Villamandos RJ. Normal Values and Incidence of Cardiorespiratory Complications in Dogs During General Anaesthesia. A Review of 1281 Cases. J Vet Med Ser A [Internet]. 2007 Nov 1 [cited 2020 Apr 2];54(9):470–7. Available from: http://doi.wiley.com/10.1111/j.1439-0442.2007.00987.x
- Hypoventilation [Internet]. [cited 2020 Apr 2]. Available from: https://www.aaha.org/aaha-guidelines/2020-aaha-anesthesia-and-monitoring-guidelines-for-dogs-and-cats/troubleshooting-anesthetic-complications/hypoventilation/
- Anagnostou TL, Kazakos GM, Savvas I, Kostakis C, Papadopoulou P. Gastro-oesophageal reflux in large-sized, deep-chested versus small-sized, barrel-chested dogs undergoing spinal surgery in sternal recumbency. Vet Anaesth Analg [Internet]. 2017;44(1):35–41. Available from: http://dx.doi.org/10.1111/vaa.12404
- Davies JA, Fransson BA, Davis AM, Gilbertsen AM, Gay JM. Incidence of and risk factors for postoperative regurgitation and vomiting in dogs: 244 cases (2000–2012). J Am Vet Med Assoc. 2015;246(3):327–35.
- Lamata C, Loughton V, Jones M, Alibhai H, Armitage-Chan E, Walsh K, et al. The risk of passive regurgitation during general anaesthesia in a population of referred dogs in the UK. Vet Anaesth Analg. 2012;39(3):266–74.
- Savvas I, Rallis T, Raptopoulos D. The effect of pre-anaesthetic fasting time and type of food on gastric content volume and acidity in dogs. Vet Anaesth Analg. 2009;36(6):539–46.
- Viskjer S, Sjostrom L. Effect of the duration of food withholding prior to anesthesia on GER and regurg in healthy dogs undergoing elective orthopedic surgery. Am J Vet Res. 2017;78(2):144–50.
- Garcia RS, Belafsky PC, Della Maggiore A, Osborn JM, Pypendop BH, Pierce T, et al. Prevalence of Gastroesophageal Reflux in Cats During Anesthesia and Effect of Omeprazole on Gastric pH.
- J Vet Intern Med. 2017;31(3):734–42.
- Armitage-Chan E. Anaphylaxis and anaesthesia. Vol. 37, Veterinary Anaesthesia and Analgesia. Blackwell Publishing Ltd; 2010. p. 306–10.
 by Multimédica
by Multimédica