Lupus eritematoso discoide facial
Resumen breve
En este trabajo se presenta el caso clínico de una perra Labrador Retriever de un año de edad, diagnosticada de lupus eritematoso discoide facial tras la exclusión de las principales patologías incluidas en el diagnóstico diferencial y la confirmación histopatológica. El tratamiento con oclacitinib permitió una evolución clínica favorable.Índice de contenidos
Introducción
El lupus eritematoso discoide facial (LEDF), es una de las enfermedades autoinmunes cutáneas más frecuentes en el perro. Se trata de una patología que afecta exclusivamente a la piel, localizándose principalmente en la región facial y en algunos casos, en el cuello. Clínicamente, se caracteriza por despigmentación, erosiones, úlceras y formación de costras.
El lupus eritematoso discoide facial requiere un diagnóstico preciso, basado en la exclusión de otras patologías incluidas en el diagnóstico diferencial, la evaluación histopatológica y la correlación con los hallazgos clínicos, con el fin de instaurar un tratamiento orientado a modular la respuesta inmunitaria y proteger la piel frente a factores externos.
En el presente artículo se describe el caso clínico de un perro Labrador Retriever, hembra esterilizada, diagnosticada de LEDF, tras el descarte de las patologías incluidas en el diferencial y el estudio histopatológico. La paciente fue tratada con oclacitinib, mostrando una evolución clínica favorable y una buena respuesta al tratamiento.
Resumen
En este trabajo se presenta el caso clínico de una perra Labrador Retriever de un año de edad, diagnosticada de lupus eritematoso discoide facial tras la exclusión de las principales patologías incluidas en el diagnóstico diferencial y la confirmación histopatológica. El tratamiento con oclacitinib permitió una evolución clínica favorable.
Caso clínico
Se presentó un perro Labrador Retriever, hembra esterilizada, de un año, debido a la presencia de despigmentación cutánea facial y lesiones costrosas a nivel de la trufa, con inicio a los 8 meses de edad. La paciente, que se encontraba adecuadamente vacunada y desparasitada, comenzó mostrando una despigmentación leve de la trufa, así como lesiones costrosas. Se había realizado una analítica completa que no mostró alteraciones, así como un estudio histopatológico cuyo diagnóstico fue una paraqueratosis nasal. Como tratamiento, los tutores aplicaban productos emolientes de forma tópica en la zona afectada. La paciente no mostraba prurito facial.
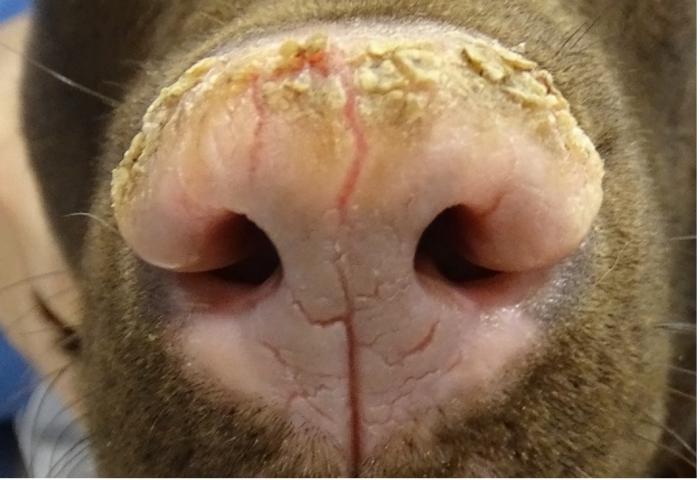
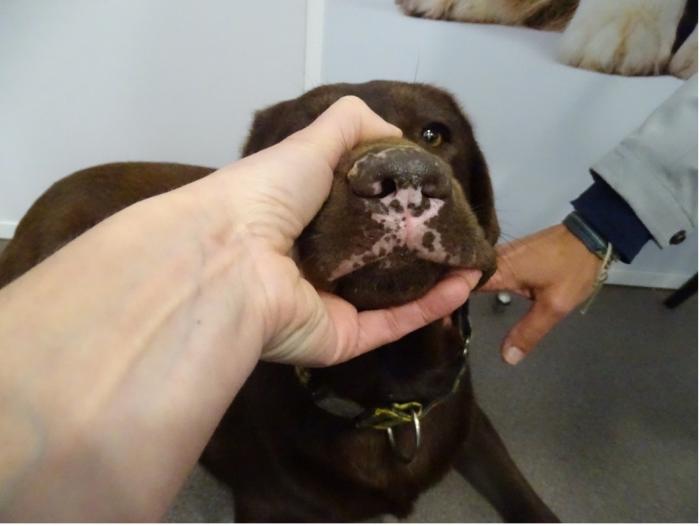
El examen clínico general no reveló alteraciones sistémicas. En el examen dermatológico se observó despigmentación que afectaba a la trufa, el plano nasal y los belfos (Figura 1-3). La trufa mostraba la presencia de costras a nivel dorsal y una alteración de su arquitectura normal (ver Figura 3).
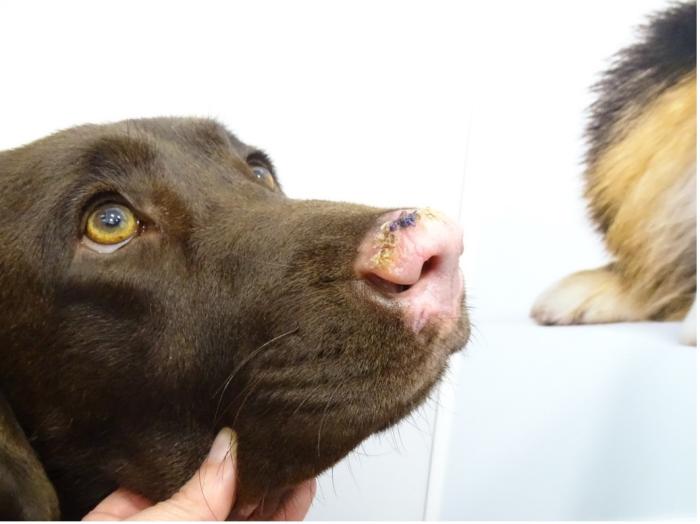
Ante esta sintomatología el diagnóstico diferencial incluyó lupus eritematoso discoide facial, pioderma mucocutánea, leishmaniosis, lupus eritematoso mucocutáneo, linfoma cutáneo epiteliotropo, síndrome uveodermatológico y vitíligo.
Se realizó una prueba rápida de leishmania, mediante una técnica inmunocromatográfica para la detección de anticuerpos, que resultó negativa. Así mismo, se llevó a cabo una citología mediante raspado cutáneo que evidencio la presencia de bacterias cocoides intracelulares. Se decidió iniciar un tratamiento a base de amoxicilina-clavulánico a 12.5 mg/kg cada 12 h durante 10 días, para evaluar la respuesta clínica antes de considerar la realización de una biopsia.
Tras 10 días de tratamiento, las lesiones mostraron una mejoría leve, por lo que se decidió obtener múltiples muestras mediante biopsia cutánea con trocar de 6 mm. El examen histopatológico evidenció un patrón inflamatorio compuesto principalmente por linfocitos que afectaba la unión dermoepidérmica, con vacuolización ocasional y apoptosis de queratinocitos, especialmente a nivel basal, compatible con una dermatitis de la unión citotóxica (Figura 4 y 5).
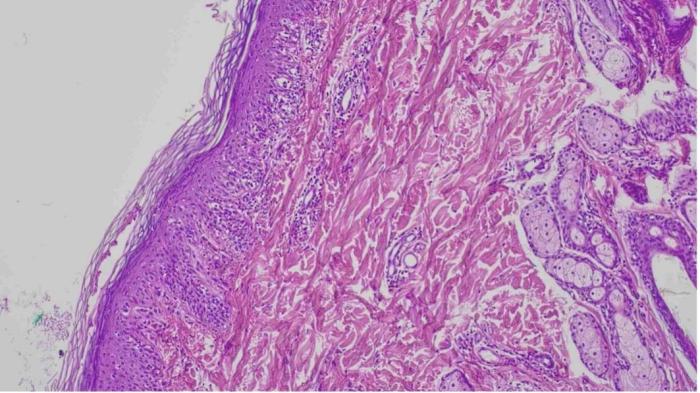
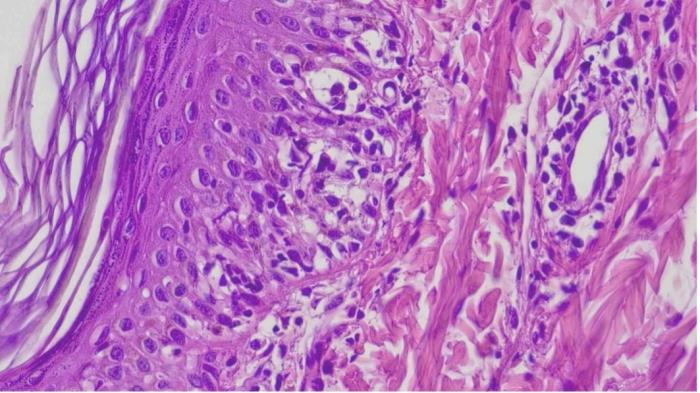
La histopatóloga señaló que los hallazgos podían ser inicialmente compatibles con lupus eritematoso discoide. Teniendo en cuenta la presentación clínica y los resultados histopatológicos, se estableció el diagnóstico de lupus eritematoso discoide facial.
Se decidió iniciar tratamiento con oclacitinib a una dosis de 1.3 mg/kg cada 24 h, con el objetivo de evitar los posibles efectos secundarios de otros tratamientos como los corticoides a dosis inmunosupresoras o la ciclosporina. Además, en la zona del plano nasal se aplicaron de forma tópica de fluocinolona acetónido y tacrolimus al 0.1 %ambos cada 12 h.
La administración de oclacitinib a esta dosis produjo diarrea en la paciente, por lo que la dosis diaria se dividió en dos tomas, lo que fue bien tolerado.
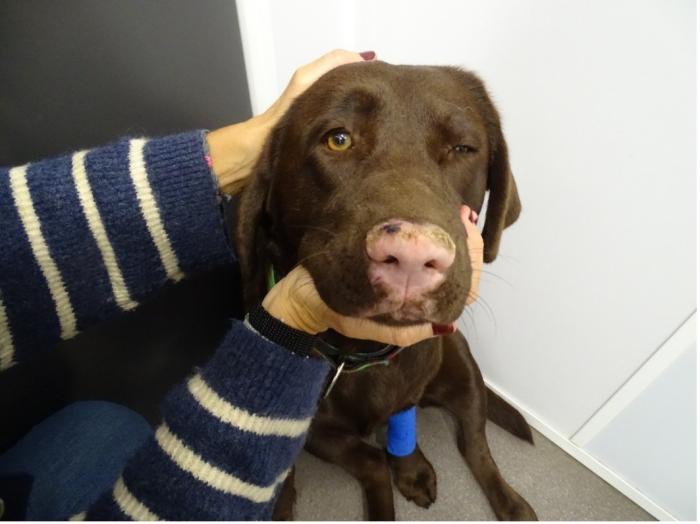
En la revisión realizada a los tres meses se observó una clara mejoría de las lesiones dermatológicas (Figura 6 y 7).
En la analítica de control, el hemograma evidenció una ligera anemia acompañada de eosinopenia, se consideró una alteración subclínica, ya que el paciente no presentaba sintomatología sistémica asociada. Ante estos resultados, se optó por reducir la dosis a 0.5 mg/kg cada 12 h, observándose inicialmente una normalización de los valores hematológicos.
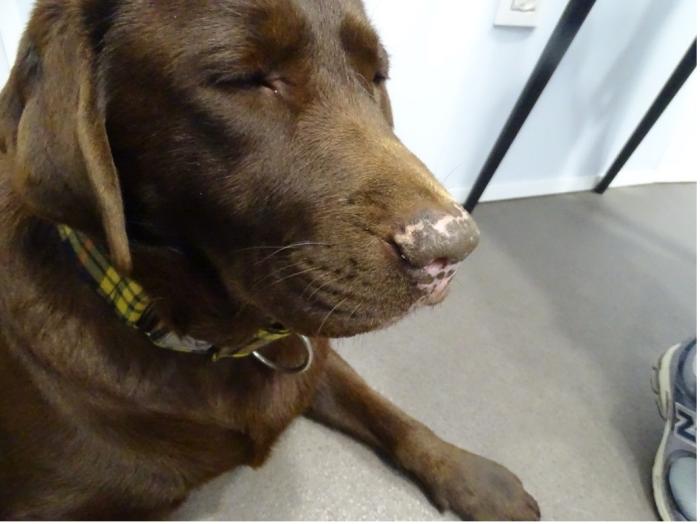
En las revisiones posteriores, la evolución dermatológica continuó siendo favorable, evidenciándose la repigmentación de la trufa y los belfos, así como la recuperación de la arquitectura normal de la trufa (Figura 8 y 9). No obstante, se volvieron a detectar alteraciones leves en las mismas líneas celulares.


Por motivos de seguridad, se realizó un estudio diagnóstico completo. La bioquímica sérica no mostró alteraciones y se llevaron a cabo PCR para Leishmania infantum, Babesia canis, Babesia vulpis, Anaplasma spp., Ehrlichia spp., Mycoplasma spp., Mycoplasma haemocanis y Hepatozoon spp. Asimismo, se realizaron controles de orina y heces, junto con una exploración clínica general por parte de su veterinario, con el fin de descartar otras patologías. Tras esta evaluación, se consideró que las alteraciones hematológicas estaban relacionadas con la administración de oclacitinib.
En consecuencia, la dosis se redujo a 0.5 mg/kg cada 24 h. El tratamiento tópico se mantuvo con tacrolimus cada 12 h y fluocinolona acetónido cada 48 h, con el objetivo de disminuir progresivamente la potencia del corticoide, además del uso de protector solar. La mejoría clínica se ha mantenido con esta pauta, observándose además una mejoría en los parámetros hematológicos.
Discusión y breve revisión
El lupus eritematoso discoide (LED) es la segunda patología autoinmune más común en perros. En general, las enfermedades autoinmunes se originan como consecuencia de un fallo en los mecanismos de autotolerancia inmunológica, lo que da lugar a una respuesta autoinmune mediada por linfocitos T y B. La autotolerancia se define como la capacidad del sistema inmunitario para reconocer los antígenos propios del organismo y no desencadenar una respuesta frente a ellos.
El LED afecta exclusivamente a la piel y, según la clasificación actual del lupus cutáneo, se incluye dentro del lupus eritematoso cutáneo crónico (Tabla1).
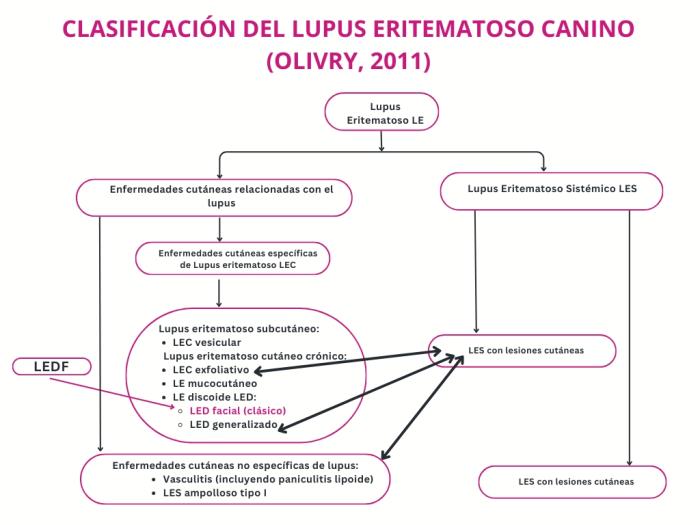
El lupus eritematoso discoide (LED) se clasifica en dos grupos: el lupus eritematoso discoide facial (LEDF), como el descrito en este caso, en el que las lesiones se limitan a la cara y el cuello, y el lupus eritematoso discoide generalizado (LEDG), en el cual las lesiones aparecen en otras regiones del cuerpo2.
La etiología del lupus eritematoso se considera multifactorial, ya que involucra factores genéticos, ambientales y fallos en la regulación inmunológica. Algunos animales presentan genes que los hacen más propensos a desarrollar trastornos autoinmunes. En este contexto, no se hereda la enfermedad en sí, sino una mayor susceptibilidad a padecerla.
En cuanto a la predisposición genética del LEDF, el Pastor Alemán y sus cruces representan el mayor número de casos, alcanzando hasta un 30 %3. Asimismo, otras razas como el Collie, el Pastor de Shetland y el Siberian Husky también muestran una mayor predisposición4. No obstante, en el caso descrito, el paciente era un Labrador Retriever, lo que indica que el lupus eritematoso discoide facial también puede presentarse en razas no consideradas clásicamente predispuestas.
En los animales genéticamente susceptibles, diversos factores desencadenantes como infecciones víricas crónicas, daño tisular, determinados fármacos o factores ambientales pueden inducir la aparición del trastorno. Entre los factores ambientales, la radiación ultravioleta desempeña un papel fundamental, ya que se encuentra estrechamente relacionada tanto con la aparición como con las recidivas de la enfermedad. Se cree que la radiación solar puede modificar la estructura de los queratinocitos, alterando sus características antigénicas y desencadenando, en consecuencia, una respuesta autoinmunitaria.
En relación con la edad, el LEDF no presenta predisposición específica, pudiendo afectar a animales de entre uno y siete años. En el caso descrito, el paciente tenía un año al momento del diagnóstico; sin embargo, los signos clínicos habían comenzado a los ocho meses.
La sintomatología inicial del lupus eritematoso discoide facial (LEDF), tal como se observó en este caso, se caracteriza por descamación, despigmentación y eritema, que pueden progresar posteriormente a la aparición de erosiones, costras y úlceras. No obstante, en el paciente descrito no se evidenció ulceración cutánea.
Las zonas anatómicas más frecuentemente afectadas incluyen la región facial y el cuello, siendo el plano nasal y las narinas los primeros sitios comprometidos. Habitualmente, las lesiones comienzan en la región dorsal de la trufa, como ocurrió en este caso. La trufa afectada, como en este paciente, puede perder su arquitectura normal, desapareciendo su característica conformación adoquinada. Con menor frecuencia, pero también observado en este paciente, pueden verse afectadas la porción distal y lateral del hocico, los labios. Asimismo, en algunos casos pueden presentarse lesiones en la región periocular, orejas y cuello.
El diagnóstico diferencial incluyó lupus eritematoso discoide facial, pioderma mucocutánea, leishmaniosis, lupus eritematoso mucocutáneo, linfoma cutáneo epiteliotropo, síndrome uveodermatológico y vitíligo.
Se le realizó una prueba rápida de leishmania, que resulto negativa y el diagnóstico citológico mediante técnicas de impresión, aspirado o raspado, este último empleado en este caso permitió identificar la presencia de infección, evidenciándose bacterias cocoides intracelulares. Ante estos hallazgos, se instauró un tratamiento antibiótico durante 10 días previos a la realización de la biopsia.
El uso de un ciclo antibiótico en presencia de infección resulta especialmente útil para descartar una pioderma mucocutánea y evitar posibles errores diagnósticos, contribuyendo así a la obtención de un diagnóstico histopatológico más fiable. Asimismo, la citología puede revelar la presencia de células acantolíticas o de células inflamatorias, como linfocitos e histiocitos, aportando información relevante sobre la naturaleza del proceso patológico; no obstante, estos hallazgos no se observaron en el paciente descrito. A pesar de su utilidad, el diagnóstico definitivo se establece siempre mediante el estudio histopatológico del tejido, en correlación con la sintomatología clínica, tal como ocurrió en este caso. Esta confirmación resulta imprescindible debido a la potencial agresividad de algunos de los tratamientos empleados.
Los hallazgos histopatológicos típicos de esta patología consisten en una dermatitis de interfase linfocítica rica en células, caracterizada por un infiltrado dérmico prominente en banda (patrón liquenoide), compuesto principalmente por linfocitos y células plasmáticas, y acompañado de incontinencia pigmentaria (ver Figura 4 y 5).
No obstante, el diagnóstico no siempre está exento de dificultades, por lo que en algunos casos puede ser necesaria la aplicación de técnicas complementarias, como la inmunohistoquímica, la inmunofluorescencia directa o estudios moleculares mediante PCR para la evaluación de la clonalidad linfocitaria (PARR).
En el presente caso, la correlación entre el cuadro clínico, los hallazgos laboratoriales y los hallazgos histopatológicos permitió confirmar el diagnóstico de lupus eritematoso discoide facial.
El LEDF es una enfermedad crónica, lo que puede hacer necesario el mantenimiento de una terapia a largo plazo. En todos los casos resulta imprescindible evitar la exposición solar y emplear protección solar, ya que la radiación ultravioleta constituye un factor desencadenante frecuente de recaídas.
La elección del tratamiento farmacológico dependerá de la gravedad y la extensión de las lesiones, así como de la dificultad para la aplicación de los fármacos. Se trata de una enfermedad autoinmune, pero antes de recomendar un tratamiento debe sopesarse el riesgo potencial frente a su posible beneficio.
El tratamiento farmacológico se basará en modular el desequilibrio inmunológico que provoca las lesiones.
En casos de lesiones localizadas como único tratamiento, o en situaciones más complicadas, como el caso actual, con el fin de lograr un efecto sinérgico con otros tratamientos y reducir la dosis de fármacos sistémicos, se pueden emplear tratamientos tópicos, como corticoides y tacrolimus. Para el manejo del lupus eritematoso discoide facial también se han utilizado diversos inmunosupresores e inmunomoduladores sistémicos, incluyendo corticoides a dosis inmunosupresoras, ciclosporina, tetraciclina-nicotinamida, doxiciclina3 y, más recientemente, inhibidores de la vía JAK1, como en este caso.
Se optó por el oclacitinib debido a su rapidez de acción y para evitar los efectos secundarios de otros fármacos. En estudios previos, se ha empleado con una dosis de inducción de 0.45 mg/kg cada 12 h a 1.8 mg/kg cada 24 h1. La respuesta se consideraba “buena” si se lograba una reducción ≥50 % de las lesiones, y “completa” si desaparecían todas1; en este caso, la mejora fue del 90 %.
Según dos estudios, el oclacitinib parece ser seguro incluso a dosis dobles, siendo los efectos secundarios más habituales letargia, pioderma, signos gastrointestinales y otitis externa; a nivel laboratorial los hallazgos que podemos encontrar son neutropenia leve subclínica e hipercolesterolemia5,6. Sin embargo, en este paciente se observó una ligera anemia subclínica. Tras un estudio exhaustivo, se confirmó la posible implicación fármaco, lo que motivó la reducción de la dosis, manteniéndose la mejora clínica. El oclacitinib es un inhibidor relativamente selectivo de la Janus quinasa 1 (JAK1). No obstante, cuando se administra a dosis elevadas o en individuos con un metabolismo particular, puede producirse una inhibición parcial de otras quinasas de la familia JAK. En caso de verse afectada la JAK2, las vías citoquínicas implicadas en la mielopoyesis pueden alterarse, lo que puede dar lugar a neutropenia, linfopenia, anemia7, como en este caso u otras alteraciones hematológicas. Por lo tanto, es necesaria la monitorización hematológica en pacientes tratados con dosis fuera de registro, ya que la inhibición de JAK2 puede afectar a la hematopoyesis.
El pronóstico de la enfermedad es generalmente bueno, ya que el lupus eritematoso discoide facial no suele progresar a lupus eritematoso sistémico. Sólo se ha descrito un caso en el que se produjo la progresión de lupus eritematoso discoide generalizado a lupus eritematoso sistémico1.
Bibliografía
- Harvey R.G, Olivry A, Lima T, Olivry T. Effective treatment of chronic cutaneous lupus erythematosus variants with oclacitinib; Seven cases. Vet Dermatol. Oct 2022. 13; 34(1): 53-58.
- Olivry T, Linder KE, Banovic F, Cutaneous lupus erythematosus in dogs: a compressive review. BMC Vet Res. 2018; 18 :132.
- Rios A, Verde M, Yotti C. Dermatología clínica en el perro y el gato. Multimédica ediciones veterinarias. Barcelona 2021.513-529.
- Gross TL, Ihrke P, Walder EJ, Affolter VK. Skin diseases of the dog and the cat. Clinical and Histopathologic Diagnosis. Second edition, Blackwell Publishing. 2005. 55-55.
- Denti D, Caldin M, Ventura L, De Lucia M. Prolonged twice-daily administration of oclacitinib for the control of canine atopic dermatitis: a retrospective study of 53 Client-owned atopic dogs. Vet Dermatology. Abril 2022;33(2):149-e42.
- Tham HL, Davis JL. Pharmacology of drugs used in autoimmune dermatopathies in cats and dogs: A narrative review. May 2024. http://doi-org.ezproxy-avepa.greendata.es/10.1111/vde.13253
- Combarros D. Uso extra-etiqueta del oclacitinib: a parte de la dermatitis atópica… ¿qué más se puede tratar? Multimédica. Clindervet. Dic 2022: 30.
 by Multimédica
by Multimédica