Problemas dermatológicos equinos: diagnóstico de laboratorio
Resumen breve
La dermatología es un trabajo de detectives o un rompecabezas, hay que reunir muchas pistas o piezas del rompecabezas para llegar a un diagnóstico. La historia detallada del paciente, el examen clínico de la piel del caballo y la inclusión o exclusión de diagnósticos diferenciales mediante diversos exámenes dermatológicos conducen finalmente al diagnóstico final de la enfermedad cutánea.Índice de contenidos
Resumen
En el proceso de diagnóstico de enfermedades dermatológicas equinas es necesario un historial detallado, ya que puede representar hasta el 70 % del diagnóstico. Se debe realizar un examen clínico completo y elaborar una lista de diagnósticos diferenciales (Figura 1).

Figura 1. Caballo con pénfigo foliáceo (fuente: Dra. Regina Wagner).
Una vez realizada la lista de diagnósticos diferenciales se deben seleccionar las pruebas complementarias a realizar. En caso de sospecha parasitaria se seleccionarán pruebas como el raspado cutáneo superficial y/o el tricograma, que permitirá visualizar esporas e hifas en caso de dermatofitosis, piojos y liendres o alopecia no inflamatoria.
La citología es una herramienta clave en dermatología y para esclarecer el diagnóstico en caso necesario, la biopsia cutánea es una opción, aunque debe evitarse en casos de infección bacteriana secundaria para no obtener resultados poco fiables. Si se necesita un examen bacteriológico, la piel no debe desinfectarse y la muestra se enviará en un hisopo con medio de cultivo.
La PCR es útil para detectar tanto agentes infecciosos como enfermedades hereditarias. En cuanto a las pruebas de alergia, deben basarse en la historia clínica y un examen detallado para identificar alérgenos y establecer inmunoterapia en casos como dermatitis atópica, hipersensibilidad a insectos o asma equina.
Aplicar correctamente cada técnica diagnóstica es fundamental para obtener resultados precisos y un tratamiento adecuado.
Introducción
Aunque los caballos no son perros grandes hay muchos procedimientos, como los exámenes dermatológicos, que son muy similares a los utilizados en los perros.
El aspecto más importante es sin duda el historial detallado del paciente, ya que a menudo supone el 70 % del diagnóstico. Esto suele ser difícil, especialmente con los caballos, porque ¿quién es la persona adecuada con la que hay que ponerse en contacto: el propietario, el jinete, el entrenador o el mozo de cuadra?
Tras obtener un historial detallado, debe realizarse un examen clínico. El caballo debe examinarse de delante hacia atrás y de arriba abajo. Mucosas y uniones mucocutáneas, cascos, espejuelos, sutura abdominal ventral, no debe olvidarse nada.
A continuación se elabora una lista de diagnósticos diferenciales, que se descartan o confirman con el examen dermatológico. Algunas de las exploraciones aquí descritas pueden realizarse en la consulta, pero, por supuesto, todas ellas pueden enviarse al laboratorio.
El raspado cutáneo superficial
Para realizar un raspado cutáneo, necesitamos una cuchara afilada o una hoja de bisturí (las usadas han demostrado su eficacia, ya que minimizan el riesgo de lesiones), aceite de parafina, un portaobjetos con cubreobjetos y un microscopio de buena calidad.
Este raspado superficial de la piel se utiliza principalmente en caballos para buscar parásitos como Chorioptes bovis (antes C. equi), en casos raros también Psoroptes, Sarcoptes o el ácaro rojo de las aves.
La hoja del bisturí y/o la piel deben humedecerse bien con aceite de parafina. A continuación se raspa muy suavemente para obtener la mayor cantidad posible de escamas/muestra. El material adherido a la hoja se coloca cuidadosamente en un portaobjetos de microscopio con una gota de aceite de parafina, se mezcla bien y se pone un cubreobjetos. A continuación, se realiza la evaluación microscópica con un aumento de 4x, escaneando sistemáticamente toda la superficie del portaobjetos de forma ordenada (por ejemplo, escanear siguiendo el patrón: abajo, a través, luego abajo, a través).
Dado que una infestación por Chorioptes suele provocar cambios pruriginosos en los menudillos, también se puede sostener una placa de Petri bajo la zona afectada y raspar material en ella con una hoja de bisturí.
El tricograma
Para la tricoscopia se necesita un mosquito o una pinza, un portaobjetos, aceite y un microscopio. Los pelos se arrancan en la dirección del nacimiento del pelo y se colocan en un portaobjetos con una gota de aceite de parafina. Las muestras se cubren con un cubreobjetos y se analizan con los aumentos 4x y 10x.
La tricoscopia puede utilizarse para diagnosticar la dermatofitosis, pero requiere cierta habilidad por parte del examinador. El pelo infectado suele estar cubierto de esporas e intercalado con hifas. Por lo tanto, tienen una superficie irregular (de aspecto sucio) y están rotos por un extremo. Sin embargo, en todos los casos es necesario realizar un cultivo fúngico o una PCR para determinar el tipo de dermatofito.
A veces también se encuentran en el pelo piojos o sus liendres.
El tricograma también puede ser útil en el diagnóstico de la alopecia no inflamatoria. Pueden encontrarse raíces malformadas en las distrofias/displasias foliculares y en la alopecia areata.
Examen fúngico
Para ello se necesita una pinza o mosquito, pequeñas bolsas de papel para transportar el material de prueba y placas de Petri con agar Sabouraud y doble medio de cultivo DTM (Dermatophyte Test Medium).
Cultivo fúngico y PCR
Si se sospecha de dermatofitosis, deben enviarse muestras de pelo al laboratorio. En el laboratorio se puede realizar un cultivo fúngico y/o la detección por PCR. El pelo se arranca del borde de la lesión sospechosa.
Examen citológico
El examen citológico es uno de los exámenes más importantes y más frecuentemente realizados en dermatología. Requiere portaobjetos de microscopio con borde esmerilado para su etiquetado, agujas hipodérmicas, jeringas, bastoncillos de algodón, hojas de bisturí, cinta adhesiva, tinción, microscopio de buena calidad con aumento de inmersión 100x y aceite de inmersión.
El examen citológico de las muestras es un método útil, rápido y barato para obtener en pocos minutos información importante sobre una eflorescencia. Dependiendo del tipo de cambio cutáneo y de la localización, existen varias técnicas para obtener muestras.
Aspiración con aguja fina
Esta técnica puede utilizarse para todo tipo de nódulos. En principio, pueden utilizarse agujas hipodérmicas de 20-25 G y jeringas de 2-20 ml. Por regla general, cuanto más blando sea el tejido a aspirar, más fina deberá ser la aguja.
La jeringa se introduce en el tejido que se va a analizar y se crea un vacío. A continuación, la aguja se retrae por debajo de la superficie del tejido y, además, se vuelve a introducir al menos dos veces en distintas direcciones para aspirar diferentes zonas de la lesión. Para evitar que el material aspirado por la aguja entre en la jeringa, se libera el vacío mientras la cánula sigue en el tejido. Se retira de nuevo la cánula, se aspira aire en la jeringa, se vuelve a colocar la aguja y se exprime el contenido de la aguja en el centro de uno o varios portaobjetos. El frotis debe realizarse inmediatamente después de la extracción.
Impronta
Esta técnica se utiliza para todas las lesiones exudativas, superficies cutáneas grasas y escamosas, pústulas y costras, superficies cortadas de incisiones cutáneas o biopsias por escisión después de que la masa extirpada se haya cortado por la mitad. En principio, se pega un portaobjetos sobre la zona de la que se va a tomar la muestra. En el caso de un cambio cutáneo costroso, se presiona la parte inferior de la costra sobre el portaobjetos o se retira la costra y se presiona el portaobjetos sobre la zona ahora expuesta bajo la costra (Figura 2).
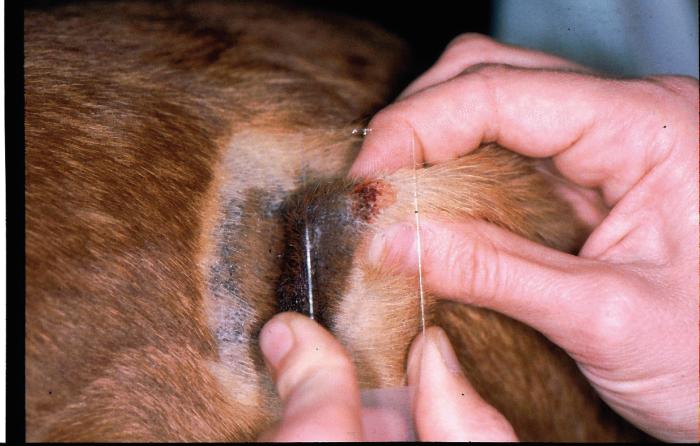
Figura 2. En la impronta, el portaobjetos se pega sobre la lesión cutánea (fuente: Dra. Regina Wagner).
Técnicas de tinción
Los portaobjetos deben secarse primero al aire.
En la práctica, lo más habitual es utilizar la tinción de Wright modificada (por ejemplo, Diff Quik© o Hemacolor©). El portaobjetos se sumerge en el agente fijador seguido de los agentes de tinción rojo y azul durante 5 segundos cada uno. A continuación se enjuaga suavemente con agua del grifo o destilada y se deja secar al aire. La calidad de la tinción es suficiente para evaluar el exudado inflamatorio y el tejido neoplásico.
Evaluación
En primer lugar, se debe obtener una visión general con el aumento más bajo del microscopio. A continuación, busque en el portaobjetos una zona en la que las células estén bien teñidas y se encuentren unas junto a otras. A continuación, se pasa al gran aumento, donde las células y las bacterias pueden evaluarse mejor. El objetivo de 100 mm con inmersión en aceite proporciona una imagen especialmente impresionante.
La biopsia cutánea
En algunas enfermedades cutáneas, la biopsia es el único método para llegar a un diagnóstico definitivo. En principio, cuantas más muestras y de mayor tamaño sean, más probabilidades habrá de obtener un resultado concluyente. Cualquier infección secundaria debe tratarse antes de tomar las muestras, ya que de lo contrario no se puede obtener ningún resultado significativo. También es muy útil proporcionar al patólogo un historial detallado del paciente, ya que a menudo el patólogo no puede hacer un diagnóstico definitivo sin un historial médico preciso.
Además del instrumental quirúrgico básico, se necesitarán tijeras para recortar el pelo por encima de las lesiones, un lápiz de color para marcar las lesiones que se van a extirpar, lidocaína al 2 % sin adrenalina, jeringas, punzones de biopsia de 6 y 8 mm de diámetro, hisopos y un recipiente con formol al 4-10 %. Una biopsia siempre está indicada si las lesiones tienen un aspecto inusual, no se ha conseguido un tratamiento exitoso, la biopsia es la única opción diagnóstica o se sospecha un tumor y se requiere un esclarecimiento preoperatorio del tejido.
Al tomar las muestras, es muy importante no tocar las capas superficiales de la piel.
Por este motivo, el pelo debe recortarse con mucho cuidado y la piel nunca debe tratarse previamente con desinfectantes quirúrgicos. El pelo se recorta a una longitud de 0.5 cm con unas tijeras para el pelo. Las lesiones que se van a examinar deben permanecer intactas.
Las biopsias se toman generalmente con anestesia local. Una vez marcado el lugar, se inyecta entre 0.5 y 1 ml de lidocaína al 2 %. Se debe distribuir el agente uniformemente en varias direcciones y esperar unos minutos (Figura 3).
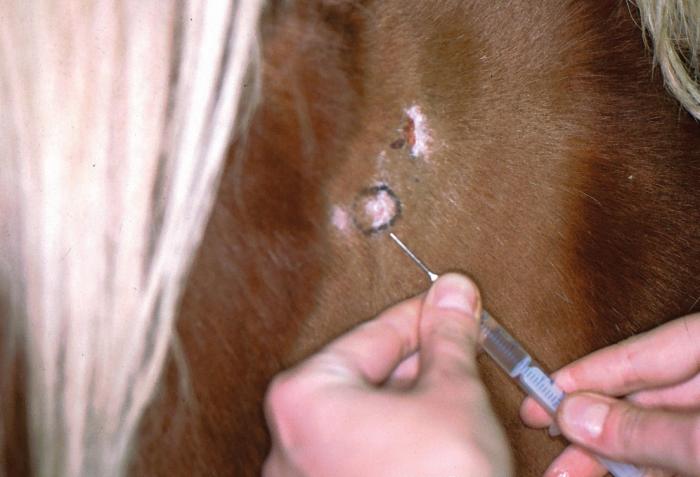
Figura 3. La zona marcada se inyecta con lidocaína durante la biopsia cutánea (fuente: Dra. Regina Wagner).
A continuación, se toman varias biopsias (al menos 3) con un punch de biopsia. El número depende de la diversidad de las lesiones para cubrir un espectro lo más representativo posible del cuadro clínico. Debe tenerse en cuenta que los cambios recientes proporcionan mucha más información que los antiguos. La superficie de la piel se estira entre los dedos pulgar e índice y se perfora con el punzón mediante un movimiento de torsión y presión. A continuación se retira el punzón, se sujeta el cilindro del punzón con unas pinzas en el tejido subcutáneo, se levanta y se obtiene la biopsia cortando por el hilo de tejido aún adherido. El cilindro de tejido no debe sujetarse contra la epidermis o la dermis con las pinzas, ya que esto puede provocar artefactos y dificultar la evaluación de la muestra.
Una vez extraídas, las biopsias se colocan cuidadosamente sobre un trozo de gasa para eliminar cualquier resto de sangre que pueda interferir en la evaluación histopatológica. A continuación, se coloca el tejido obtenido de la biopsia en formol.
Los bordes de la herida de la biopsia se aproximan con uno o dos puntos de suturas o se dejan abiertos.
El examen bacteriológico
El examen bacteriológico es necesario en caso de pioderma recurrente, pioderma resistente tras 4-6 semanas de terapia antibiótica, bacilos encontrados en el examen citológico, heridas que no cicatrizan e inflamación piogranulomatosa o si lo exige la ley. La lesión cutánea no debe desinfectarse antes de tomar la muestra. Las zonas de piel bajo una costra son adecuadas para tomar una muestra con torunda. A continuación, la torunda se coloca en el medio de transporte y se guarda en el frigorífico hasta su extracción.
Pruebas PCR
Por un lado, muchos agentes infecciosos pueden detectarse mediante pruebas PCR y, por otro, pueden realizarse numerosas pruebas genéticas para enfermedades hereditarias o colores. El material de muestra para el diagnóstico de infecciones depende del agente patógeno y del estadio de la infección; para las pruebas genéticas son adecuados sangre EDTA (excepto en caso de pelos blancos) o aprox. 20 pelos de crin/cola con raíz. Encontrará nuestra amplia gama de servicios en nuestra página web y en el compendio.
Pruebas de alergia para caballos
El diagnóstico de alergia debe ser siempre un diagnóstico clínico basado en una historia clínica y un examen clínico exhaustivos. La prueba de alergia solo sirve para identificar los alérgenos desencadenantes, de modo que puedan evitarse específicamente o, en el caso de la dermatitis atópica, la hipersensibilidad a los insectos (picor dulce) o las enfermedades respiratorias relacionadas con la alergia (asma equina), pueda llevarse a cabo una inmunoterapia específica con alérgenos (ASIT, hiposensibilización). Por lo tanto, el resultado de la prueba debe interpretarse siempre en conjunción con la clínica y el historial médico. La administración de glucocorticoides puede falsear la prueba de alergia y dar lugar a resultados falsos negativos. Los periodos de interrupción de los corticoides antes de una prueba de alergia suelen ser de hasta 3 meses para las inyecciones de liberación sostenida, de 6 a 8 semanas para la prednisolona oral y de 2 a 4 semanas para las formulaciones tópicas (pomadas locales, aerosoles, óticos, etc.).
La autora trabaja diagnósticos paso a paso con una prueba preliminar de alergia y las pruebas principales (alérgenos estacionales y de todo el año, insectos) y también una prueba de alergia alimentaria. Una novedad disponible es la prueba completa PAX (alérgenos ambientales y/o alimentarios) para caballos, en la que se analizan extractos de alérgenos y alérgenos recombinantes.
Conclusión
La dermatología es un trabajo de detectives o un rompecabezas, hay que reunir muchas pistas o piezas del rompecabezas para llegar a un diagnóstico. La historia detallada del paciente, el examen clínico de la piel del caballo y la inclusión o exclusión de diagnósticos diferenciales mediante diversos exámenes dermatológicos conducen finalmente al diagnóstico final de la enfermedad cutánea.
Bibliografía
- Laboklin. Laboruntersuchungen bei dermatologischen Problemen. Broschüre; 2021.
- Peters S. DermaSkills: Dermatologie in der Kleintierpraxis – Diagnostik mit System. Stuttgart: Schattauer; 2015. (nur Hund und Katze)
- Littlewood JD, Lloyd DH, Mark CJ. Practical Equine Dermatology. Hoboken: Wiley Blackwell; 2021.
Resumen y traducción: Patricia Sitges Salama.
 by Multimédica
by Multimédica
