Presentaciones clínicas de pioderma en el perro
Resumen breve
Los piodermas o infecciones bacterianas de la piel (del griego: “pyo” - pus y “derma”: piel) son altamente frecuentes en la especie canina. Generalmente son secundarios a otro proceso o enfermedad de la piel, por ello ante un pioderma siempre hay que investigar la causa primaria. Existen muy diferentes formas de pioderma según el área afectada, la profundidad de la infección o la presentación clínica y cada una de ellas recibe una denominación específica. Esto indica las múltiples…Índice de contenidos
Resumen
Los piodermas o infecciones bacterianas de la piel (del griego: “pyo” - pus y “derma”: piel) son altamente frecuentes en la especie canina. Generalmente son secundarios a otro proceso o enfermedad de la piel, por ello ante un pioderma siempre hay que investigar la causa primaria. Existen muy diferentes formas de pioderma según el área afectada, la profundidad de la infección o la presentación clínica y cada una de ellas recibe una denominación específica. Esto indica las múltiples caras que puede presentar la infección de la piel y la posible dificultad en su diagnóstico.
Clasificación de los piodermas
La clasificación clásica de los piodermas en función de la profundidad de la infección es extremadamente útil para determinar el pronóstico, así como el tratamiento y la duración del mismo.
Los piodermas de superficie afectan exclusivamente a la epidermis y afectan a un área concreta del cuerpo, ej; pliegues cutáneos, espacios interalmohadillares o interdigitales. Cursan con prurito, eritema, exudación, mal olor e incluso con lesiones más severas como erosión y ulceración. Su tratamiento se basa en el empleo de antisépticos y el control del prurito y la inflamación en su caso.
Los piodermas superficiales (Figura 1) afectan a la epidermis, la dermis superficial y pueden afectar al folículo piloso. Las lesiones características de estos piodermas son alopecia, pápulas, pústulas, collaretes epidérmicos, descamación, costras y se acompañan generalmente de prurito. Su tratamiento precisa el empleo de antisépticos tópicos y generalmente antibióticos tópicos o sistémicos además del tratamiento de la causa primaria.
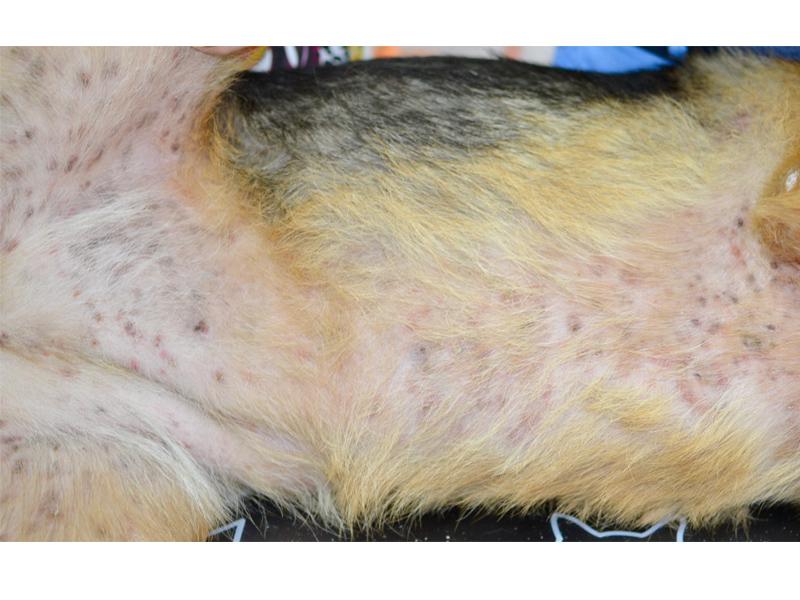
Los piodermas profundos afectan todo el espesor de la piel incluyendo dermis media y profunda e incluso pueden afectar al panículo adiposo. Las lesiones suelen ser dolorosas y comprenden bullas hemorrágicas, nódulos, tumefacción regional, alopecia, úlceras y trayectos drenantes con descarga hemorrágica, hemopurulenta o purulenta. Es necesario el empleo de antibióticos sistémicos en base a los resultados de cultivo y sensibilidad bacteriana.
A continuación, se detallan los diferentes tipos de piodermas y sus características clínicas.
Piodermas de superficie
Síndrome de sobrecrecimiento bacteriano
Clínicamente se caracteriza por la presencia de eritema difuso, descamación y exudado grasiento de coloración blanquecina o amarillenta y mal olor. Los animales afectados suelen presentar prurito. El abdomen, los espacios interdigitales e interalmohadillares y los pabellones auriculares son las zonas más comúnmente afectadas.
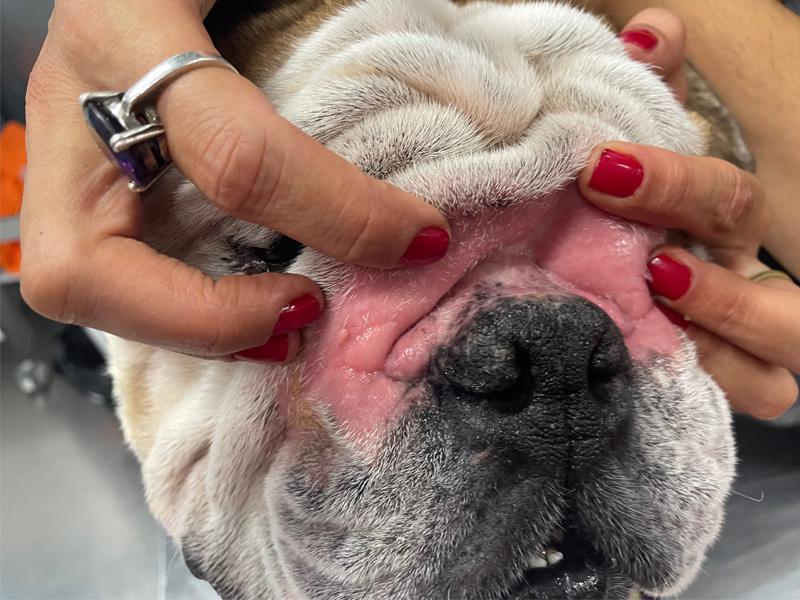
Intertrigo o pioderma de los pliegues
Producido por el roce, la humedad y la temperatura de los pliegues, lo que favorece la proliferación bacteriana. Su nombre se acompaña de la localización: intertrigo o pioderma de pliegues faciales, de pliegues de la cola en bulldogs, de pliegues vulvares... La piel afectada está húmeda, grasienta y eritematosa y puede contener un exudado blanquecino maloliente. En casos severos pueden aparecer erosiones y ulceraciones (Figura 2).
Dermatitis piotraumática
Hot spot o pioderma agudo húmedo. Se genera por un estímulo pruriginoso focal muy intenso que provoca el autotraumatismo de la zona, generando lesiones erosivas, ulcerativas, exudativas y alopecia focal. Son procesos muy agudos y severos, que generan no solo prurito, sino intenso dolor en la zona. Una de las causas primarias más frecuentes es la picadura de pulgas
El diagnóstico se basa en el cuadro clínico complementados con los resultados de la citología.
La citología se caracteriza por proliferación de bacterias generalmente cocoides, y excepcionalmente bacilares, generalmente en ausencia de células inflamatorias. La presencia de células inflamatorias, principalmente neutrófilos degenerados, suele aparecer en cuadros con erosión o ulceración e indica un proceso inflamatorio intenso que debe ser tratado con antiinflamatorios, generalmente corticoides tópicos, aunque algunos casos pueden requerir el empleo de corticoides sistémicos por unos pocos días dependiendo del cuadro clínico.
El tratamiento se basa en higiene y empleo de antisépticos en la zona afectada unido al empleo de corticoides tópicos en caso de inflamación. La causa primaria debe ser identificada y tratada.
Atención: No es necesario el empleo de antibióticos ni tópicos, ni sistémicos
Piodermas superficiales
Impétigo
Cursa con presencia de numerosas pústulas firmes generalmente localizadas exclusivamente en el abdomen de cachorros. Un proceso similar, pero más grave se puede observar en perros mayores inmunosuprimidos, con presencia de grandes pústulas flácidas o tensas (impétigo bulloso).
Foliculitis bacteriana
Es la forma más frecuente de pioderma canino y afecta al folículo piloso produciendo alopecia focal, multifocal o generalizada con posible presencia de pápulas, pústulas, costras y collaretes epidérmicos. Se acompaña de prurito independientemente de la causa primaria.
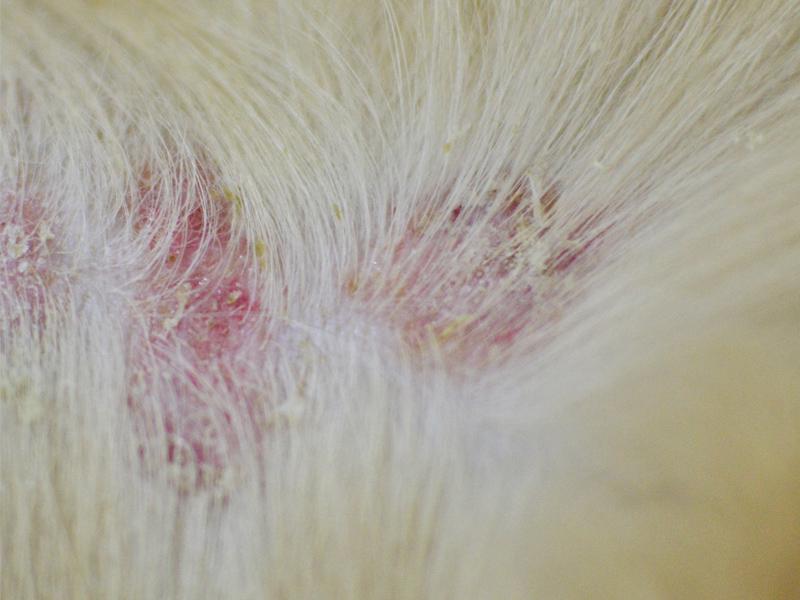
Pioderma de extensión superficial
Se caracteriza por la presencia de pápulas, pústulas y collaretes epidérmicos (Figura 3). Los collaretes epidérmicos pueden ser muy amplios con presencia de intenso eritema y exfoliación periférica. La infección produce prurito en el área afectada.
Pioderma mucocutáneo
Cursa con despigmentación que evoluciona a erosión-ulceración y formación de costras. Se localiza en uniones mucocutáneas principalmente en labios, pero puede presentarse también en trufa, párpados, vulva, prepucio y ano. Suelen ser lesiones crónicas que requieren tratamientos de larga duración. Sus diagnósticos diferenciales principales son el lupus eritematoso discoide (LED) y el linfoma epiteliotropo (LET), de ahí la importancia de un correcto diagnóstico ya que el pronóstico y el tratamiento de estas 3 enfermedades es totalmente diferente. El diagnóstico se basa en la presentación clínica y la biopsia cutánea. Previo a la toma de muestras para biopsia se recomienda tratamiento previo al menos de una semana con antibiótico sistémico, para reducir lesiones histopatológicas asociadas a una posible complicación bacteriana secundaria en el caso del LED y el LET.
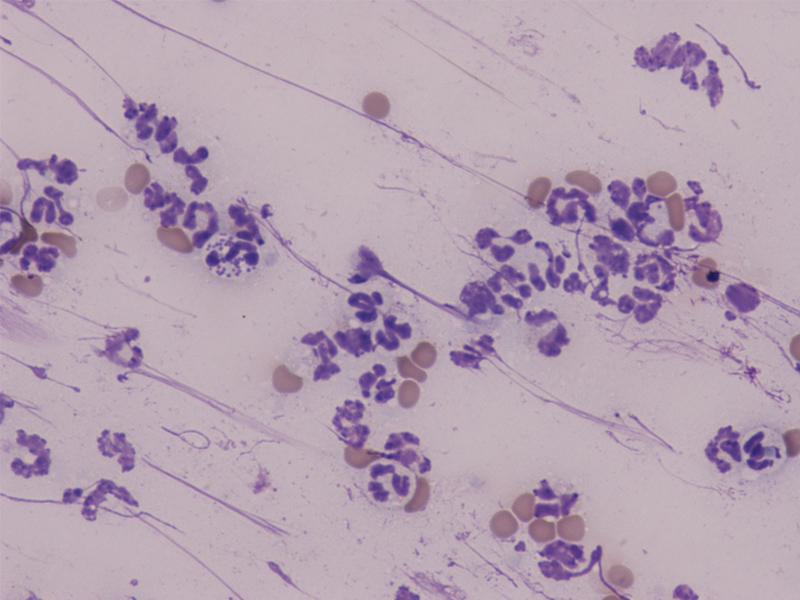
Ante la presencia de pústulas el diagnóstico se basa en la presentación clínica y la citología, en la que se observará la presencia de bacterias en el interior de los neutrófilos (Figura 4).
Los casos de foliculitis bacteriana que cursan sin pústulas, ni collaretes epidérmicos, son complicados de diagnosticar, ya que sólo la biopsia podría dar la certeza de su diagnóstico. Los principales diagnósticos diferenciales de foliculitis bacteriana son demodicosis y dermatofitos, por lo que el protocolo diagnóstico demanda realizar tricografía para comprobar la presencia de cilindros foliculares (indica inflamación del folículo) y la ausencia de demodex (descartar demodicosis) y de elementos fúngicos o destrucción de la estructura del pelo. En caso de que la principal sospecha sea una dermatofitosis habrá que realizar cultivo o PCR de dermatofitos.
El empleo de antisépticos tópicos, preferentemente en forma de baños, suele ser suficiente para el tratamiento del impétigo juvenil.
Los otros piodermas superficiales necesitan tratamiento tópico con antisépticos unido a tratamiento antibiótico sistémico sin son generalizados. Las lesiones localizadas pueden responder a tratamiento antiséptico y en caso necesario emplear tratamiento antibiótico tópico.
El pioderma mucocutáneo es un proceso curioso, ya que necesita un tratamiento antibiótico muy prolongado a pesar de ser un pioderma superficial.
Piodermas profundos
Furunculosis
Cuando la infección bacteriana afecta a los folículos pilosos de forma severa se produce la ruptura de los mismos o furunculosis. Ello produce la extensión de la infección a la dermis media y profunda y una reacción de cuerpo extraño asociado a la liberación de pelo y queratina en la dermis, produciendo lesiones piogranulomatosa que clínicamente se manifiestan con nódulos, tractos drenantes, úlceras y costras.
Abscesos
Son colecciones encapsuladas de pus y tejido necrótico. Clínicamente se manifiestan como abultamientos eritematosos, calientes y dolorosos. Producidos generalmente por penetración de agentes bacterianos a través de heridas punzantes o mordeduras.
Celulitis
Es la infección e inflamación difusa a través de planos tisulares. Suele ser regional, aunque puede presentarse de forma circunscrita. Cursa con tumefacción, dolor, calor. Atención a la celulitis juvenil que no es un proceso infeccioso sino inmunomediado, el cual necesita tratamiento con fármacos antinflamatorios/inmunosupresores.
El diagnóstico de estos piodermas se basa en el cuadro clínico, citología, biopsia y cultivo bacteriano de tejido dérmico.
La citología de furunculosis muestra una reacción de tipo piogranulomatosa (figura 5) debido a la reacción de cuerpo extraño generada con la ruptura de los folículos pilosos con presencia de neutrófilos y macrófagos principalmente, observándose generalmente también un componente eosinofílico. En estos piodermas suele no ser fácil en citología observar las bacterias implicadas.
En el caso de los abscesos la inflamación es neutrofílica, observándose en citología la presencia de abundantes bacterias tanto intra como extracitoplasmáticas.
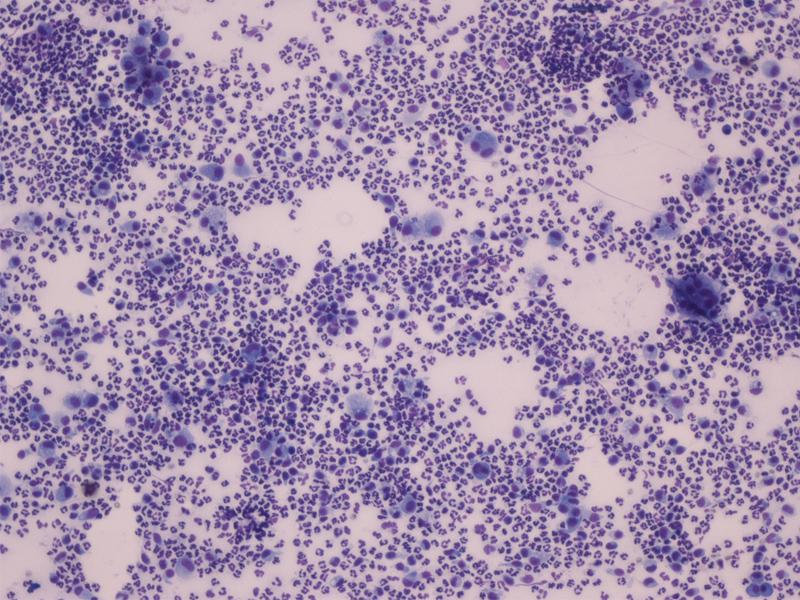
El tratamiento de los piodermas profundos necesita antibioterapia sistémico basada en cultivo y sensibilidad bacteriana. Los abscesos necesitan drenaje quirúrgico junto a la antibioterapia para su resolución.
La duración del tratamiento antibiótico dependerá de la profundidad de la infección. Los piodermas superficiales suelen necesitar entre 3 y 4 semanas de tratamiento, los piodermas profundos suelen necesitar un mínimo de 6-8 semanas. Una vez conseguida la curación clínica (ausencia completa de lesiones), el tratamiento debe mantenerse 7 días más en las infecciones superficiales y al menos 14 días más en las profundas.
El principal agente bacteriano en el pioderma canino es Staphylococus pseudointermedius, por lo que cuando nos encontramos ante un primer episodio de infección cutánea que no condicionan la vida con lesiones clínicas y citología consistentes con un pioderma superficial y no hay razón para sospechar de la existencia de resistencia bacteriana se puede seleccionar de forma empírica el tratamiento con cefalosporinas de primera generación o amoxicilina/clavulánico.
Atención: no emplear nunca antibióticos de segunda (p. ej., quinolonas) o tercera línea sin un cultivo y sensibilidad bacteriana previa. El empleo indiscriminado de antibióticos es una negligencia que induce al desarrollo de resistencias bacterianas.
La realización de un cultivo y sensibilidad bacteriana es necesario siempre que nos encontremos ante cualquiera de los siguientes supuestos:
- Existencia de un pioderma profundo o infecciones que comprometen la vida.
- Ante heridas que no cicatrizan
- Presencia de bacterias bacilares en la citología.
- Si los signos clínicos y la citología no se correlacionan.
- La elección empírica del antibiótico no resuelve la infección según lo esperado.
- Cuando se sospecha de resistencia antibiótica es probable, ej: tras el empleo de antibióticos de amplio espectro o de fármacos inmunosupresores.
- Infecciones post-quirúrgicas o nosocomiales
En general la mayoría de los piodermas son secundarios a otra enfermedad dermatológica o sistémica primaria, que debe ser investigada, diagnosticada y tratada para evitar la recurrencia del proceso. Las enfermedades que más frecuentemente inducen la aparición de piodermas son las enfermedades alérgicas. También es frecuente su aparición en enfermedades endocrinas como hipotiroidismo e hiperadrenocorticismo, pero cualquier enfermedad de la piel puede desencadenar la proliferación bacteriana y la instauración de una infección bacteriana secundaria.
Los piodermas primarios o idiopáticos son raros y su diagnóstico se basa en el descarte de cualquier probable enfermedad primaria. Estos piodermas recurrentes idiopáticos suelen requerir terapia antibiótica prolongada y pautas de administración adaptadas para evitar las recidivas.
 by Multimédica
by Multimédica